La meningitis Meningitis Meningitis is inflammation of the meninges, the protective membranes of the brain, and spinal cord. The causes of meningitis are varied, with the most common being bacterial or viral infection. The classic presentation of meningitis is a triad of fever, altered mental status, and nuchal rigidity. Meningitis es la inflamación de las membranas ( meninges Meninges The brain and the spinal cord are enveloped by 3 overlapping layers of connective tissue called the meninges. The layers are, from the most external layer to the most internal layer, the dura mater, arachnoid mater, and pia mater. Between these layers are 3 potential spaces called the epidural, subdural, and subarachnoid spaces. Meninges: Anatomy) que rodean el cerebro y la médula espinal. La mayoría de los LOS Neisseria casos ocurren durante la infancia y son de etiología predominantemente viral o bacteriana. La presentación clínica depende de la edad del niño y del patógeno causante, pero la meningitis Meningitis Meningitis is inflammation of the meninges, the protective membranes of the brain, and spinal cord. The causes of meningitis are varied, with the most common being bacterial or viral infection. The classic presentation of meningitis is a triad of fever, altered mental status, and nuchal rigidity. Meningitis suele presentarse con signos de irritación meníngea, fiebre y letargo. El tratamiento varía según el patógeno aislado del LCR. El pronóstico depende del patógeno causante y de la intervención oportuna adecuada. La meningitis Meningitis Meningitis is inflammation of the meninges, the protective membranes of the brain, and spinal cord. The causes of meningitis are varied, with the most common being bacterial or viral infection. The classic presentation of meningitis is a triad of fever, altered mental status, and nuchal rigidity. Meningitis bacteriana puede ser potencialmente mortal y tiene complicaciones graves que pueden provocar secuelas a largo plazo.
Last updated: Dec 15, 2025
La meningitis Meningitis Meningitis is inflammation of the meninges, the protective membranes of the brain, and spinal cord. The causes of meningitis are varied, with the most common being bacterial or viral infection. The classic presentation of meningitis is a triad of fever, altered mental status, and nuchal rigidity. Meningitis es la inflamación de las membranas, o meninges Meninges The brain and the spinal cord are enveloped by 3 overlapping layers of connective tissue called the meninges. The layers are, from the most external layer to the most internal layer, the dura mater, arachnoid mater, and pia mater. Between these layers are 3 potential spaces called the epidural, subdural, and subarachnoid spaces. Meninges: Anatomy, que rodean la médula espinal y el cerebro.
| Bacterias | Virus Virus Viruses are infectious, obligate intracellular parasites composed of a nucleic acid core surrounded by a protein capsid. Viruses can be either naked (non-enveloped) or enveloped. The classification of viruses is complex and based on many factors, including type and structure of the nucleoid and capsid, the presence of an envelope, the replication cycle, and the host range. Virology | Hongos |
|---|---|---|
Neonatos:
|
|
|
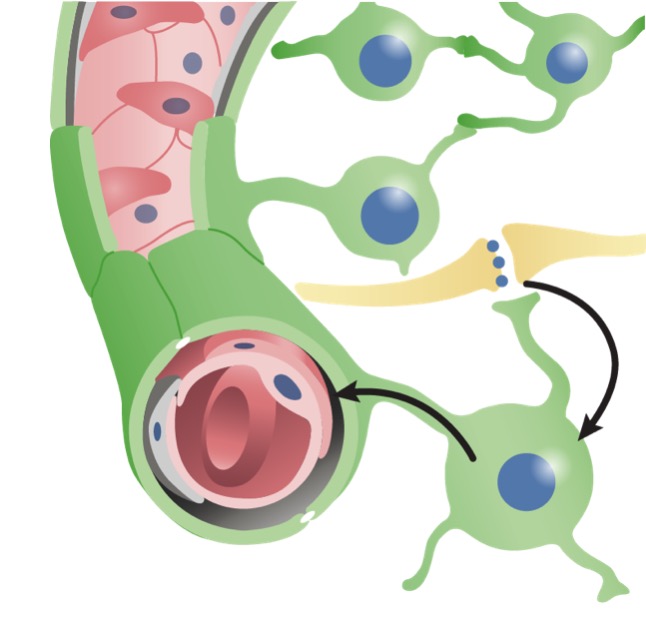
La barrera hematoencefálica:
Los capilares en la barrera hematoencefálica y cómo las neuronas se conectan a los vasos
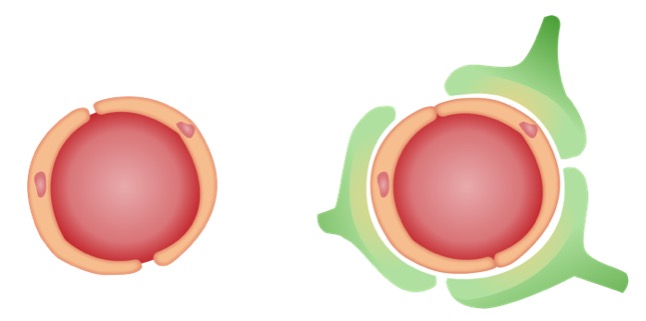
Representación celular de la barrera hematoencefálica:
Izquierda: capas celulares de los vasos sanguíneos
Derecha: axones de la célula neural contra los capilares sanguíneos
La presentación clínica en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum los LOS Neisseria lactantes y recién nacidos tiende a ser muy inespecífica; por lo tanto, debería haber un alto índice de sospecha de meningitis Meningitis Meningitis is inflammation of the meninges, the protective membranes of the brain, and spinal cord. The causes of meningitis are varied, with the most common being bacterial or viral infection. The classic presentation of meningitis is a triad of fever, altered mental status, and nuchal rigidity. Meningitis para todos los LOS Neisseria lactantes y recién nacidos que tienen aspecto enfermo.
El diagnóstico de meningitis Meningitis Meningitis is inflammation of the meninges, the protective membranes of the brain, and spinal cord. The causes of meningitis are varied, with the most common being bacterial or viral infection. The classic presentation of meningitis is a triad of fever, altered mental status, and nuchal rigidity. Meningitis se basa en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum los LOS Neisseria hallazgos clínicos y se confirma con hallazgos positivos en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum el LCR.
| Tinción de Gram del LCR | Muchos falsos negativos, pocos falsos positivos |
|---|---|
| Proteínas del LCR | En EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum la enfermedad bacteriana, generalmente > 80 |
| Glucosa en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum el LCR | En EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum la enfermedad bacteriana, generalmente < ⅔ glucosa sérica |
| Conteo celular en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum el LCR |
|
| Células/ mm MM Multiple myeloma (MM) is a malignant condition of plasma cells (activated B lymphocytes) primarily seen in the elderly. Monoclonal proliferation of plasma cells results in cytokine-driven osteoclastic activity and excessive secretion of IgG antibodies. Multiple Myeloma3 | Tipo de célula | Proteína (mg/dl) | Glucosa (mg/dl) | |
|---|---|---|---|---|
| LCR normal | < 10 | MN | < 45 | 35–100 |
| Meningitis Meningitis Meningitis is inflammation of the meninges, the protective membranes of the brain, and spinal cord. The causes of meningitis are varied, with the most common being bacterial or viral infection. The classic presentation of meningitis is a triad of fever, altered mental status, and nuchal rigidity. Meningitis bacteriana | > 1 000 | PMN | > 80 | ↓ o < ⅔ de la glucosa sérica |
| Meningitis Meningitis Meningitis is inflammation of the meninges, the protective membranes of the brain, and spinal cord. The causes of meningitis are varied, with the most common being bacterial or viral infection. The classic presentation of meningitis is a triad of fever, altered mental status, and nuchal rigidity. Meningitis viral | < 300 | Primero PMN, luego MN | Normal o ↑ | Normal |
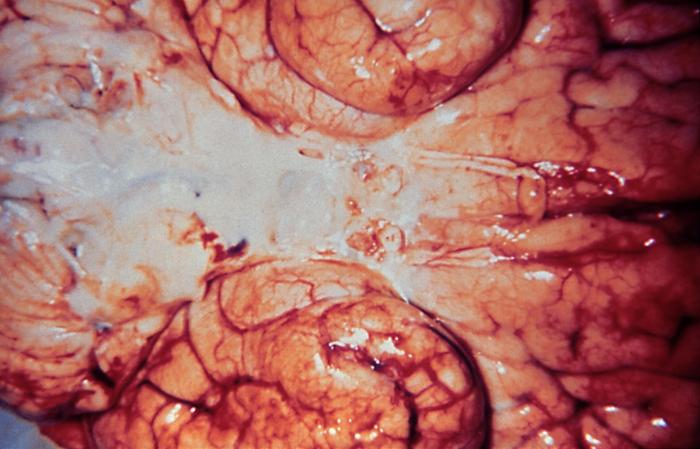
Vista inferior de un cerebro infectado con la bacteria Haemophilus influenzae gram-negativa
Imagen: “Haemophilus influenzae meningitis” por CDC. Licencia: Dominio Público