El síndrome de Goodpasture, también conocida como la enfermedad anti-membrana basal glomerular, es una enfermedad autoinmune caracterizada por anticuerpos circulantes dirigidos contra las membranas basales glomerulares y alveolares. Se cree que los LOS Neisseria autoanticuerpos se generan en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum respuesta a un estímulo incitador en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum individuos genéticamente predispuestos. Los LOS Neisseria individuos afectados presentan síntomas de glomerulonefritis rápidamente progresiva y hemorragia alveolar. También pueden presentarse síntomas constitucionales como malestar, escalofríos, fiebre, artralgia y pérdida de peso. La detección de anticuerpos anti-membrana basal glomerular y los LOS Neisseria hallazgos de la biopsia renal de glomerulonefritis crescéntica con depósito lineal de IgG IgG The major immunoglobulin isotype class in normal human serum. There are several isotype subclasses of igg, for example, igg1, igg2a, and igg2b. Hypersensitivity Pneumonitis a lo largo de las membranas basales proporcionan el diagnóstico. El tratamiento incluye plasmaféresis e inmunosupresores. El trasplante renal es una opción en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum personas que desarrollan enfermedad renal en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum etapa terminal.
Last updated: Aug 15, 2025
El síndrome de Goodpasture (enfermedad anti-membrana basal glomerular) es una hipersensibilidad de tipo II causada por autoanticuerpos circulantes dirigidos contra un antígeno intrínseco en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum las membranas basales glomerulares y alveolares. El síndrome de Goodpasture es una vasculitis Vasculitis Inflammation of any one of the blood vessels, including the arteries; veins; and rest of the vasculature system in the body. Systemic Lupus Erythematosus de pequeños vasos.
En EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum raras ocasiones, los LOS Neisseria individuos pueden presentar vasculitis Vasculitis Inflammation of any one of the blood vessels, including the arteries; veins; and rest of the vasculature system in the body. Systemic Lupus Erythematosus concurrente asociada a anticuerpos anticitoplasmáticos.
El diagnóstico definitivo se realiza cuando se identifican anticuerpos anti-membrana basal glomerular en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum el suero o en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum una biopsia renal. Los LOS Neisseria individuos deben ser evaluados para los LOS Neisseria anticuerpos cuando los LOS Neisseria síntomas y/o análisis de orina sugieran un síndrome nefrítico y/o si el individuo presenta signos de hemorragia pulmonar.
La imagenología puede mostrar evidencia de hemorragia alveolar.
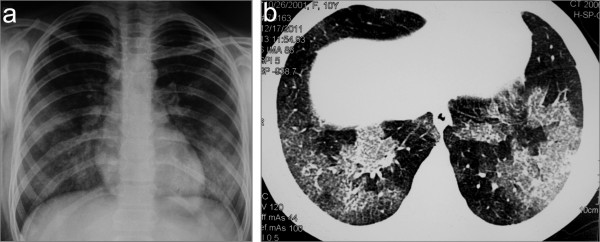
Imagenología de tórax en un niño con síndrome de Goodpasture y vasculitis asociada a anticuerpos anticitoplasmáticos concurrente: radiografía de tórax (a) y TC (b) que muestra infiltrados pulmonares bilaterales como resultado de una hemorragia alveolar difusa
Imagen: “Chest X-ray (a) and CT scan (b) showing bilateral lung infiltrates as a result of diffuse alveolar hemorrhage” por Bogdanović R, Minić P, Marković-Lipkovski J, Stajić N, Savić N, Rodić M. Licencia: CC BY 2.0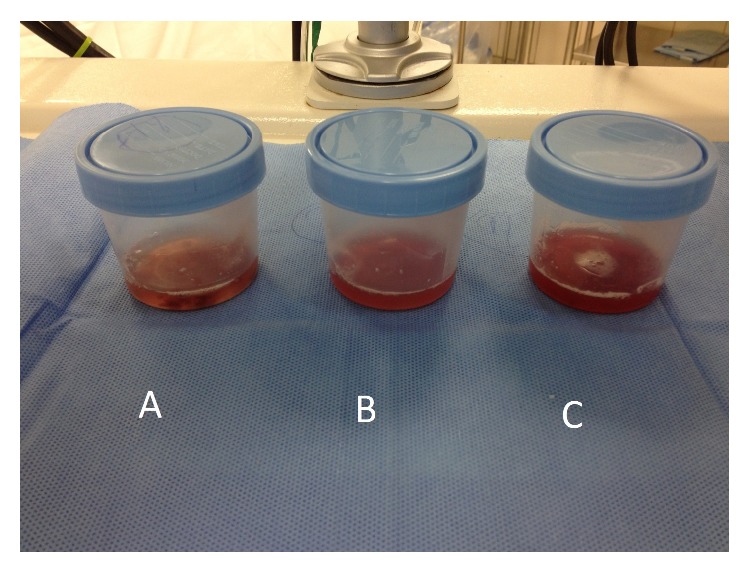
Las muestras de líquido broncoalveolar se vuelven progresivamente más hemorrágicas en la hemorragia alveolar difusa y pueden observarse en personas con síndrome de Goodpasture.
Imagen: “Bronchoalveolar fluid showed evidence of diffuse alveolar hemorrhage (A–C)” por Ijaz M, Abbas N, Lvovsky D. Licencia: CC BY 3.0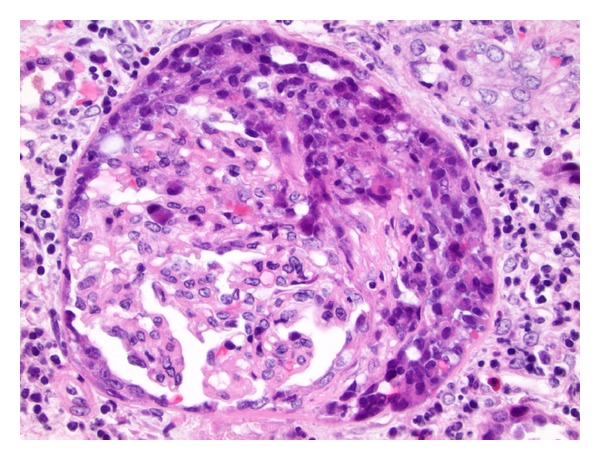
Una sección teñida con hematoxilina y eosina que muestra glomerulonefritis con semilunas en el síndrome de Goodpasture:
Puede observarse inflamación intersticial moderada y fibrosis leve.
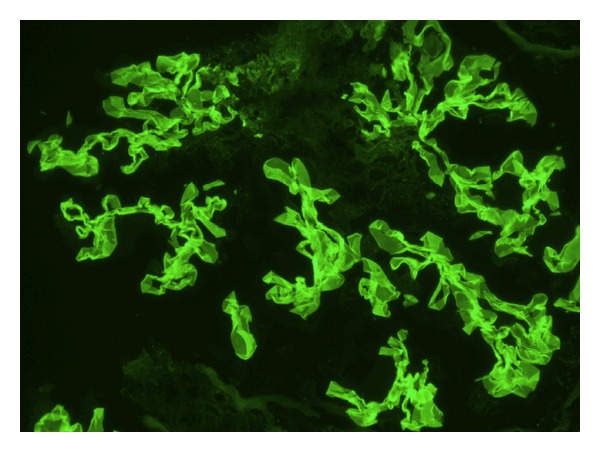
Tinción de inmunofluorescencia que muestra depósito de IgG anti-membrana basal glomerular lineal compatible con el síndrome de Goodpasture.
Imagen: “Immunofluorescence staining shows linear GBM staining for IgG consistent with Goodpasture’s disease” por Muqeet Adnan M, Morton J, Hashmi S, Abdul Mujeeb S, Kern W, Cowley BJ. Licencia: CC BY 3.0