A prostatite é uma inflamação ou uma condição irritativa da próstata que se apresenta como diferentes síndromes: bacteriana aguda, bacteriana crónica, prostatite crónica/dor pélvica crónica e assintomática. A prostatite bacteriana é mais MAIS Androgen Insensitivity Syndrome fácil de identificar clinicamente e o tratamento (antibióticos) está mais MAIS Androgen Insensitivity Syndrome bem estabelecido. Se a condição está num estado agudo ou crónico determina a duração do tratamento com antibióticos. As principais ferramentas de diagnóstico são a história, exame físico e investigação das fontes de infeção (urinálise e cultura). O toque retal só é recomendado em pacientes com prostatite crónica e não numa prostatite bacteriana aguda devido ao risco de sépsis. A síndrome da dor pélvica crónica é um diagnóstico de exclusão e requer tratamento multimodal da dor com as expectativas do paciente estabelecidas. O tipo assintomático é um achado incidental que é reconhecido quando um paciente tem outros problemas urológicos.
Last updated: Dec 15, 2025
A prostatite é a inflamação da glândula prostática que se apresenta como diferentes síndromes:
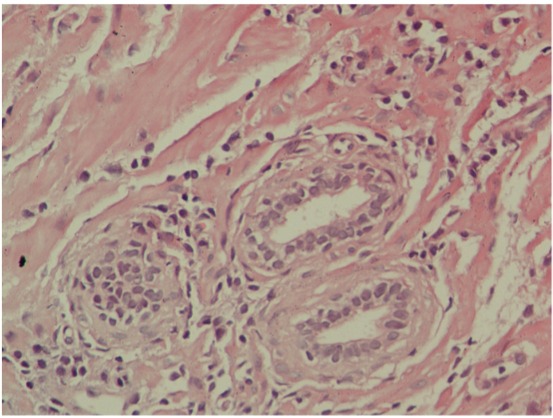
Aparência microscópica da prostatite crónica:
Numerosos linfócitos pequenos e azul-escuros são observados no estroma entre as glândulas.
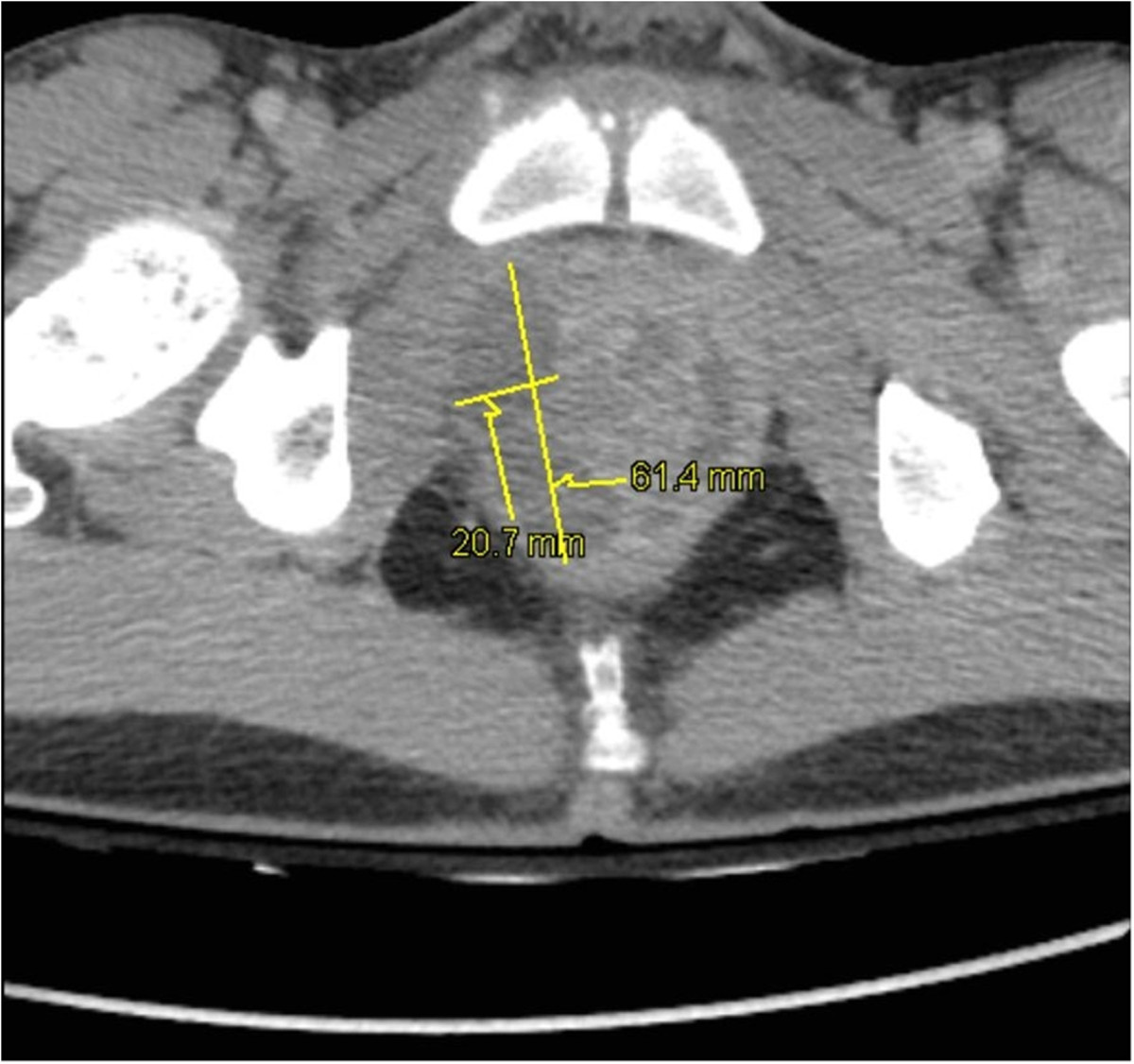
TC pélvica de abcessos prostáticos:
Hipertrofia prostática e abcessos intraprostáticos: 20 × 15 × 33 mm e 64 × 21 × 26 mm no lobo direito e 38 × 10 × 30 mm no lobo esquerdo