O conjunto de ferramentas diagnósticas e terapêuticas de um médico deve incluir uma variedade de procedimentos básicos que possam ser realizados em ambulatório. Estes procedimentos incluem a intervenção de emergência da via aérea; a drenagem de fluido do abdómen, articulações e canal espinhal; e a incisão e drenagem de abcessos. Embora estes procedimentos possam ser de reduzida complexidade, existem ainda assim riscos inerentes aos procedimentos invasivos, e estes riscos devem ser reduzidos através de técnicas asséticas e procedimentos consistentes.
Última atualização: May 2, 2022
Obtenção de uma via aérea segura:
Cricotiroidotomia (cuidados ao doente crítico):
Traqueostomia:
Absolutas:
Relativas:
Ambos os procedimentos podem ser realizados à cabeceira do doente; no entanto, é preferível que as traqueotomias sejam realizadas num centro cirúrgico.
Preparação pré-operatória:
Cricotiroidotomia:
Traqueostomia (técnica do tipo Seldinger):
Logo após a proteção da via aérea:
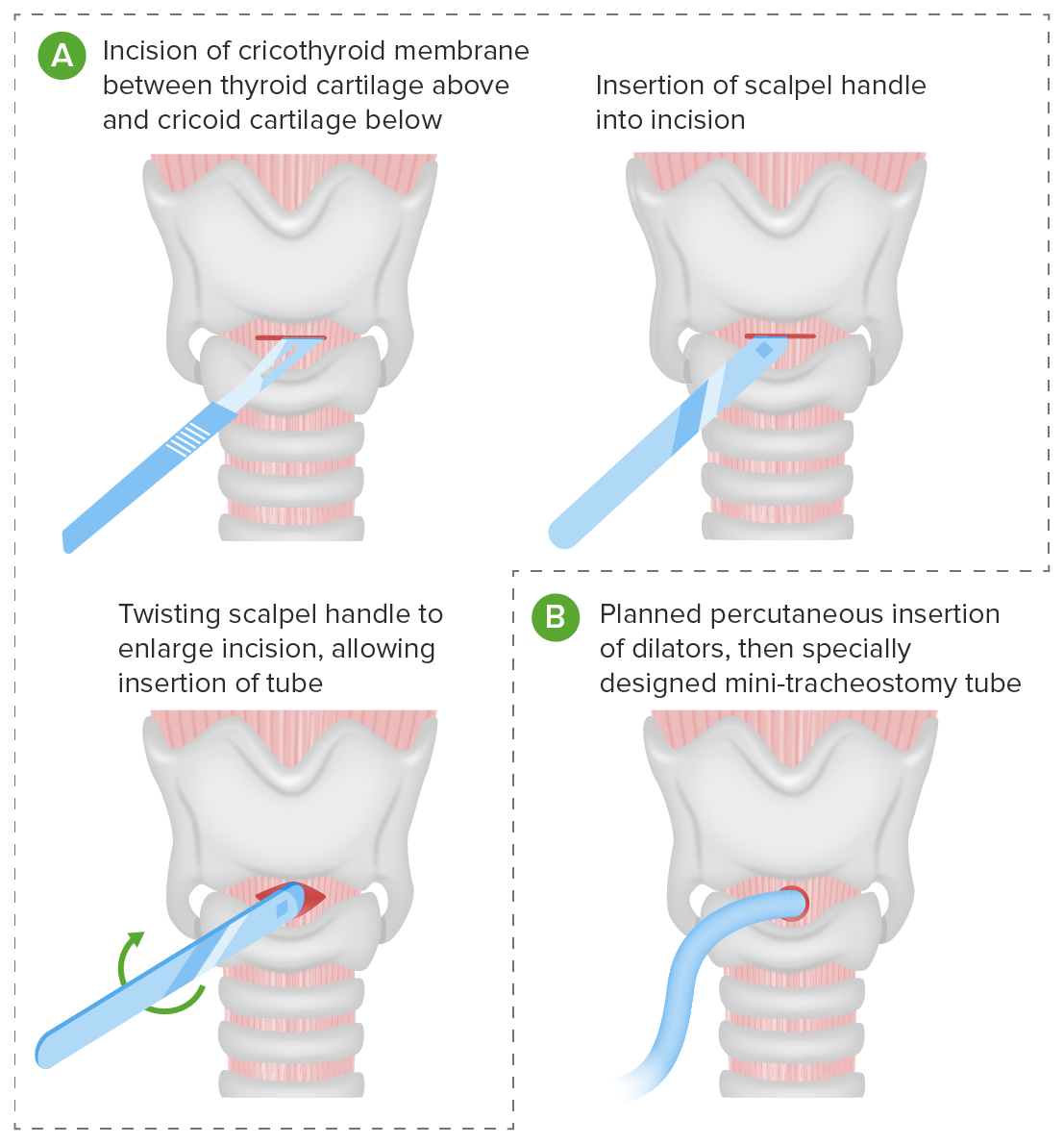
Passos de uma cricotiroidotomia
Imagem por Lecturio.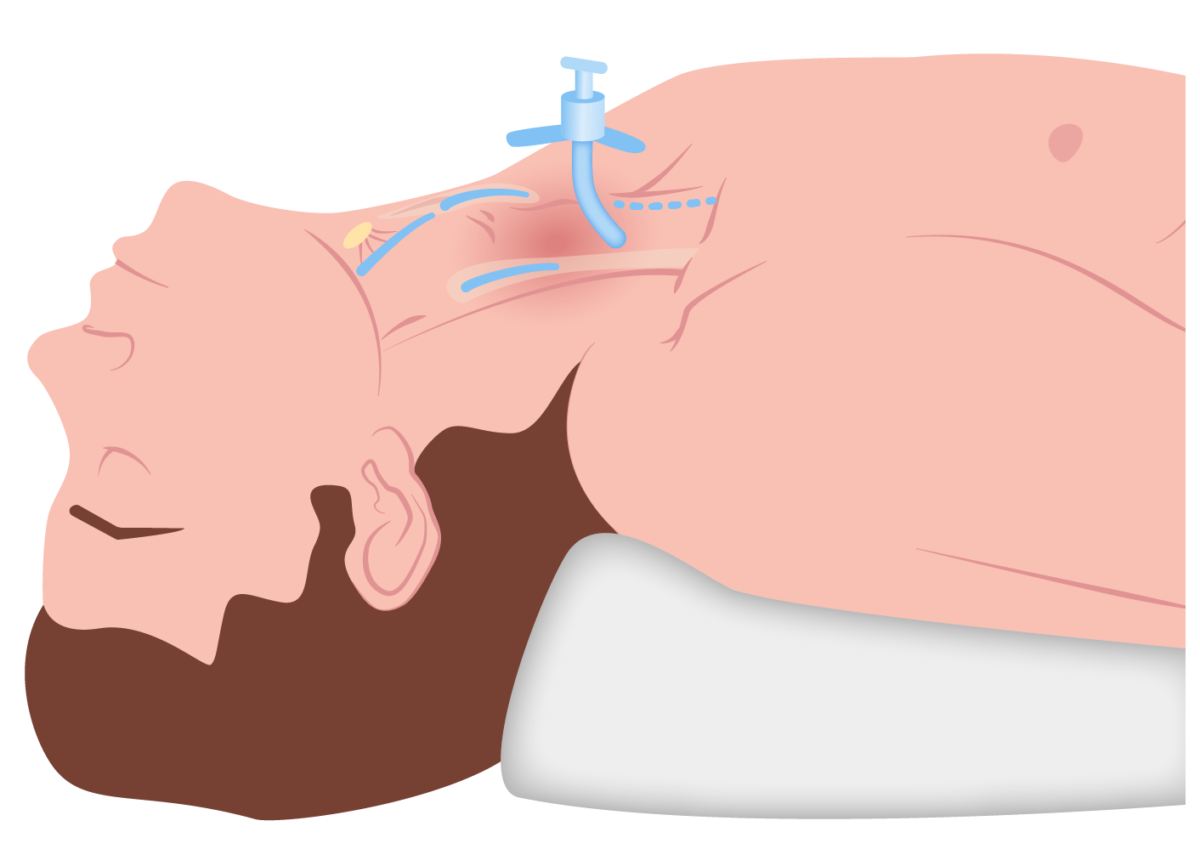
Inserção do tubo de traqueostomia numa incisão de cricotiroidotomia
Imagem por Lecturio.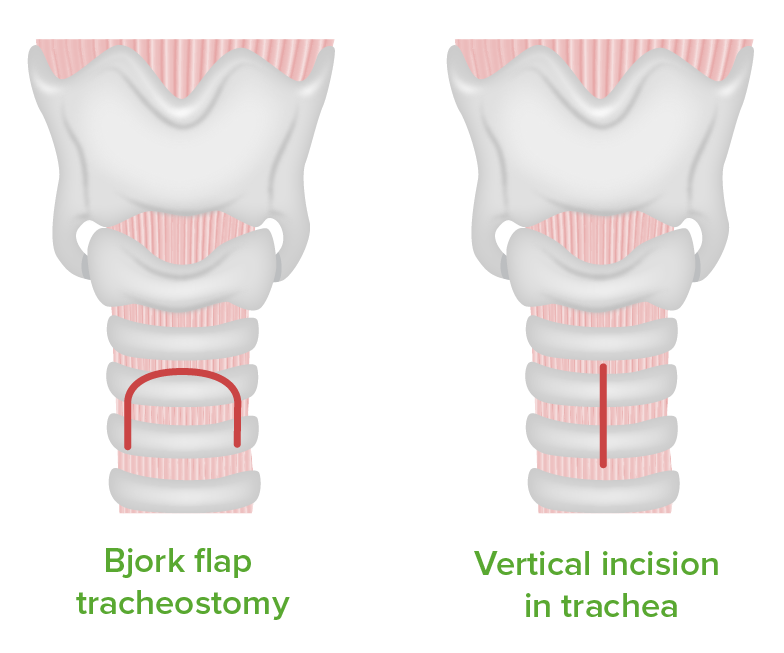
Tipos de incisões de traqueotomia:
Absolutas:
Relativas:
Devido à sua simplicidade, o procedimento pode ser realizado à cabeceira do doente.
Marcos da anatomia de superfície:
Preparação pré-operatória:
Técnica:
Após o procedimento:
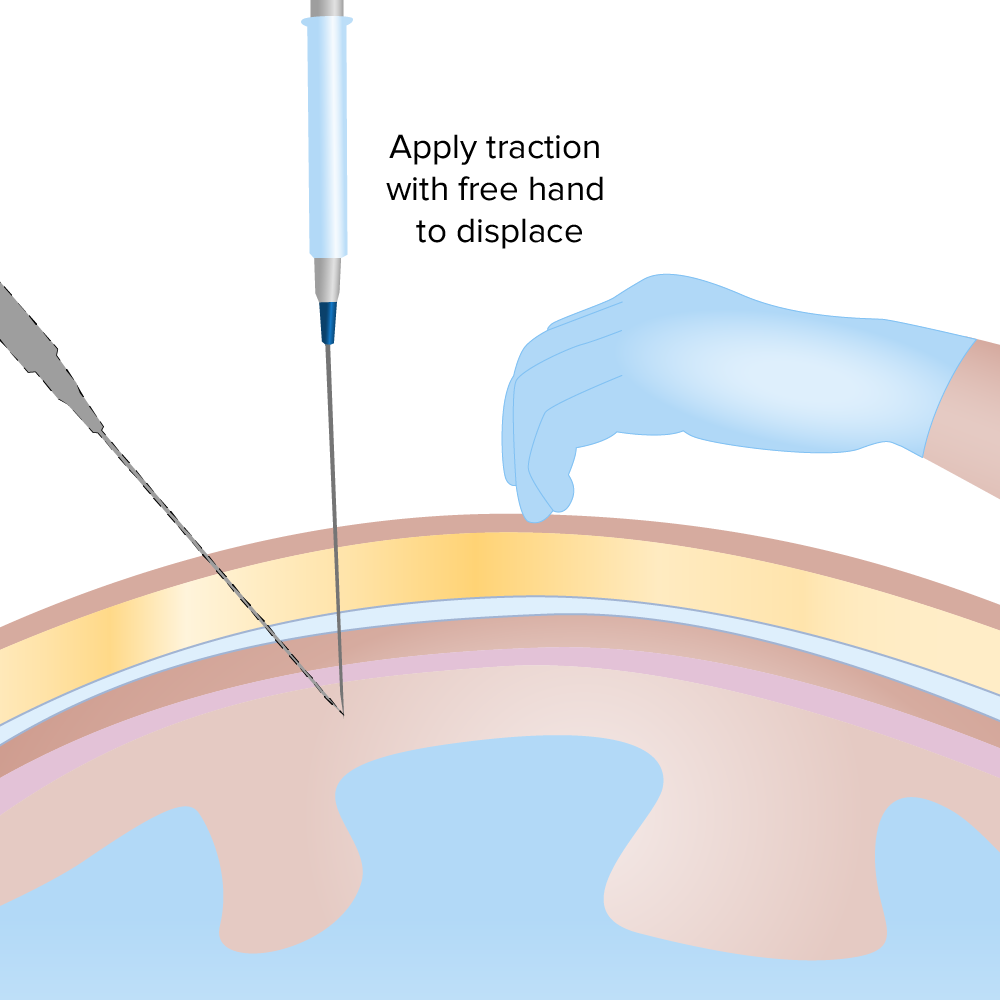
Técnica de paracentese:
A pele é mantida sob tensão enquanto a agulha é avançada na cavidade peritoneal a um ângulo de 90 ou 45 graus.
Imagem por Lecturio.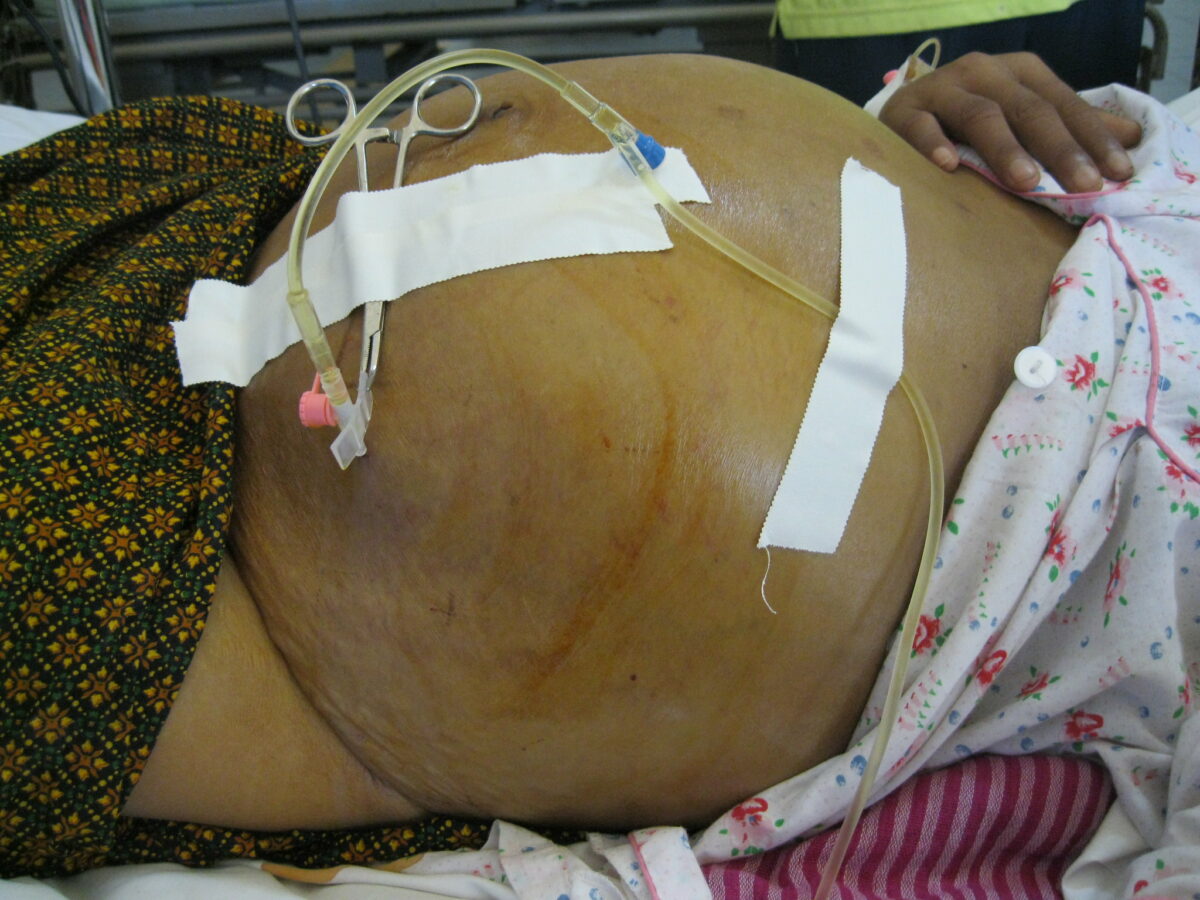
Ascite a ser drenada por paracentese
Imagem: Draining ascites, secondary to hepatic cirrhosis” por John Campbell. Licença: Public DomainDevido à sua simplicidade, o procedimento pode ser realizado à cabeceira do doente ou em ambulatório.
Preparação pré-operatória:
Técnica:
Cuidados pós-operatórios:
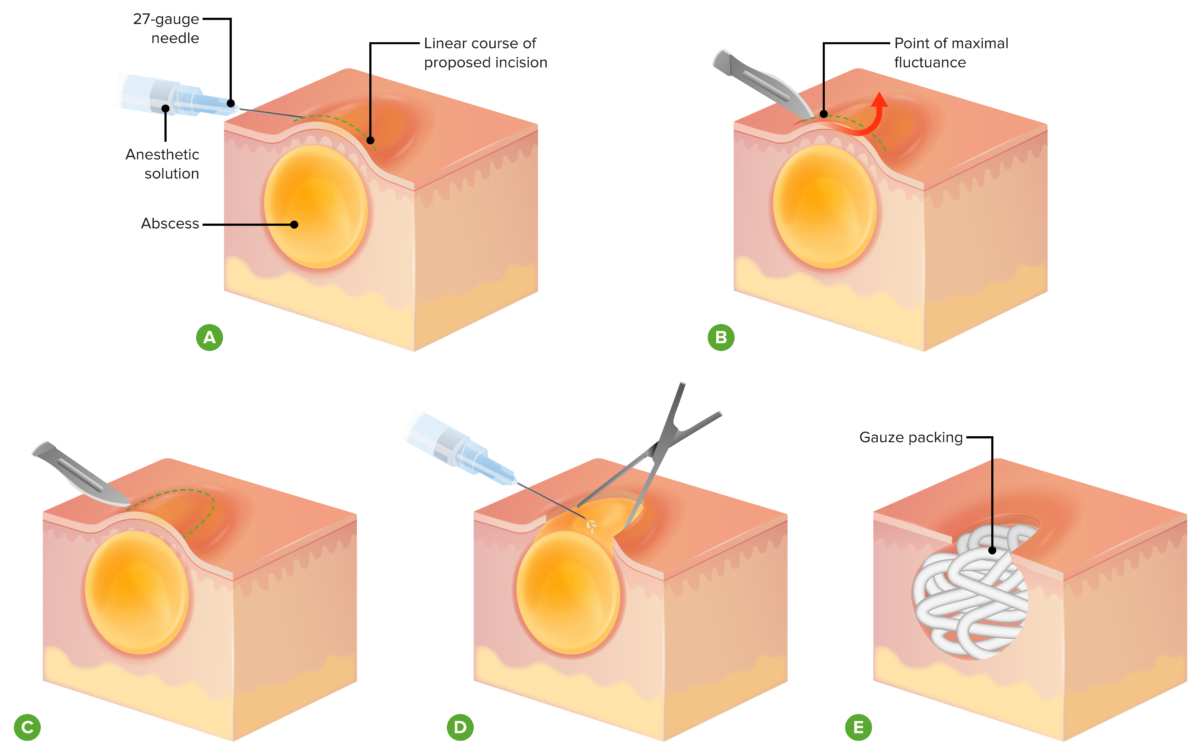
Representação esquemática das etapas básicas da incisão e drenagem
Imagem por Lecturio.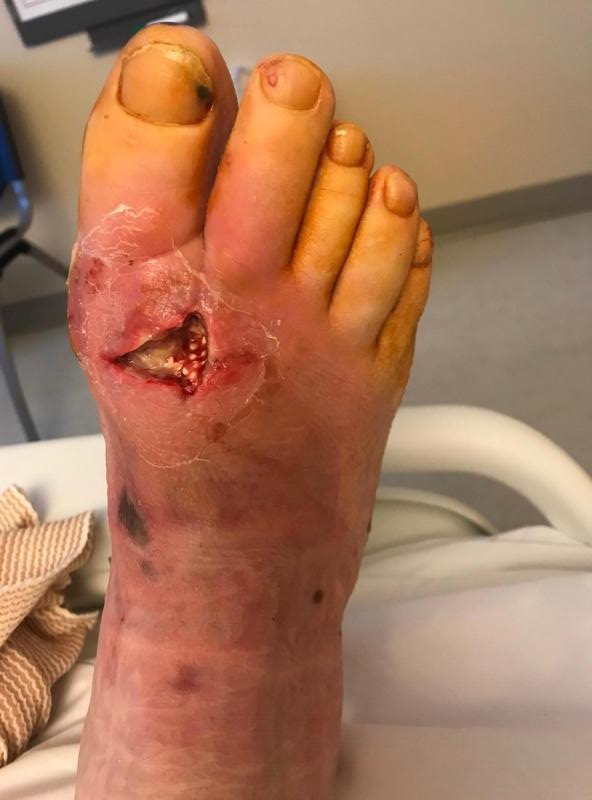
Abcesso drenado em pé diabético
Imagem: “Diabetic Foot Infection Status post incision and drainage with insertion and antibiotic beads” por Mark A. Dreyer. Licença: CC BY 4.0Absolutas:
Preparação pré-operatória:
Técnica:
Cuidados pós-procedimento :
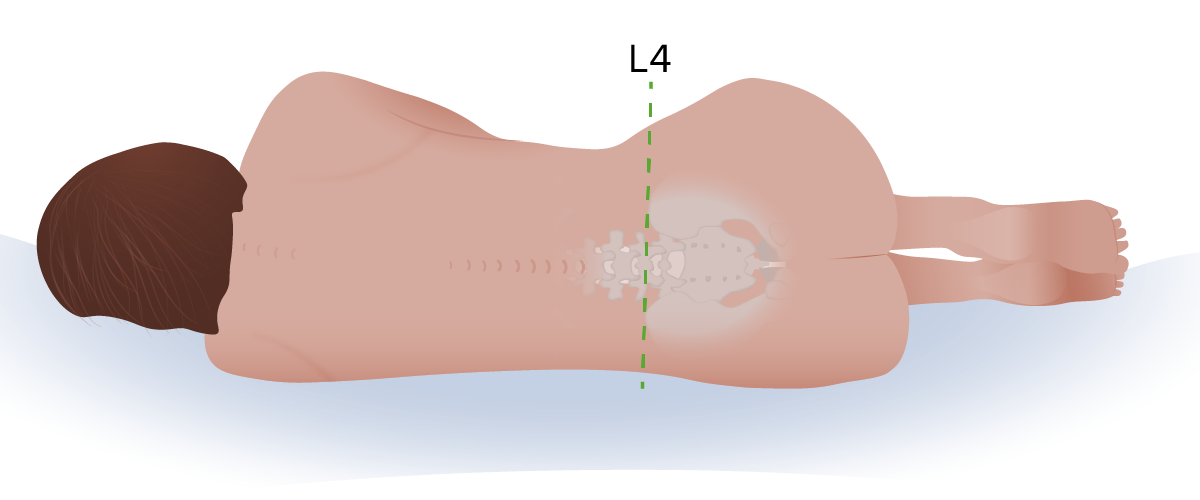
Identificação do local de punção para realizar a punção lombar, traçando uma linha imaginária entre a face superior das cristas ilíacas:
Observar como a linha imaginária interceta o processo espinhoso de L4.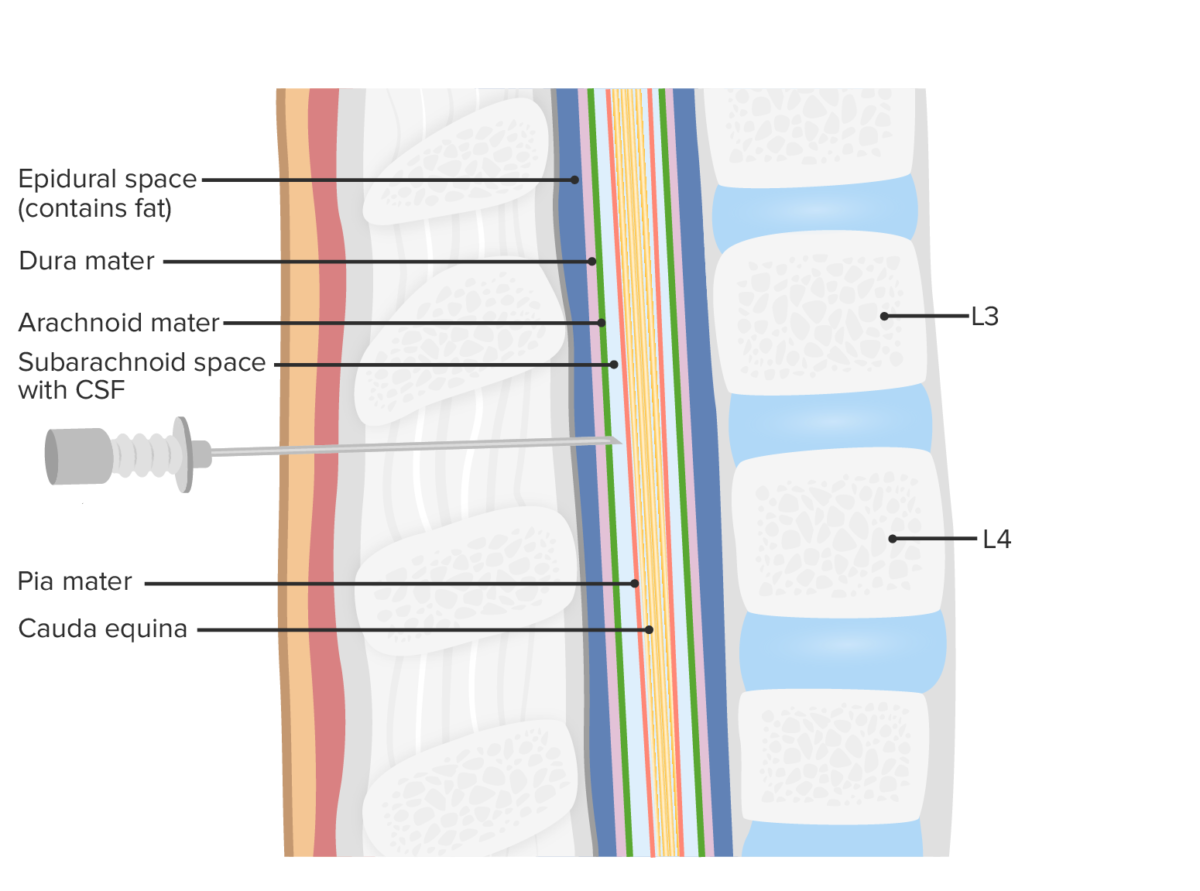
Corte sagital da coluna vertebral e medula espinhal a demonstrar a agulha espinhal a entrar no canal espinhal
Imagem por Lecturio.Preparação pré-operatória:
Técnica:
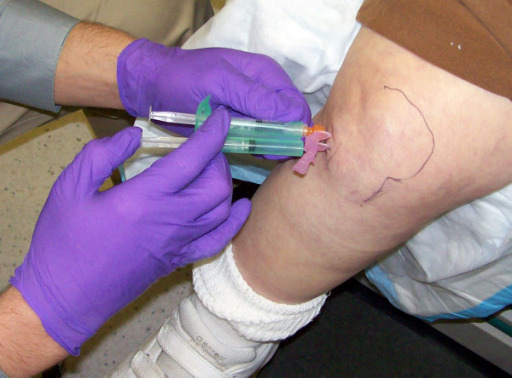
Artrocentese do joelho direito por via infrapatelar lateral
Imagem: “Introduction of the Needle from the Anteriolateral Portal” por Chavez-Chiang CE, Sibbitt WL, Band PA, Chavez-Chiang NR, Delea SL, Bankhurst AD. Licença: CC BY 2.0Cuidados pós-operatórios:
As seguintes são complicações da cricotiroidotomia/traqueotomia:
As seguintes são complicações da paracentese:
A seguir listam-se as complicações da incisão e drenagem de abcessos superficiais:
As seguintes são complicações da punção lombar: