Una amputación es la separación parcial o completa de una extremidad, incluyendo el hueso. Las amputaciones se encuentran entre los LOS Neisseria procedimientos médicos más antiguos y se remontan al AL Amyloidosis año 2000 a.C. en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum la India, con avances significativos realizados durante la guerra. Las amputaciones generalmente están indicadas para afecciones que comprometen la viabilidad de la extremidad o promuevan la propagación de un proceso local que podría manifestarse sistémicamente. A las personas que han sufrido una amputación se les indica un proceso de rehabilitación multidisciplinario posterior al AL Amyloidosis procedimiento para dotarlas de una prótesis ajustada a sus necesidades.
Last updated: Dec 15, 2025
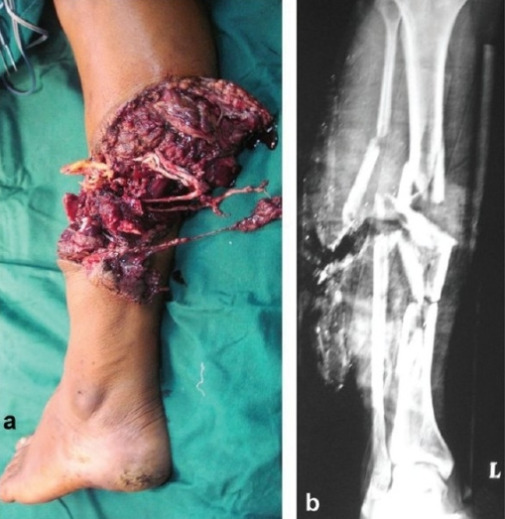
Amputación traumática parcial
Imagen: “Partial traumatic amputation” por Department of Orthopaedics and Spine Surgery, Ganga Hospital, Coimbatore 641043, India. Licencia: CC BY 2.0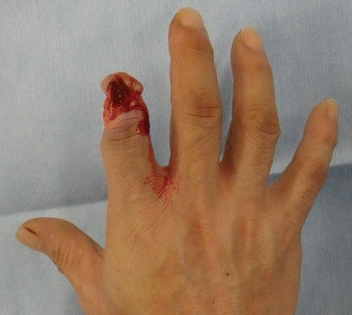
Amputación traumática completa (lesión por aplastamiento)
Imagen: “Complete traumatic amputation (crush injury)” por Department of Plastic and Reconstructive Surgery, National Hospital Organization Nagasaki Medical Center. Licencia: CC BY 4.0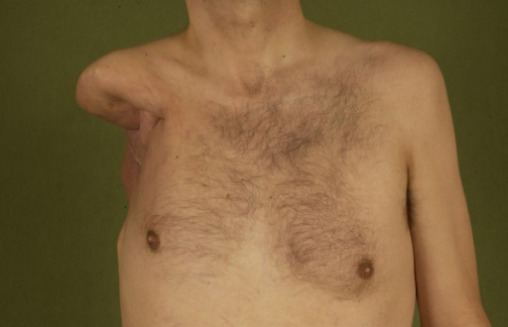
Amputación quirúrgica (desarticulación del hombro)
Imagen: “Postoperative aspect after extended shoulder disarticulation for synovial sarcoma” por Department of Plastic Surgery, Burn Center, Hand surgery, Sarcoma Reference Center, BG-University Hospital Bergmannsheil, Ruhr-University Bochum. Licencia: CC BY 2.0El cirujano debe estar familiarizado con los LOS Neisseria puntos de referencia anatómicos y las estructuras importantes correspondientes (nervios, vasos sanguíneos) del lugar de la amputación para evitar lesiones. Como una amputación se puede realizar en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum cualquier punto a lo largo de las extremidades, una revisión de la anatomía depende del sitio que se seleccione:
Amputación de miembro superior:
Amputación de miembro inferior:
Objetivos terapéuticos:
Selección del tipo y nivel de amputación:
Emergencia:
Electiva:
Técnicas generales para minimizar la isquemia tisular y las complicaciones:
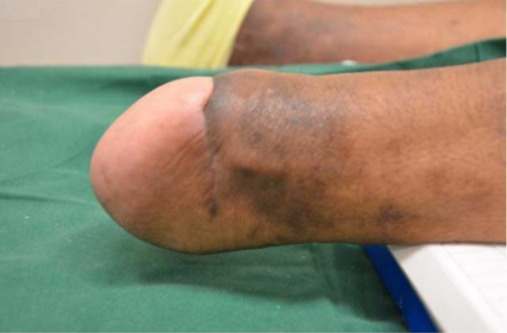
Un muñón bien curado (6 meses después de la operación) en una persona con diabetes.
Imagen: “Clinical picture of a well-healed stump at 6-month follow-up” por Department of Orthopaedic Surgery, University Orthopaedic, Hand and Reconstructive Microsurgery Cluster, National University Health System, Singapore. Licencia: CC BY 2.0
Ejemplos de prótesis de miembros inferiores
Imagen: “ Prosthetic limbs are lined up against a wall at the Defence Medical Rehabilitation Centre, Headley Court” por Cpl Richard Cave RLC. Licencia: Open Government License versión 1.0