Os anticoagulantes são fármacos que atrasam ou interrompem a cascata de coagulação. As principais classes de anticoagulantes disponíveis incluem as heparinas, os antagonistas dependentes da vitamina K (por exemplo, varfarina), os inibidores diretos da trombina e os inibidores do fator Xa. Os anticoagulantes são usados no tratamento e prevenção de doenças trombóticas e embólicas, incluindo o acidente vascular cerebral isquémico cardioembólico, a síndrome coronária aguda e o tromboembolismo venoso, entre outras condições. Os doentes com fibrilhação auricular ou trombofilias podem necessitar de anticoagulação por tempo indefinido ou vitalícia. Assim, tanto a via de administração, como as interações medicamentosas, a farmacocinética e a disponibilidade dos fatores de reversão devem ser considerados ao selecionar uma terapêutica anticoagulante.
Last updated: Dec 15, 2025
Os anticoagulantes são uma categoria de fármacos que inibem a cascata de coagulação.
Os anticoagulantes estão indicados para o tratamento e profilaxia de eventos trombóticos, incluindo:
Existem várias classes primárias de anticoagulantes:
A cascata de coagulação consiste numa série de reações que culminam num forte coágulo de fibrina com ligações cruzadas. Esta cascata é também conhecida como hemostase secundária.
Fatores de coagulação :
Diversos fatores de coagulação sofrem uma ativação sequencial ao longo de 1 de 2 vias:
Via comum:
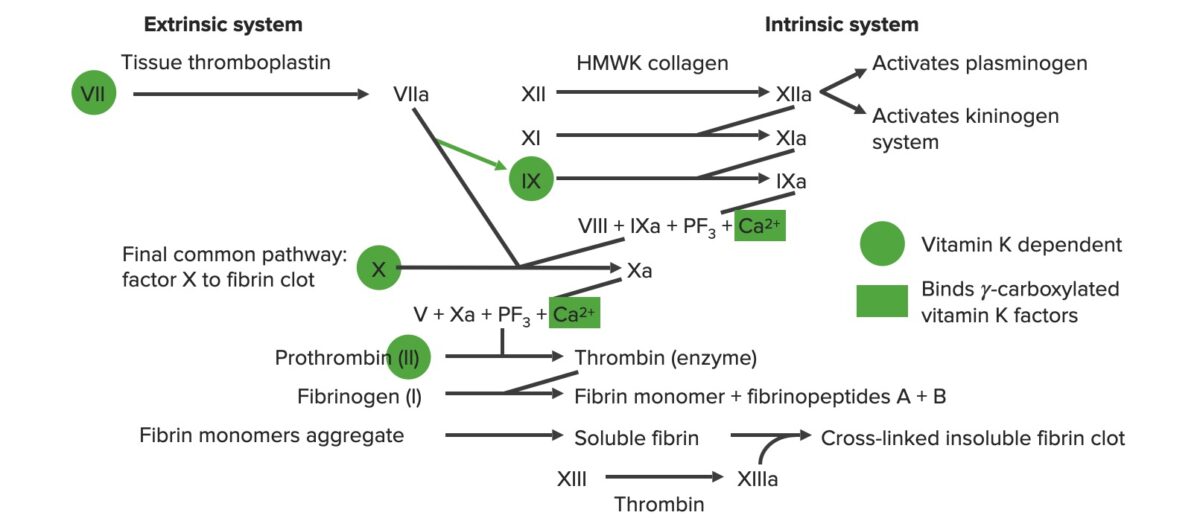
Visão geral da cascata de coagulação
a: forma ativa
PF3 : fator plaquetário 3 (fosfolípidos)
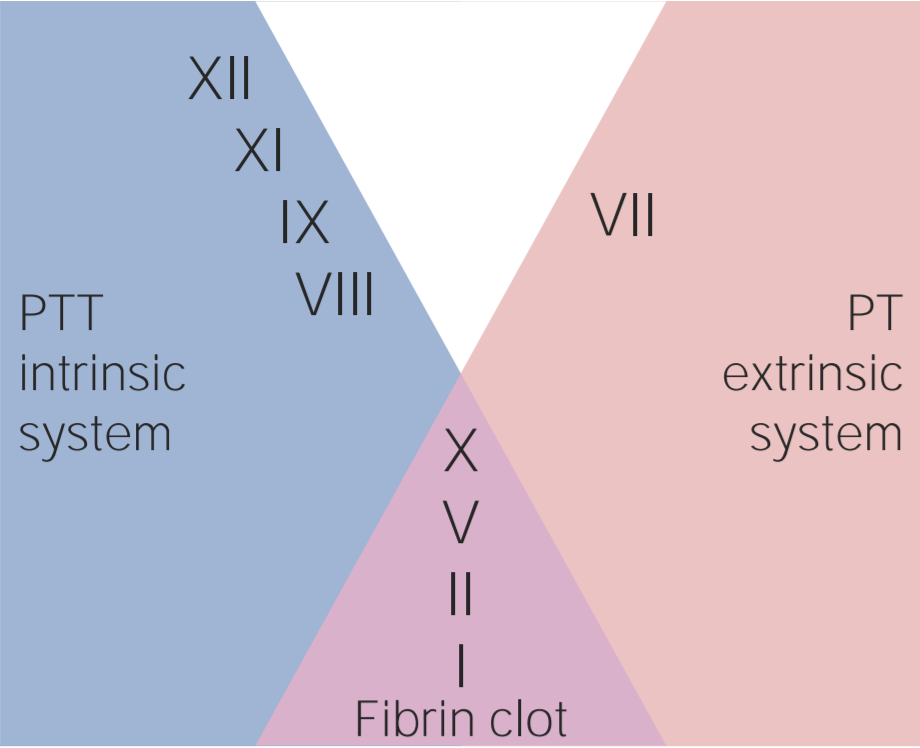
Fatores envolvidos nas vias intrínseca, extrínseca e comum
Imagem de Lecturio.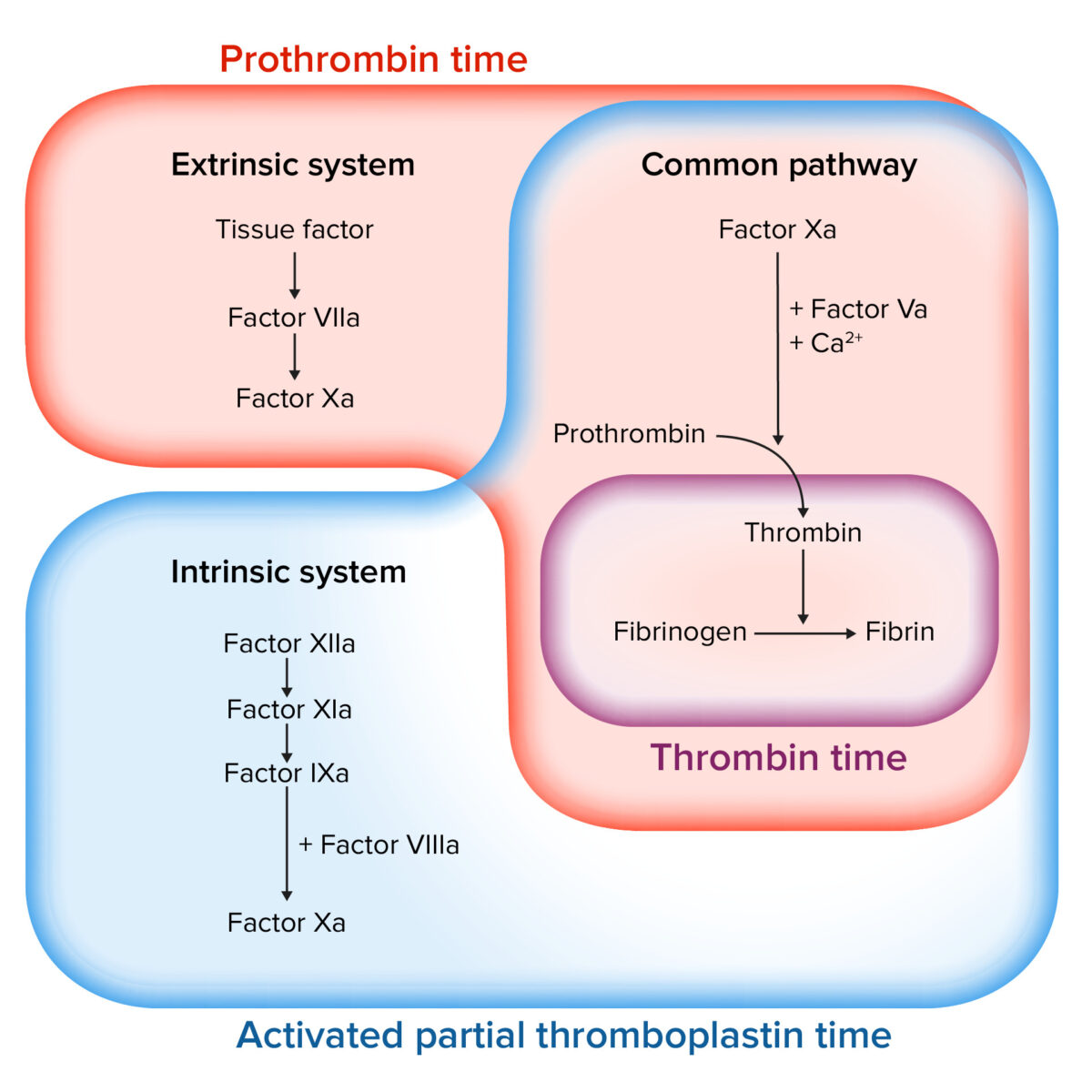
Avaliação da cascata de coagulação
Imagem de Lecturio.As heparinas naturais são um grupo de polissacarídeos grandes, de produção endógena e de tamanhos variados que não são completamente compreendidos. As heparinas têm efeitos anticoagulantes, anti-inflamatórios e possivelmente antiangiogénicos.
| HNF | HBPM | |
|---|---|---|
| Agentes | HNF |
|
| Mecanismo de ação |
Liga-se e potencia a antitrombina
|
|
| Efeitos fisiológicos | Inativação do Fator Xa e da trombina | Inativação do fator Xa e, num grau bastante menor, da trombina |
| Absorção |
Administrada IV (raramente SC):
|
|
| Distribuição | V d = ~ 35 mL/kg | V d = 4,3 L |
| Metabolismo |
|
Fígado |
| Eliminação |
|
|
| Monitorização |
|
|
| Agente de reversão | Sulfato de protamina | Sulfato de protamina |
| Complicações |
|
Menor risco de HITT HITT Anticoagulants e de osteoporose do que com a HNF |
| Contraindicações específicas |
|
|
| Notas |
|
|
| Mecanismo de ação |
|
|---|---|
| Absorção |
|
| Metabolismo |
Metabolizada no fígado:
|
| Distribuição |
|
| Eliminação |
|
| Monitorização |
|
| Agente de reversão/antídoto | Vitamina K (leva várias horas a ter efeito) |
| Interações | A varfarina tem inúmeras interações medicamentosas, fitoterápicas e dietéticas:
|
| Contraindicações específicas | Gravidez (a varfarina é teratogénica) |
| Complicações |
|
| Notas | Os doentes com variantes da CYP2C9 CYP2C9 A cytochrome p-450 subtype that has specificity for acidic xenobiotics. It oxidizes a broad range of important clinical drugs that fall under the categories of nonsteroidal anti-inflammatory agents; hypoglycemic agents; anticoagulants; and diuretics. Anticoagulants têm ↓ atividade enzimática → requerem ↓ dose |
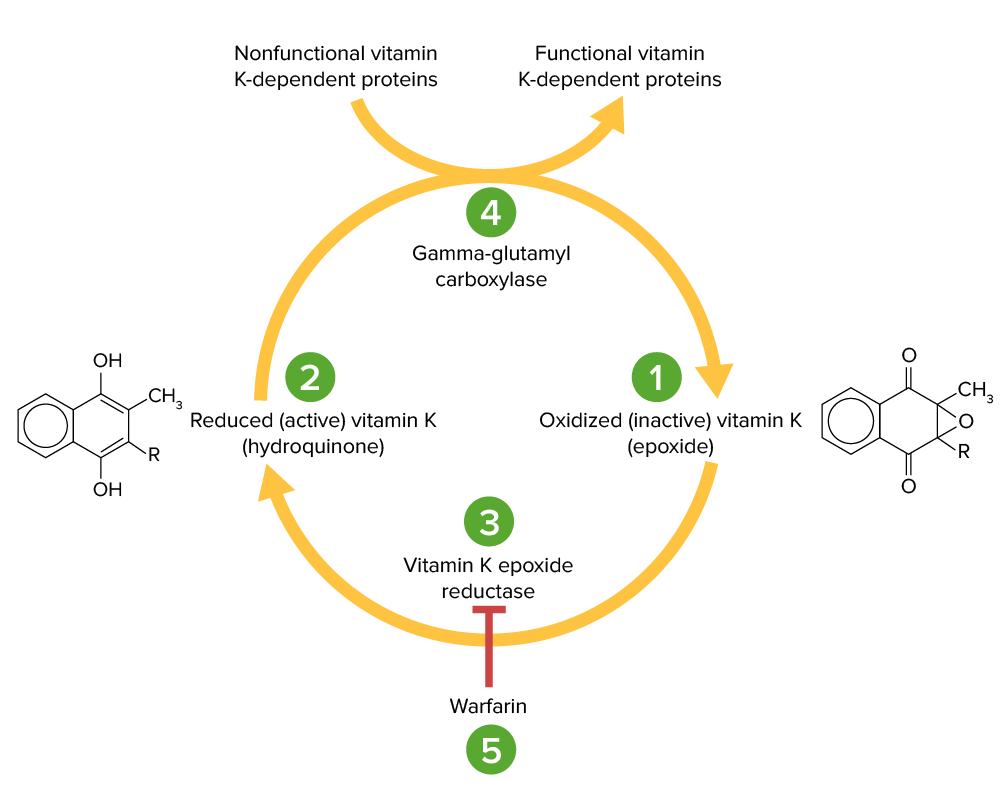
Ciclo da vitamina K:
O epóxido de vitamina K (1) é inativo e convertido na sua forma ativa e reduzida, a vitamina K hidroquinona (2), pela vitamina K epóxido redutase (VKOR; 3). A vitamina K hidroquinona é um cofator na carboxilação de resíduos específicos de glutamato nas proteínas dependentes da vitamina K (fatores II, VII, IX, X, proteína C e S), um processo necessário para as ativar. A reação de carboxilação é catalisada pela gama-glutamil carboxilase (4). A vitamina K hidroquinona é oxidada para a forma de epóxido quando atua como cofator, mas é depois reciclada de novo para a forma de hidroquinona pela VKOR. A varfarina inibe a VKOR (5), de modo que a vitamina K não pode ser reciclada da sua forma oxidada para a forma reduzida. Assim, as proteínas dependentes da vitamina K não podem ser ativadas.
| Agentes orais (DOAC) | Agentes parentéricos | |
|---|---|---|
| Agentes | Dabigatrano ( Pradaxa Pradaxa A thrombin inhibitor which acts by binding and blocking thrombogenic activity and the prevention of thrombus formation. It is used to reduce the risk of stroke and systemic embolism in patients with nonvalvular atrial fibrillation. Anticoagulants®) |
|
| Mecanismo de ação | Liga-se e inibe funcionalmente a trombina tanto no soro como nos coágulos | |
| Absorção |
|
Início de ação: imediato |
| Distribuição |
|
Bivalirudina:
|
| Metabolismo | Fígado |
|
| Eliminação |
|
|
| Monitorização | aPTT | TCA |
| Antídoto | Idarucizumab Idarucizumab Anticoagulants ( Praxbind Praxbind Anticoagulants®) | Nenhum |
| Contraindicações específicas | Nenhuma (além das contraindicações gerais listadas acima) | |
| Notas | Frequentemente utilizado como alternativa nos doentes com história de HITT HITT Anticoagulants | |
| Inibidores diretos do fator Xa ( DOACs DOACs Anticoagulants) | Inibidores indiretos do fator Xa | |
|---|---|---|
| Agentes |
|
|
| Mecanismo de ação | Ligam-se diretamente e inibem o fator Xa |
|
| Absorção |
|
|
| Distribuição |
Rivaroxabano:
|
|
| Metabolismo | Metabolizados principalmente no fígado pela CYP3A4 CYP3A4 Class 3 Antiarrhythmic Drugs (Potassium Channel Blockers) | Eliminados inalterados |
| Eliminação |
|
|
| Monitorização |
|
|
| Antídoto | Andexanet alfa Andexanet Alfa Anticoagulants | Nenhum |
| Contraindicações específicas | Nenhuma (além das contraindicações gerais listadas acima) | Trombocitopenia associada a um teste de anticorpos antiplaquetários positivo |
| Notas | Pentassacarídeo sintético com um local funcional semelhante à heparina. |
Fatores a ter em conta antes de reverter um anticoagulante:
| Fármaco | Tempo antes do procedimento para suspensão do anticoagulante |
|---|---|
| Varfarina | 5 dias |
| Heparina | 4 horas |
| HBPM |
|
| DOACs DOACs Anticoagulants: Dabigatrano, rivaroxabano, apixabano, edoxabano |
|
| Fármaco | Agente de reversão |
|---|---|
| Varfarina |
|
| Heparina e HBPMs | Sulfato de protamina |
| Dabigatrano | Idarucizumab Idarucizumab Anticoagulants ( Praxbind Praxbind Anticoagulants®) |
| Argatroban Argatroban Anticoagulants, bivalirudina | Nenhum |
| Apixabano, rivaroxabano | Andexanet alfa Andexanet Alfa Anticoagulants |
| Fondaparinux Fondaparinux Synthetic pentasaccharide that mediates the interaction of heparin with antithrombins and inhibits factor Xa; it is used for prevention of venous thromboembolism after surgery. Anticoagulants | Nenhum, considerar fator VII recombinante ativado |
Alguma das aplicações terapêuticas mais MAIS Androgen Insensitivity Syndrome comuns dos anticoagulantes incluem: