A estenose da artéria renal (EAR) consiste no estreitamento de uma ou de ambas as artérias renais, causado habitualmente por doença aterosclerótica ou displasia fibromuscular. Se a estenose for grave o suficiente causa diminuição do fluxo sanguíneo renal, ativando o sistema renina-angiotensina-aldosterona (SRAA) e levando à hipertensão renovascular (HRV), que representa apenas uma pequena fração de todos os casos de hipertensão. A hipertensão renovascular pode estar associada a sopros abdominais, insuficiência renal ou a atrofia renal progressiva. O diagnóstico é realizado através da apresentação clínica seguida de exames de imagem, incluindo a ecografia com doppler Doppler Ultrasonography applying the doppler effect, with frequency-shifted ultrasound reflections produced by moving targets (usually red blood cells) in the bloodstream along the ultrasound axis in direct proportion to the velocity of movement of the targets, to determine both direction and velocity of blood flow. Ultrasound (Sonography), a angiografia por ressonância magnética (AngioRM), a angiografia por tomografia computadorizada (AngioTC) e, por vezes, a angiografia por cateter. A revascularização é geralmente reservada para os casos em que a terapêutica médica falhou.
Last updated: Dec 15, 2025
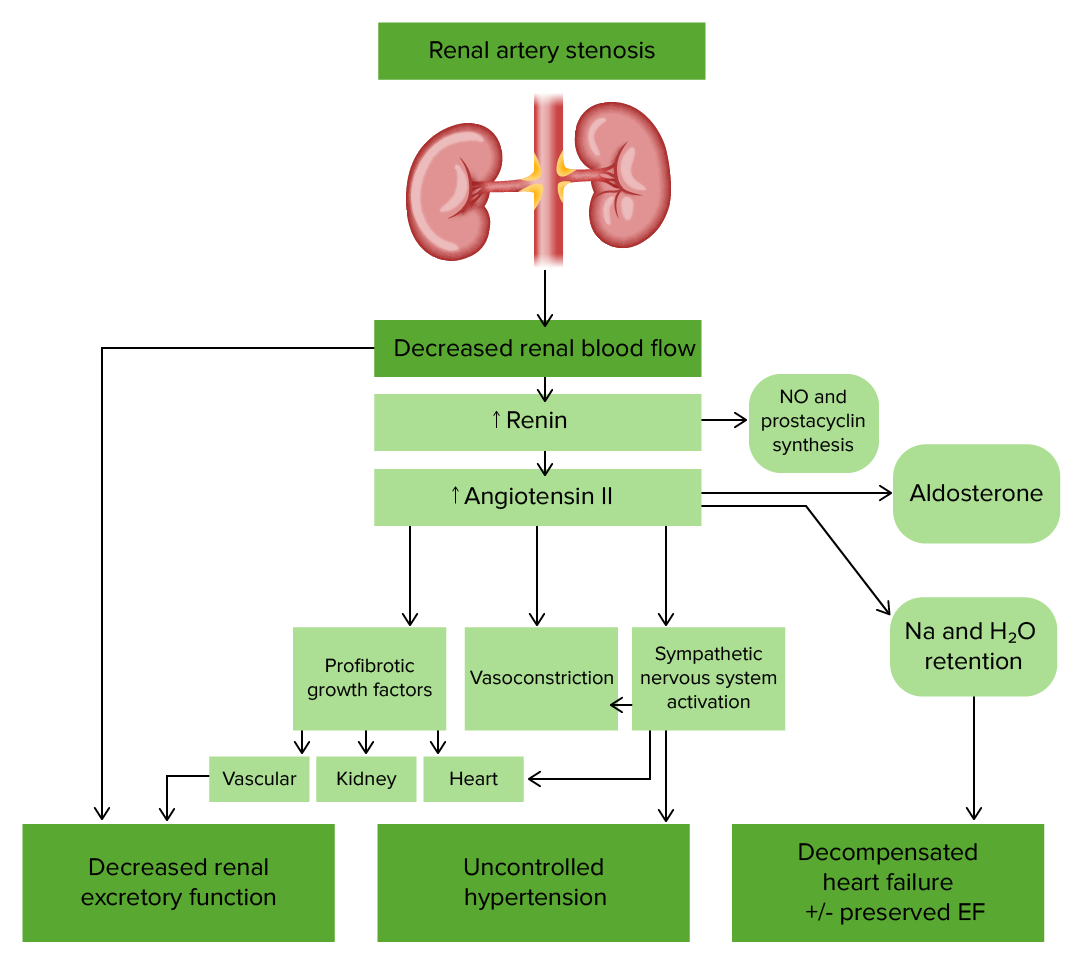
Fisiopatologia da estenose da artéria renal
Imagem por Lecturio.Podem ser necessários estudos diagnósticos adicionais nos seguintes casos:
No entanto, estes exames são caros e podem ter efeitos secundários graves, especialmente se houver insuficiência renal.
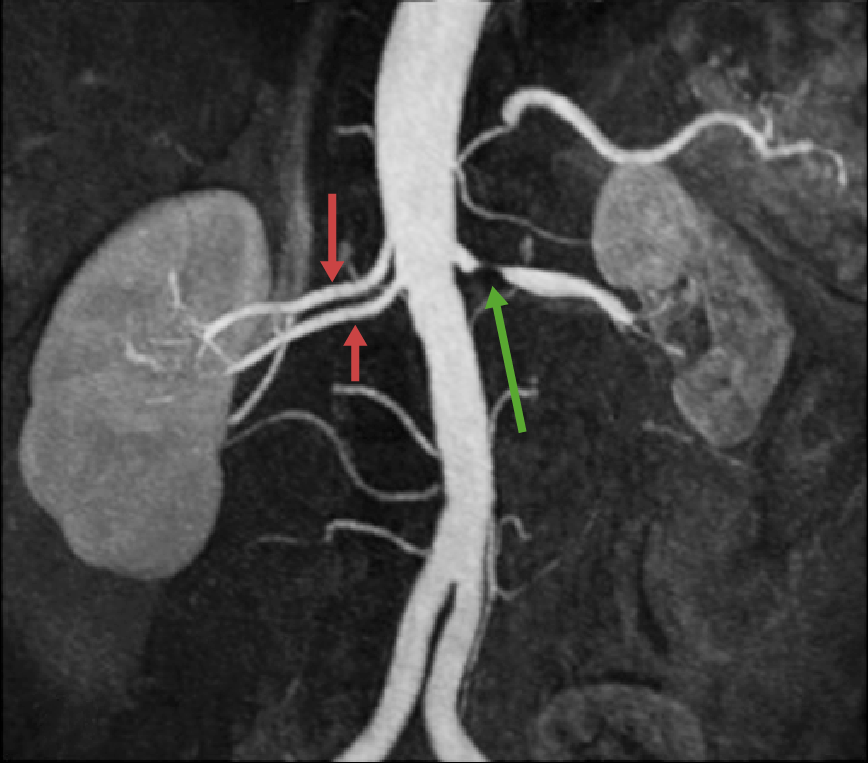
Angiorressonância magnética (AngioRM) que mostra uma estenose de alto grau da artéria renal esquerda (seta verde), que causou isquemia/enfarte renal grave seguido de cicatrização e contração. O rim direito parece não estar afetado e ser de tamanho normal, com 2 artérias renais (setas vermelhas). Artérias renais múltiplas ou acessórias estão presentes em cerca de 25% da população geral.
Imagem: “Assessment of the kidneys: magnetic resonance angiography, perfusion and diffusion” de Attenberger UI, Morelli JN, Schoenberg SO, Michaely HJ. Licença: CC BY 2.0, editada por Lecturio.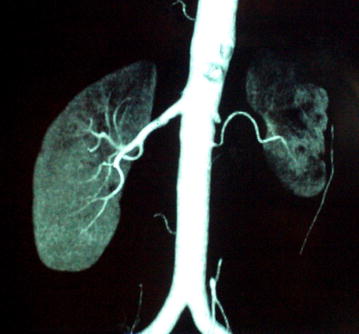
Angiotomografia computadorizada (AngioTC) que mostra uma obstrução da artéria renal esquerda (o resultado da estenose progressiva grave) que levou a atrofia do rim esquerdo, suprido por uma artéria renal acessória, localizada inferiormente ao coto do tronco da artéria renal esquerda visualizado através do meio de contraste. A perfusão e função do rim direito é normal.
Imagem: “A case of treatable hypertension: fibromuscular dysplasia of renal arteries” de Ralapanawa DM, Jayawickreme KP, Ekanayake EM. Licença: CC BY 4.0.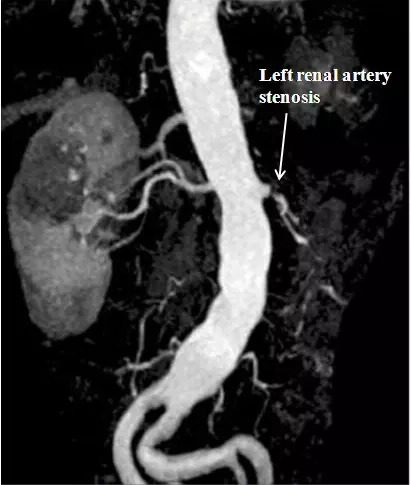
Angiografia por ressonância magnética (AngioRM) que mostra uma estenose da artéria renal esquerda num homem de 66 anos com história de hipertensão. O rim esquerdo é atrófico, com poucas artérias patentes ainda visíveis.
Imagem: “Cardiovascular magnetic resonance in systemic hypertension” de Alicia M Maceira and Raad H Mohiaddin. Licença: CC BY 2.0.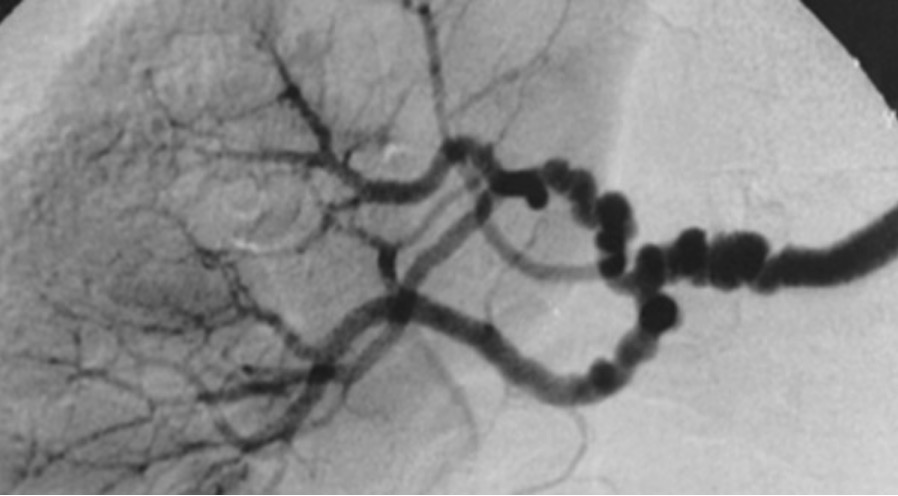
Angiografia da artéria renal que mostra o sinal típico em “colar de contas” específico da displasia fibromuscular
Imagem: “String-of-beads” de Hôpital Européen Georges Pompidou, AP-HP, Université Paris Descartes, Faculté de Médecine, INSERM Unit 772, Collège de France, Paris, France. Licença: CC BY 2.0É a forma mais MAIS Androgen Insensitivity Syndrome comum de hipertensão, cuja etiologia é desconhecida. Em 2017, o American College of Cardiology/ American Heart Association American Heart Association A voluntary organization concerned with the prevention and treatment of heart and vascular diseases. Heart Failure (ACC/AHA) reformulou as suas definições, que poderão variar entre os diferentes países:
Cinco a dez por cento de todos os casos de hipertensão incluem as seguintes doenças: