La psoriasis Psoriasis Psoriasis is a common T-cell-mediated inflammatory skin condition. The etiology is unknown, but is thought to be due to genetic inheritance and environmental triggers. There are 4 major subtypes, with the most common form being chronic plaque psoriasis. Psoriasis es una afección inflamatoria común de la piel mediada por linfocitos T. Se desconoce la etiología, pero se cree que se debe a herencia genética y desencadenantes ambientales. Existen 4 subtipos principales, siendo la forma más común la psoriasis Psoriasis Psoriasis is a common T-cell-mediated inflammatory skin condition. The etiology is unknown, but is thought to be due to genetic inheritance and environmental triggers. There are 4 major subtypes, with the most common form being chronic plaque psoriasis. Psoriasis crónica en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum placas o psoriasis Psoriasis Psoriasis is a common T-cell-mediated inflammatory skin condition. The etiology is unknown, but is thought to be due to genetic inheritance and environmental triggers. There are 4 major subtypes, with the most common form being chronic plaque psoriasis. Psoriasis vulgar. Las placas están bien delimitadas y son de color salmón, con escamas plateadas. Las placas suelen aparecer en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum el cuero cabelludo y las superficies extensoras de las extremidades. El diagnóstico es clínico. Las opciones de tratamiento están determinadas por el porcentaje de la superficie corporal total (SCT) afectada e incluyen corticosteroides tópicos, retinoides, inhibidores de la calcineurina, medicamentos antirreumáticos modificadores de la enfermedad, agentes biológicos y fototerapia.
Last updated: Dec 15, 2025
La psoriasis Psoriasis Psoriasis is a common T-cell-mediated inflammatory skin condition. The etiology is unknown, but is thought to be due to genetic inheritance and environmental triggers. There are 4 major subtypes, with the most common form being chronic plaque psoriasis. Psoriasis es una enfermedad compleja caracterizada por un proceso inflamatorio desregulado mediado por linfocitos T, que da como resultado la proliferación de queratinocitos y una diferenciación disfuncional.
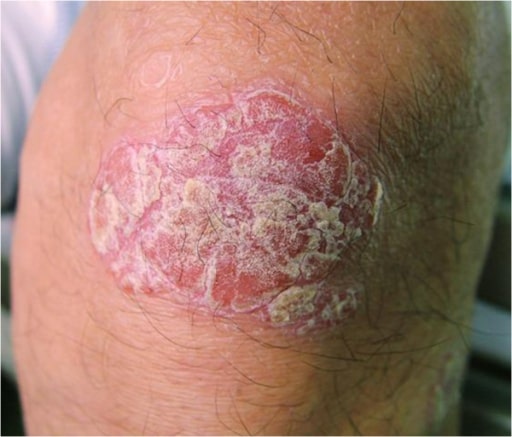
Lesión psoriásica en la rodilla
Imagen: “Psoriatic lesion on the knee” por Department of Neurology, Wakayama Medical University, 811-1 Kimiidera, Wakayama 641-8510, Japan. Licencia: CC BY 2.0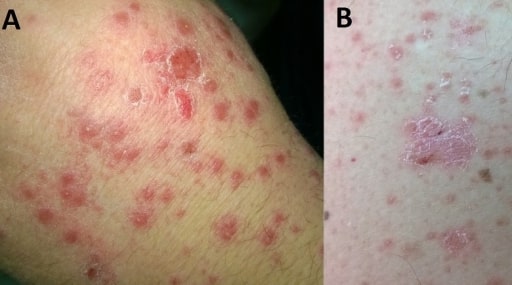
Lesiones pequeñas, eritematosas y semejantes a gotas de una psoriasis guttata localizadas en una mano (A) y brazo (B)
Imagen: “F0001” por Department of Internal Medicine, General Hospital of Larissa, Larissa, Greece. Licencia: CC BY 2.0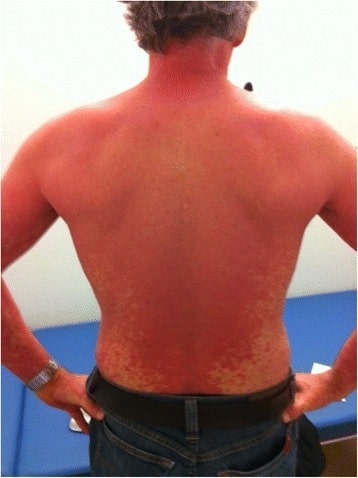
Psoriasis eritrodérmica en paciente tratado por infección aguda por hepatitis C: el eritema generalizado, con descamación variable, que afecta a toda la superficie corporal es característico de este subtipo de psoriasis.
Imagen: “Erythrodermic psoriasis at treatment week 10” por Division of Infectious Diseases and Hospital Hygiene, Cantonal Hospital St.Gallen, Rorschacherstrasse 95, 9007, St.Gallen, Switzerland. Licencia: CC BY 4.0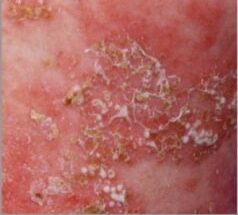
Psoriasis pustulosa, caracterizada por el desarrollo de placas eritematosas anulares con pústulas y descamación periféricas: obsérvense las pústulas estériles puntiformes que diferencian este subtipo de psoriasis.
Imagen: “bjd14003-fig-0001” por Institute of Genetic Medicine, Newcastle University, Newcastle upon Tyne, NE1 3BZ, U.K. Licencia: CC BY 4.0, editada por Lecturio.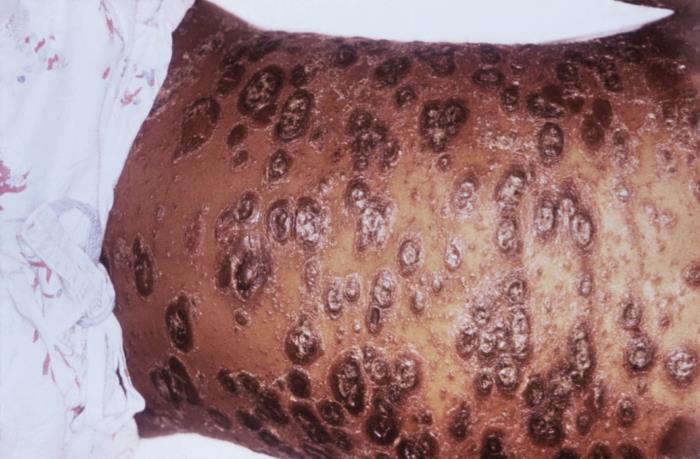
Psoriasis crónica en placas del abdomen: obsérvense las numerosas lesiones eritematosas y elevadas rodeadas de descamación. Este subtipo puede variar desde unos pocos parches hasta varias placas que cubren grandes áreas, como la que se muestra aquí.
Imagen: “5503” por CDC/ Gavin Hart. Licencia: Dominio Público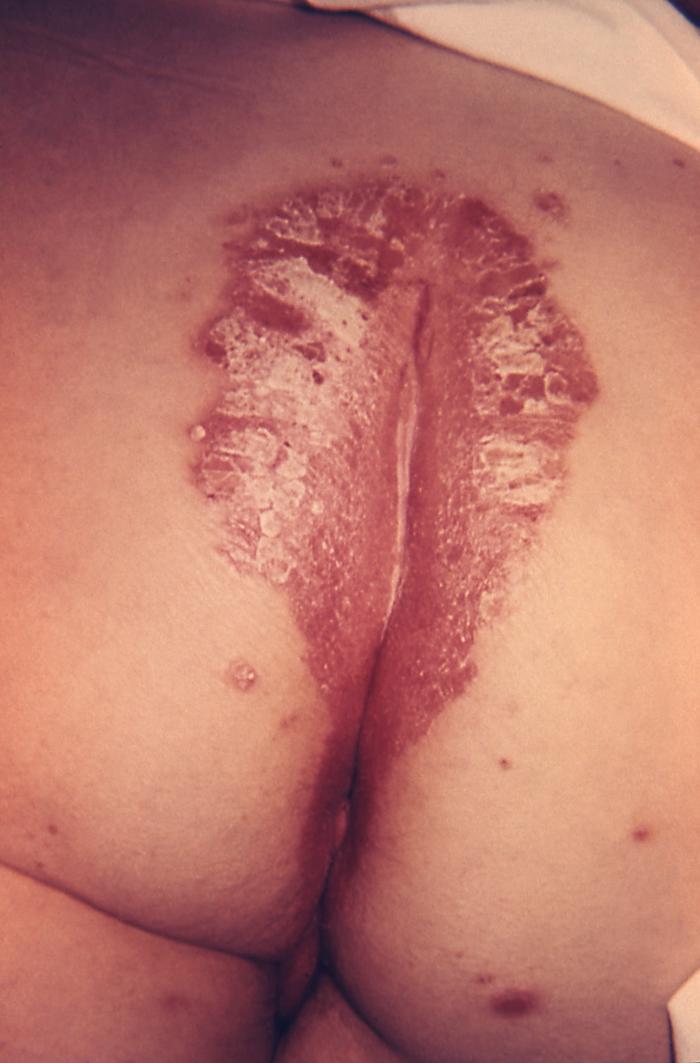
Psoriasis inversa (intertriginosa) de la hendidura glútea: esta localización no es típica de la psoriasis, por lo que se conoce como psoriasis inversa. Obsérvense las placas eritematosas, lisas, brillantes y simétricas características de esta forma de psoriasis. No hay descamación debido a la humedad de la zona.
Imagen: “4049” por CDC/ Dr. Gavin Hart. Licencia: Dominio Público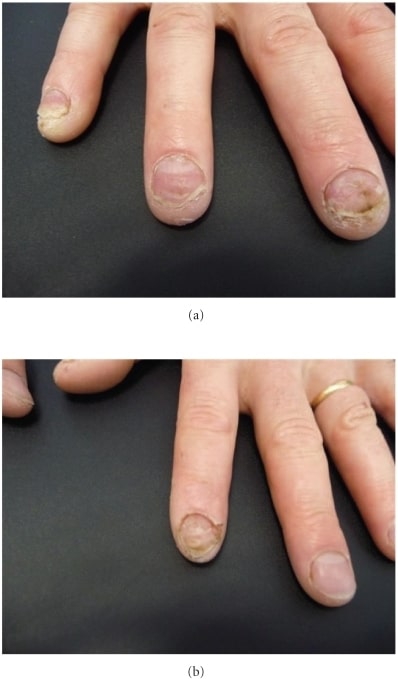
Psoriasis ungueal que se presenta con rasgos característicos de hiperqueratosis subungueal, hoyuelos y onicólisis de las uñas 3, 4 y 5 de la mano derecha
Imagen: “Subungual hyperkeratosis” por Department of Dermatology, Centre Hospitalier de Saint-Brieuc, 10, rue Marcel Proust, 22000 Saint-Brieuc, France. Licencia: CC BY 3.0
La psoriasis palmoplantar afecta únicamente a las palmas y/o las plantas: los hallazgos característicos de este sitio especial incluyen placas eritematosas e hiperqueratósicas. También pueden estar presentes fisuras dolorosas.
Imagen: “F0001” por Dermatology Department, Bir Usta Milad Hospital, Tripoli, Libya. Licencia: CC BY 2.0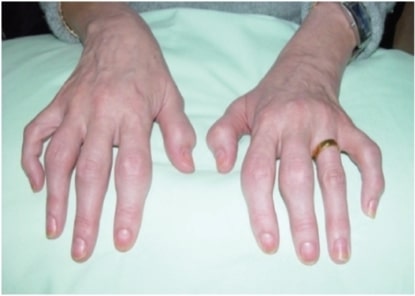
Artritis psoriásica que se presenta como poliartritis simétrica que afecta las articulaciones interfalángicas proximales de los dedos. Los cambios psoriásicos en las uñas también son evidentes en esta foto.
Imagen: “fig1” por Rheumatology Department, Southport and Ormskirk Hospital NHS Trust, Liverpool University, PR8 6PN, UK. Licencia: CC BY 3.0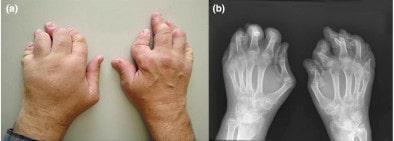
La artritis mutilante es un hallazgo tardío común de la artritis psoriásica.
Imagen: “A patient with arthritis mutilans with digital shortening” por Department of Molecular Medicine and Pathology, University of Auckland, Park Road, Auckland 1010, New Zealand. Licencia: CC BY 2.0El diagnóstico se establece mediante los LOS Neisseria antecedentes clínicos y los LOS Neisseria hallazgos del examen físico.
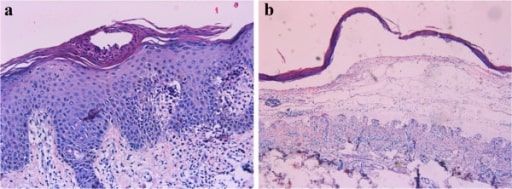
Histopatología de una biopsia en sacabocados que muestra hallazgos característicos de la psoriasis: (a) microabscesos de Munro, hiperqueratosis, hipogranulosis, paraqueratosis, acantosis con alargamiento de las crestas interpapilares y vasos sanguíneos dilatados; (b) ampolla subepidérmica llena de exudado seroso.
Imagen: “Characteristics of skin histopathology” por Department of Dermatology, Qianfoshan Hospital, Shandong University, Jinan 250014, China. Licencia: CC BY 2.0El tratamiento se basa en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum la gravedad, la distribución de la lesión, el tipo, las comorbilidades y la respuesta.