A dorsalgia é uma queixa comum na população geral e na sua maioria é autolimitada. A dorsalgia pode ser classificada como aguda, subaguda ou crónica, dependendo da duração dos sintomas. A extensa variedade de potenciais etiologias inclui causas degenerativas, mecânicas, malignas, infeciosas, reumatológicas e extraespinhais. Uma história clínica e um exame físico completos são necessários para orientar o diagnóstico. A investigação adicional não é rotineiramente necessária, exceto perante evidência de doença grave (e.g., défices neurológicos, incontinência urinária/fecal, sintomas infeciosos ou malignidade). O tratamento é variável de acordo com a causa, mas a maioria dos casos é tratado com medidas conservadoras e analgesia.
Última atualização: Jun 27, 2022
A dorsalgia é uma queixa comum entre os adultos:
A dorsalgia é classificada com base na duração dos sintomas:
As perguntas abertas importantes a serem feitas ao avaliar um doente com dor podem ser memorizadas com a mnemónica OPQRST:
Exame geral:
Manobras específicas:
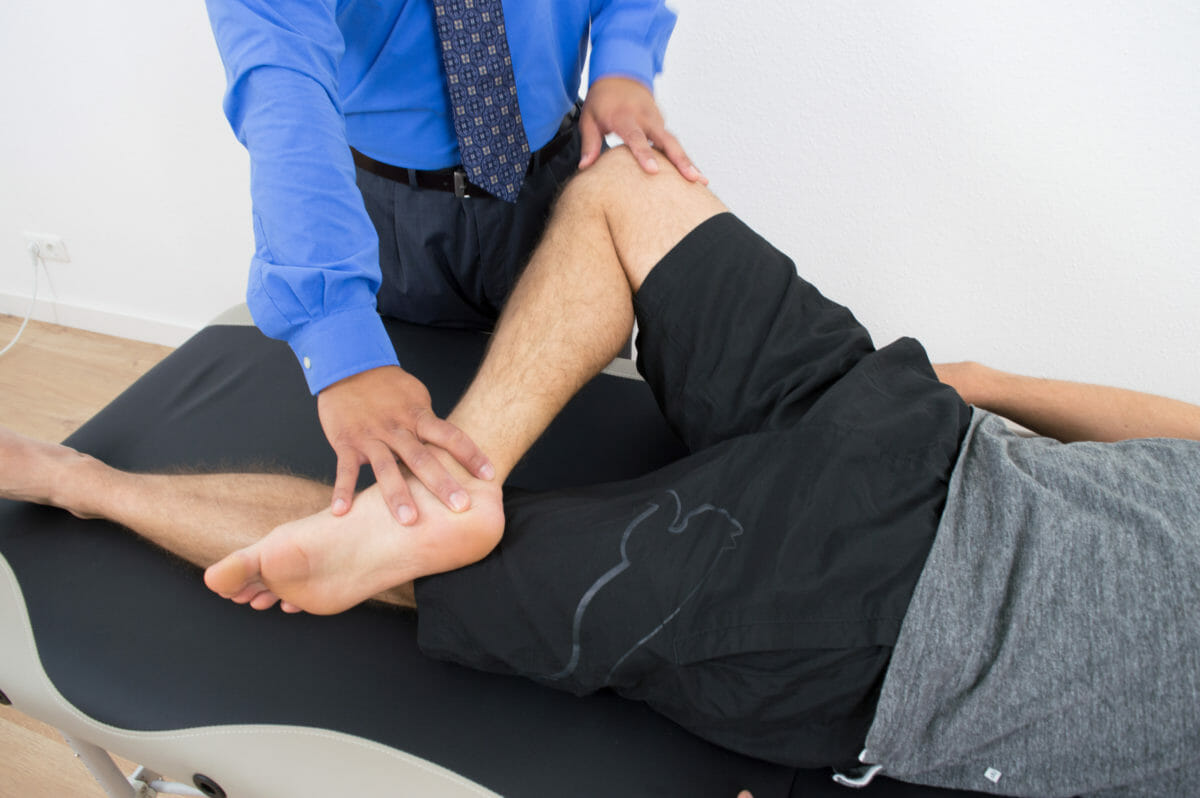
Teste de Patrick para avaliar distúrbios sacroilíacos ou da anca como potenciais causas de dorsalgia:
O teste também é conhecido como teste de FABERE (flexão, abdução, rotação externa, extensão) ou teste do 4.
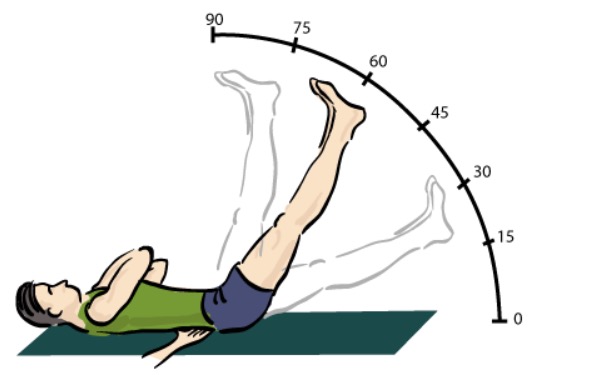
Teste de elevação da perna estendida para avaliar a dorsalgia:
Teste positivo se desencadear dor radicular, mais frequentemente entre 30-60 graus de elevação.
Os seguintes sintomas sugerem uma patologia grave e devem suscitar uma avaliação urgente:
A maioria dos doentes com dorsalgia não necessita de exames imagiológicos.
Indicações:
Modalidades de imagem:
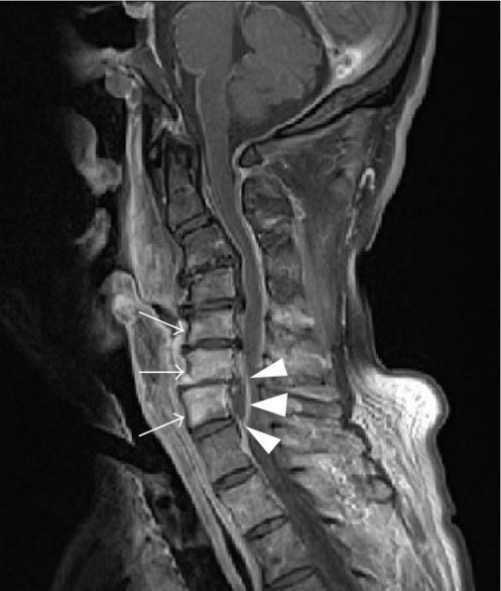
Ressonância magnética (RM) da coluna cervical com abcesso epidural e osteomielite vertebral:
As setas indicam uma intensificação do sinal nas vértebras C4–C7 por osteomielite; as pontas de seta indicam o abcesso epidural.
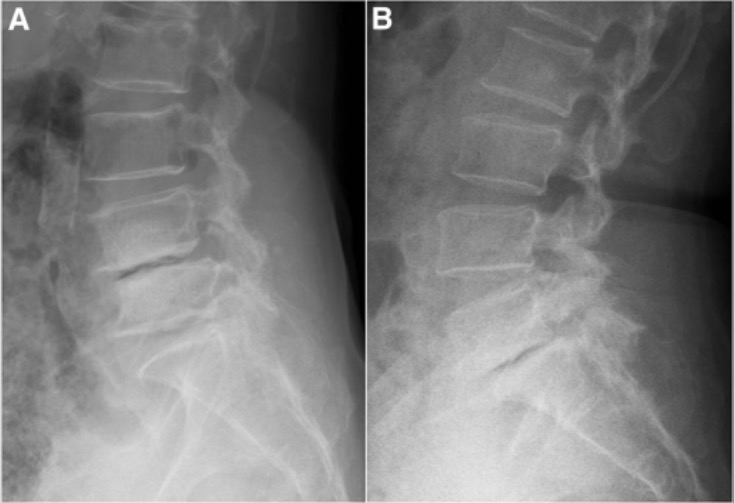
Imagens radiográficas com espondilolistese:
A: espondilolistese degenerativa ao nível de L4-L5 (observe o espaço intervertebral estreito e o deslocamento anterior da vértebra superior)
B: espondilolistese em L5–S1
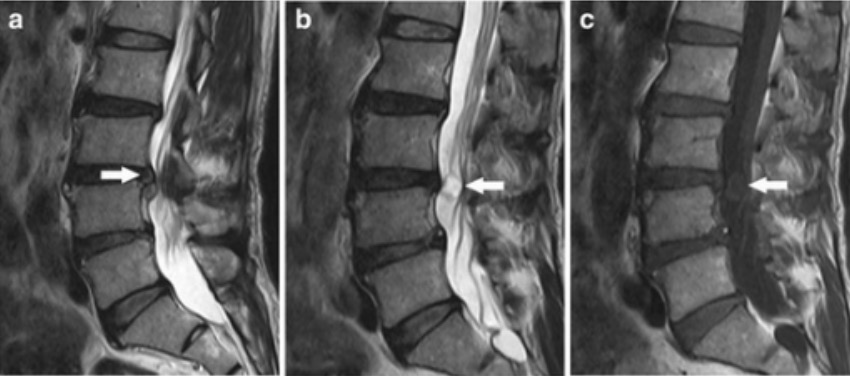
Ressonância magnética (RM) com hérnia do disco intervertebral e schwannoma:
a: Imagem sagital ponderada em T2 revela uma hérnia discal em L3–L4 que comprime o saco dural do lado direito
b: Uma massa intradural hiperintensa no mesmo nível a 2 cortes de distância
c: Imagem sagital ponderada em T1 revela uma massa hipointensa posterior aos discos intervertebrais L3–L4