A sífilis é uma infeção bacteriana causada pela espiroqueta Treponema pallidum pallidum (T. pallidum), que geralmente se transmite através do contacto sexual. A sífilis tem 4 estadios clínicos: primária, secundária, latente e terciária. A sífilis primária começa com um "cancro", uma úlcera indolor nos genitais. A progressão para sífilis secundária manifesta-se com um exantema maculopapular generalizado, que inclui palmas e plantas. O desenvolvimento de sífilis terciária pode causar uma doença neurológica grave (neurossífilis), cardiovascular e/ou gumatosa. O diagnóstico é feito através de testes treponémicos e não treponémicos. A penicilina G é o antibiótico de escolha. A duração do tratamento varia de acordo com o estadio da doença.
Última atualização: Nov 18, 2022
A sífilis é uma doença com múltiplos estadios. Os doentes podem apresentar-se em qualquer estadio e permanecer sem sintomas durante anos, apesar de estarem infetados.
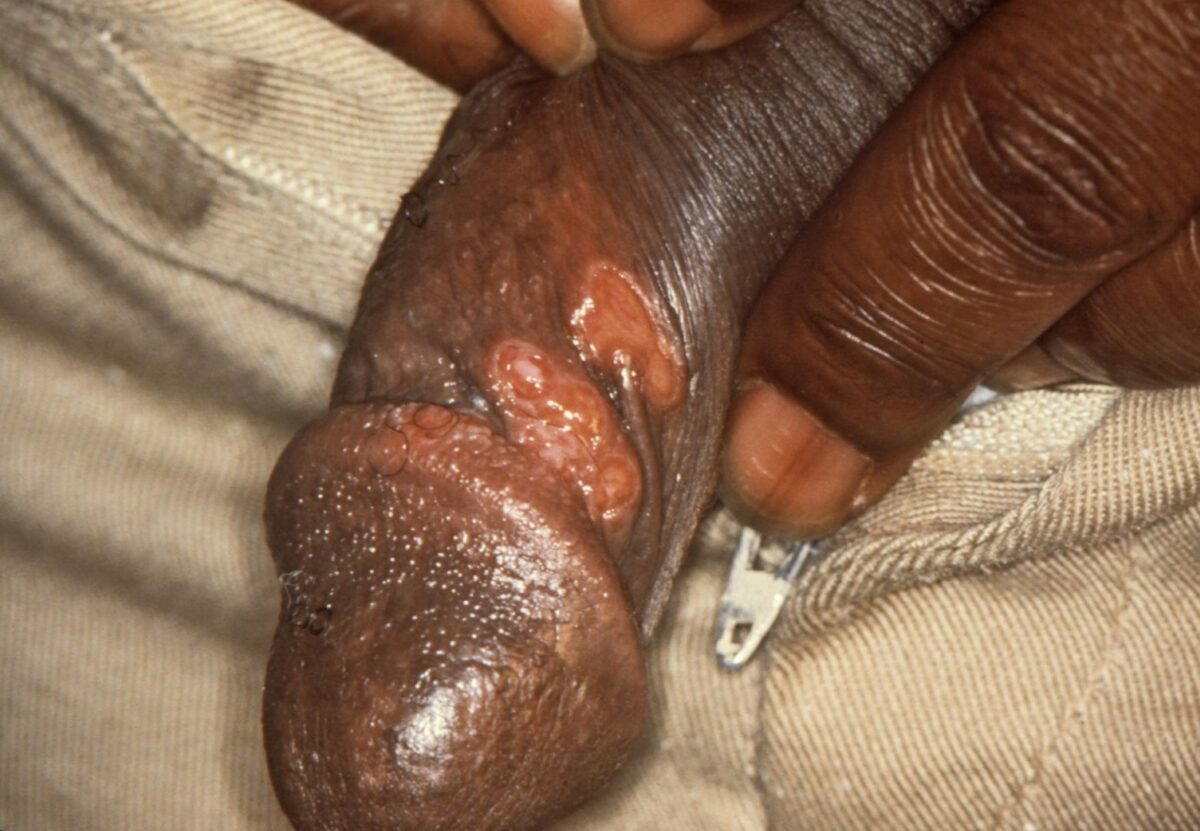
“Cancro” primário e indolor da sífilis (infeção pelo T. pallidum)
Imagem : “Chancres on the penile shaft due to a primary syphilitic infection caused by Treponema pallidum 6803 lores” pelo M. Rein. Licença: Public Domain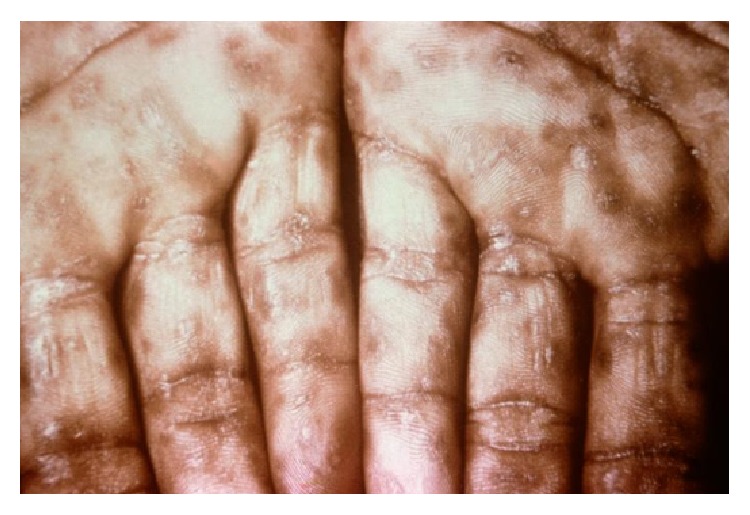
Lesões cutâneas difusas nas palmas de um doente com sífilis secundária
Imagem: “Neurosyphilis: An Unresolved Case of Meningitis” por Ahsan S, Burrascano J. Licença: CC BY 3.0
Erupção cutânea maculopapular generalizada no tronco de um doente com sífilis secundária
Imagem: “Early malignant syphilis” por Anais Brasileiros de Dermatologia. Licença: CC BY 4.0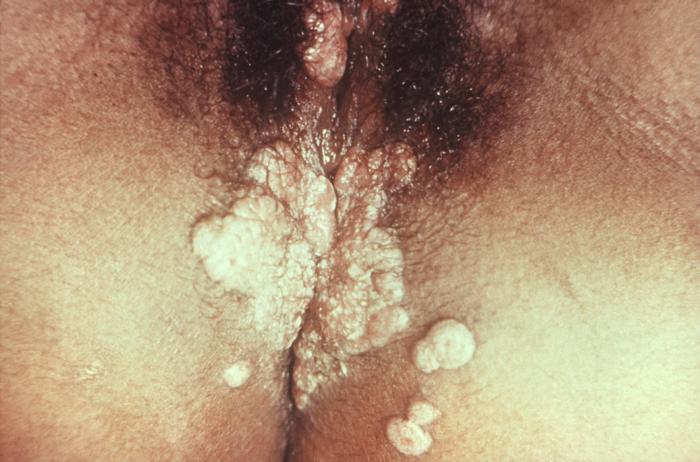
Condiloma plano num paciente com sífilis secundária
Imagem: “11257” por Susan Lindsley. Licença: Public Domain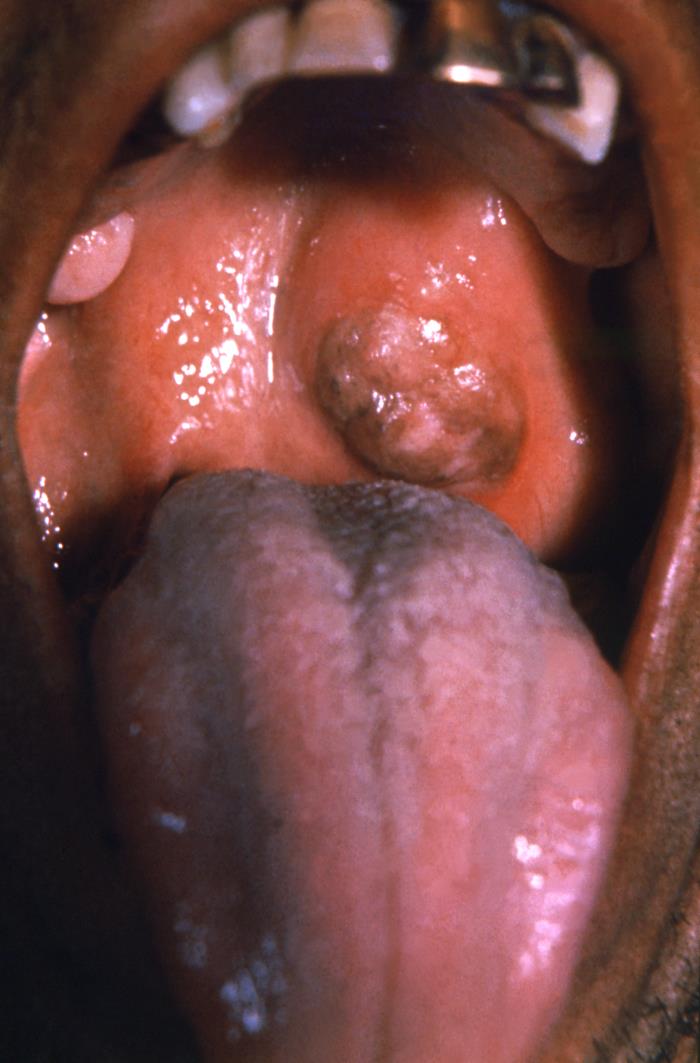
Guma no palato de um doente com sífilis terciária
Imagem : “16762” pelo CDC. Licença: Public DomainÉ difícil diagnosticar a sífilis. No entanto, exames laboratoriais específicos e a correlação com a história clínica e o exame objetivo podem levar ao diagnóstico.
Testes definitivos com utilização de amostras (como, por exemplo, de lesões da mucosa). No entanto, a sua utilização está limitada, porque estes testes não estão rotineiramente disponíveis.

Microscopia de campo escuro de T. pallidum:
Visualizam-se bactérias em forma de saca-rolhas.
Na sífilis primária, secundária ou latente precoce, podem ser utilizados os seguintes antibióticos:
Na sífilis latente tardia, terciária ou de duração desconhecida, podem ser utilizados os seguintes antibióticos: