A fibrilhação auricular ( FA FA Inhaled Anesthetics) é uma taquiarritmia supraventricular, sendo o tipo mais MAIS Androgen Insensitivity Syndrome comum de arritmia. É causada por contrações auriculares rápidas e descontroladas, com uma resposta ventricular descoordenada. Existem muitas patologias que podem causar FA FA Inhaled Anesthetics, habitualmente incluem lesão cardíaca (por exemplo, doença arterial coronária, enfarte do miocárdio prévio). O diagnóstico é confirmado por um eletrocardiograma, que mostrará um batimento cardíaco “irregularmente irregular”, sem ondas P identificáveis e com complexos QRS estreitos. A FA FA Inhaled Anesthetics aumenta o risco de eventos tromboembólicos. O tratamento baseia-se principalmente no controlo da frequência e do ritmo ventricular, que pode ser conseguido farmacologicamente e/ou através de cardioversão. A hipocoagulação deve ser instituída se o doente apresentar um risco significativo de eventos tromboembólicos.
Last updated: May 12, 2025
Epidemiologia
Fatores de risco gerais para doença cardiovascular
Fatores de risco para FA FA Inhaled Anesthetics
| Fatores de risco cardíacos | Fatores de risco não cardíacos |
|---|---|
|
|
| P | Doenças Pulmonares:
|
|---|---|
| I |
|
| R |
|
| A |
|
| T |
|
| E |
|
| S |
|
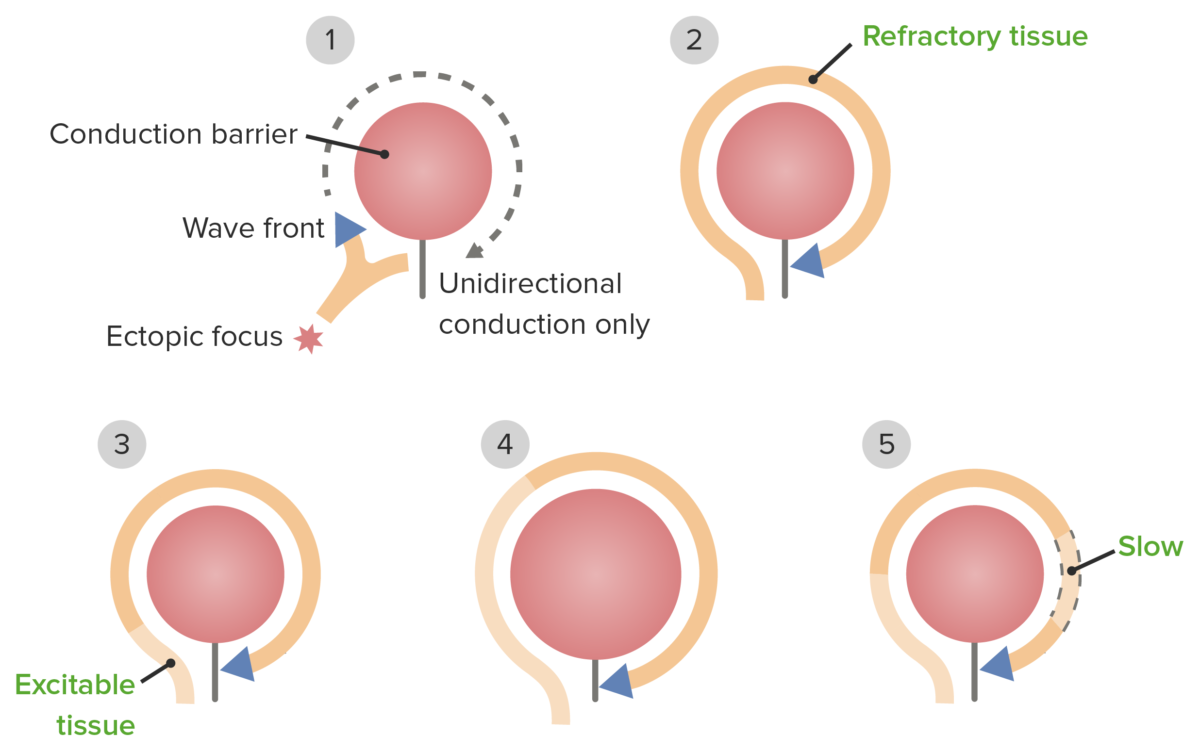
Fisiopatologia das vias de reentrada
Eletrocardiograma ( ECG ECG An electrocardiogram (ECG) is a graphic representation of the electrical activity of the heart plotted against time. Adhesive electrodes are affixed to the skin surface allowing measurement of cardiac impulses from many angles. The ECG provides 3-dimensional information about the conduction system of the heart, the myocardium, and other cardiac structures. Electrocardiogram (ECG)): confirma o diagnóstico
Ecocardiograma: utilizado para identificar a etiologia e eventuais complicações, não para o diagnóstico.
Outros testes Testes Gonadal Hormones para descartar doenças subjacentes:
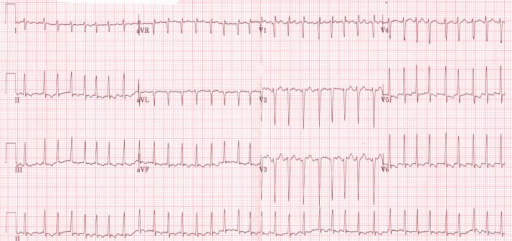
ECG mostra um ritmo irregularmente irregular, de fibrilhação auricular num doente com tirotoxicose.
Imagem: “Initial electrocardiogram (ECG) at presentation to the emergency room” de ST4 Diabetes and Endocrinology Princess of Wales Hospital Bridgend, CF31 1RQ UK. Licença: CC BY 3.0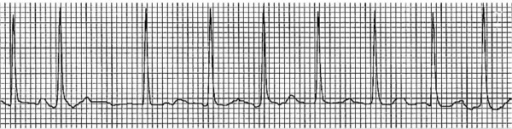
Exemplo de um traçado de ECG de fibrilhação auricular, com intervalos RR irregularmente irregulares e ausência de ondas P
Imagem: “Electrocardiogram showing atrial fibrillation with rapid ventricular rate” da Division of Hematology and Oncology, Sylvester Comprehensive Cancer Center, Miami, FL, USA. Licença: CC BY 2.0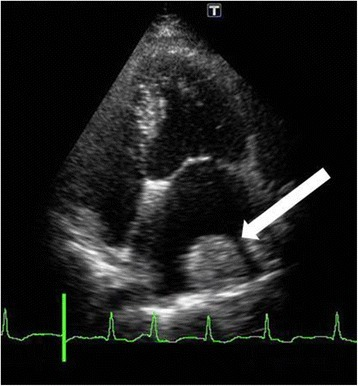
Trombo na parede lateral da aurícula esquerda (seta branca)
Imagem: “Fourteen days after cardiac surgery, a thrombus had formed over the lateral left atrium wall (white arrow)” da U.S. National Library of Medicine. Licença: CC BY 4.0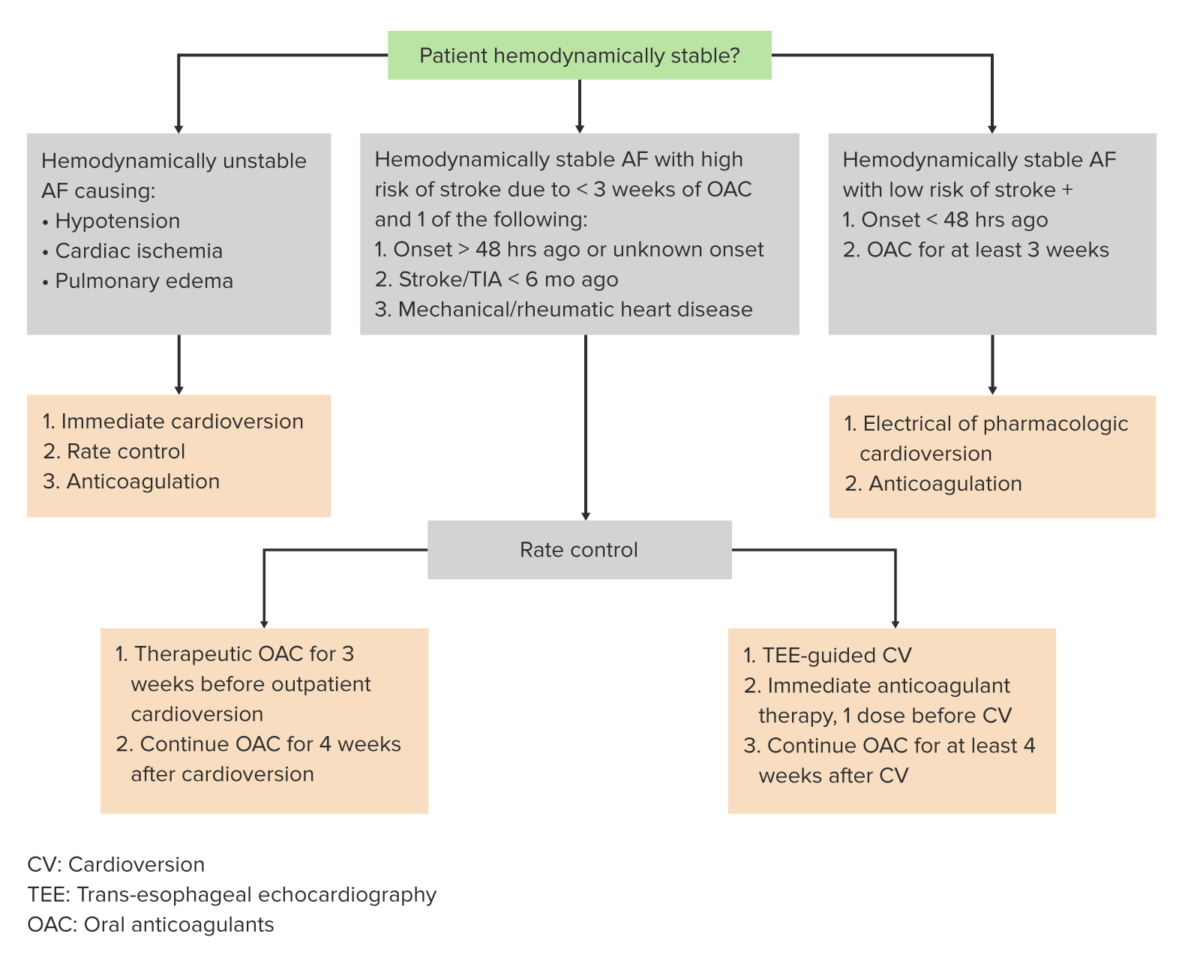
Algoritmo de abordagem da fibrilhação auricular
Imagem de Lecturio.A abordagem da FA FA Inhaled Anesthetics consiste em:
Considerações Especiais:
| Estado hemodinâmico |
|
|
|---|---|---|
| Controlo de frequência vs. controlo de ritmo | Controlo de frequência Indicação:
|
|
| Controlo de ritmo Indicação:
|
|
|
| Hipocoagulação | Varfarina, novos anticoagulantes orais (NOAC) | Indicação:
|
| Aspirina (terapêutica anti-plaquetária) | Indicação:
|
|
| Protocolo de cardioversão (elétrico ou farmacológico) | 3 semanas antes e 4 semanas após a cardioversão | |
| Tratar a causa subjacente | Hipertensão, doença arterial coronária, valulopatia, doença pulmonar obstrutiva crónica, tirotoxicose, síndrome da disfunção do nó sinusal, etc ETC The electron transport chain (ETC) sends electrons through a series of proteins, which generate an electrochemical proton gradient that produces energy in the form of adenosine triphosphate (ATP). Electron Transport Chain (ETC). | |
| C | Insuficiência cardíaca | 1 |
|---|---|---|
| H | Hipertensão arterial | 1 |
| A | Idade (≥ 75 anos) | 2 |
| D | Diabetes Diabetes Diabetes mellitus (DM) is a metabolic disease characterized by hyperglycemia and dysfunction of the regulation of glucose metabolism by insulin. Type 1 DM is diagnosed mostly in children and young adults as the result of autoimmune destruction of β cells in the pancreas and the resulting lack of insulin. Type 2 DM has a significant association with obesity and is characterized by insulin resistance. Diabetes Mellitus mellitus | 1 |
| S | AVC, AIT AIT Type I Hypersensitivity Reaction ou tromboembolismo | 2 |
| V | Doença vascular | 1 |
| A | Idade 65-74 anos | 1 |
As seguintes patologias são diagnósticos diferenciais de FA FA Inhaled Anesthetics: