La fibrilación auricular es una taquiarritmia supraventricular y el tipo de arritmia más común. Está causada por contracciones auriculares rápidas e incontroladas y respuestas ventriculares descoordinadas. Hay muchas afecciones que pueden causar fibrilación auricular, generalmente daños en el corazón (e.g., enfermedad arterial coronaria, infarto al miocardio previo). El diagnóstico se confirma mediante un electrocardiograma que evidenciara un latido "irregular" sin ondas P definidas y complejos QRS estrechos. La fibrilación auricular aumenta el riesgo de eventos tromboembólicos. El tratamiento se basa principalmente en el control de la frecuencia y el ritmo ventricular, que puede lograrse mediante medicamentos y/o cardioversión. Se administra anticoagulación si el paciente tiene un riesgo significativo de sufrir eventos tromboembólicos.
Última actualización: May 12, 2025
Epidemiología
Factores de riesgo generales para enfermedad cardiovascular
Factores de riesgo para fibrilación auricular
| Factores de riesgo cardíacos | Factores de riesgo no cardíacos |
|---|---|
|
|
| P | Pulmonary diseases (enfermedades pulmonares):
|
|---|---|
| I |
|
| R |
|
| A |
|
| T |
|
| E |
|
| S |
|
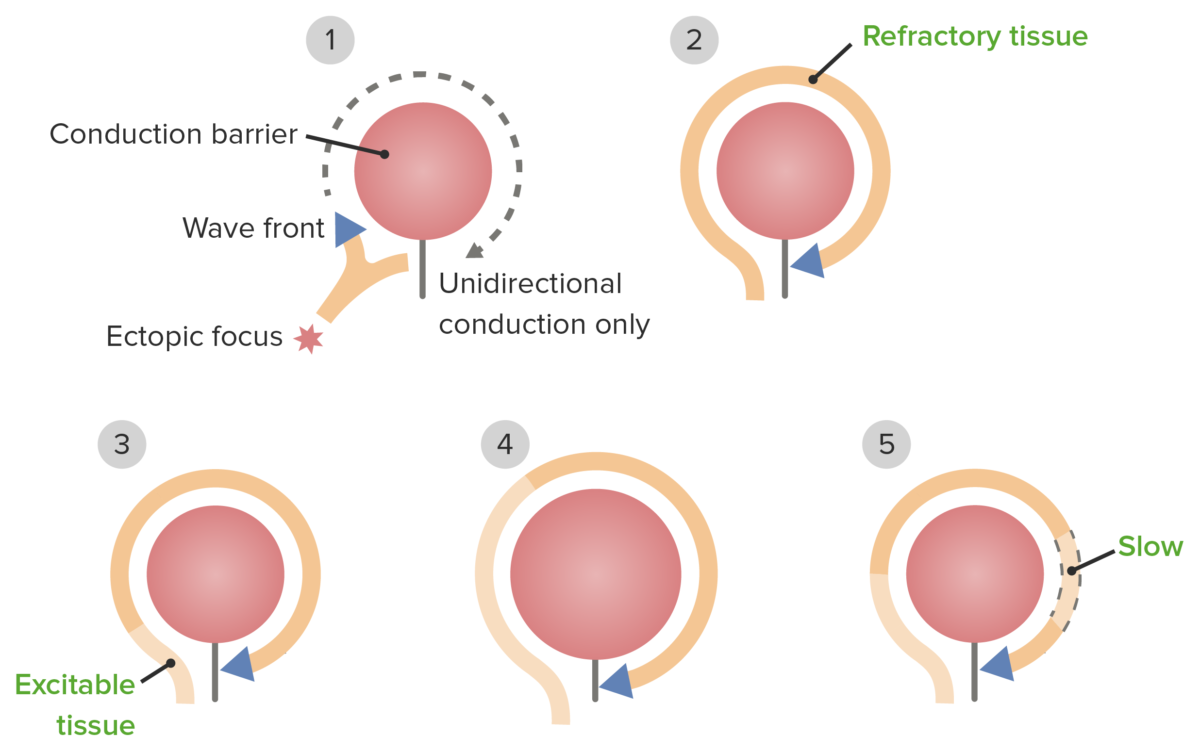
Fisiopatología de las vías reentrantes
Electrocardiograma: confirma el diagnóstico
Ecocardiograma: se utiliza para identificar la etiología y las complicaciones, no para el diagnóstico
Otras pruebas para descartar afecciones subyacentes:
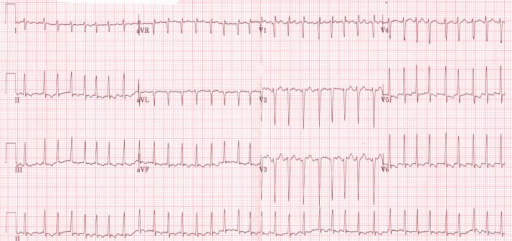
Electrocardiograma que muestra un ritmo irregular de fibrilación auricular en un paciente tirotóxico
Imagen: “Initial electrocardiogram (ECG) at presentation to the emergency room” por ST4 Diabetes and Endocrinology Princess of Wales Hospital Bridgend, CF31 1RQ UK. Licencia: CC BY 3.0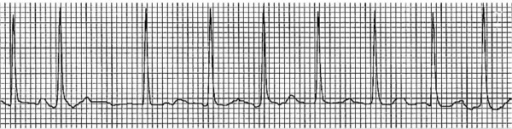
Ejemplo de un trazado de electrocardiograma que muestra una fibrilación auricular con intervalos RR irregulares y pérdida de ondas P
Imagen: “Electrocardiogram showing atrial fibrillation with rapid ventricular rate” por Division of Hematology and Oncology, Sylvester Comprehensive Cancer Center, Miami, FL, USA. Licencia: CC BY 2.0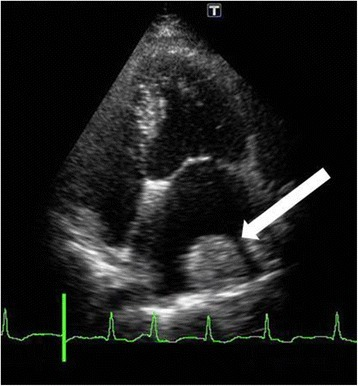
Trombo formado en la pared lateral de la aurícula izquierda (flecha blanca)
Imagen: “Fourteen days after cardiac surgery, a thrombus had formed over the lateral left atrium wall (white arrow)” por U.S. National Library of Medicine. Licencia: CC BY 4.0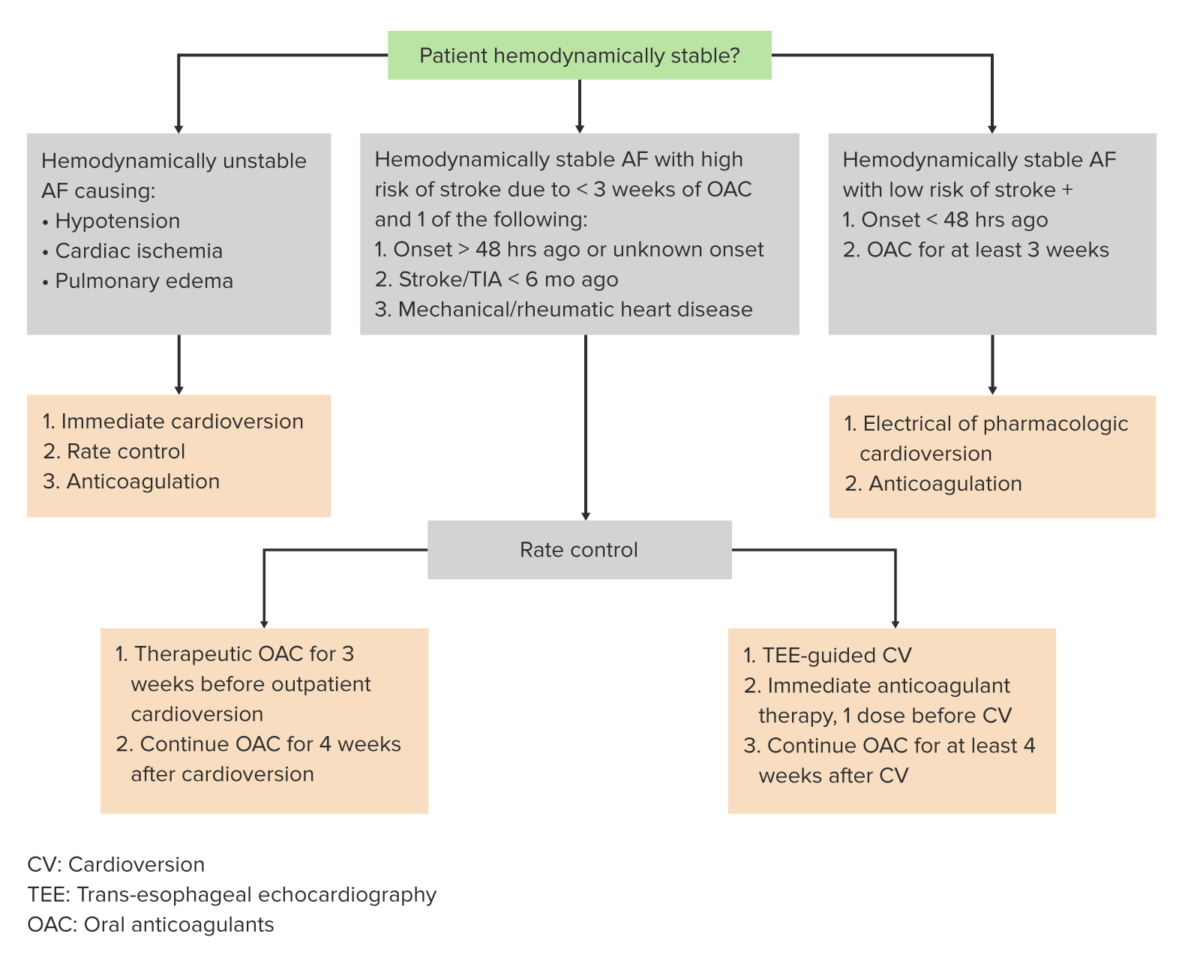
Algoritmo para el tratamiento de la fibrilación auricular
Imagen por Lecturio.El tratamiento de la fibrilación auricular consiste en lo siguiente:
Consideraciones especiales:
| Estado hemodinámico |
|
|
|---|---|---|
| Control de la frecuencia frente a control del ritmo | Control de la frecuencia Indicación:
|
|
| Control del ritmo Indicación:
|
|
|
| Anticoagulación | Warfarina, nuevos anticoagulantes orales | Indicación:
|
| Aspirina (terapia antiplaquetaria) | Indicación:
|
|
| Protocolo de cardioversión (eléctrica o farmacológica) | 3 semanas antes y 4 semanas después de la cardioversión | |
| Tratar la causa subyacente | Hipertensión, arteriopatía coronaria, valvulopatía, enfermedad pulmonar obstructiva crónica, tirotoxicosis, síndrome del seno enfermo, etc. | |
| C | Congestive heart failure (insuficiencia cardíaca) | 1 |
|---|---|---|
| H | Hypertension (hipertensión) | 1 |
| A | Age (≥ 75 years) (edad ≥ 75 años) | 2 |
| D | Diabetes mellitus (diabetes mellitus) | 1 |
| S | Stroke, TIA, or thromboembolism (accidente cerebrovascular, accidente isquémico transitorio o tromboembolismo) | 2 |
| V | Vascular disease (enfermedad vascular) | 1 |
| A | Age 65–74 years (edad 65–74 años) | 1 |
Las siguientes condiciones son diagnósticos diferenciales para la fibrilación auricular: