O cancro do pâncreas, que consiste principalmente no adenocarcinoma ductal pancreático invasivo (PDAC, pela sigla em inglês), surge das células ductais do pâncreas exócrino e é a 4ª principal causa de morte relacionada com cancro nos Estados Unidos. O cancro do pâncreas tem a maior taxa de mortalidade entre os principais cancros, com uma taxa de sobrevivência aos 5 anos de apenas 8%–10% . A apresentação clínica inclui sintomas de dor abdominal, icterícia e perda de peso. O diagnóstico é feito por tomografia computadorizada, ressonância magnética e ecografia endoscópica (EUS, pela sigla em inglês). O tratamento por resseção cirúrgica, geralmente com quimioterapia neoadjuvante ou adjuvante, providencia a única hipótese de cura em 15%–20% dos doentes com doença ressecável no momento do diagnóstico. Outros tumores malignos raros com origem no pâncreas exócrino são o carcinoma de células acinares e o pancreatoblastoma.
Última atualização: Jan 17, 2024
| Fatores hereditários/genéticos | Mutações da linha germinativa | Aumento máximo do risco de vida (aproximado) |
|---|---|---|
| Síndrome de Peutz-Jeghers (SPJ) | STKII | 132 |
| Pancreatite hereditária | PRSS1 , outros | 53 |
| Melanoma múltiplo familiar atípico (FAMMM, pela sigla em inglês) | p16/ CDKN2A | 38 |
| História familiar (aumenta com o número de familares de 1º grau e se canco <55 anos) | Desconhecido | 32 |
| Síndrome de Lynch | Genes de reparação mismatch | 30 |
| Cancro da mama familiar/ovário | BRCA2 | 10 |
| Cancro da mama familiar, outros | PALB2 | 6 |
| Ataxia-telangiectasia | ATM | Ainda não estabelecido |

O pâncreas tem muitas funções, exercidas pelas células endócrinas nas ilhotas de Langerhans e pelas células acinares exócrinas. O cancro do pâncreas pode surgir de qualquer um destes e alterar qualquer uma das suas funções.
Imagem : “2424 Exocrine and Endocrine Pancreas” por OpenStax College. Licença: CC BY 3.0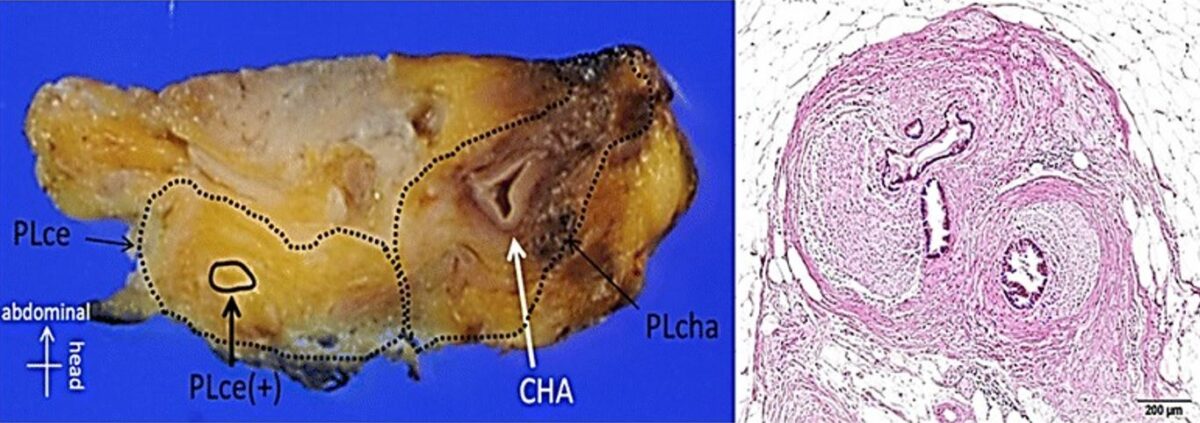
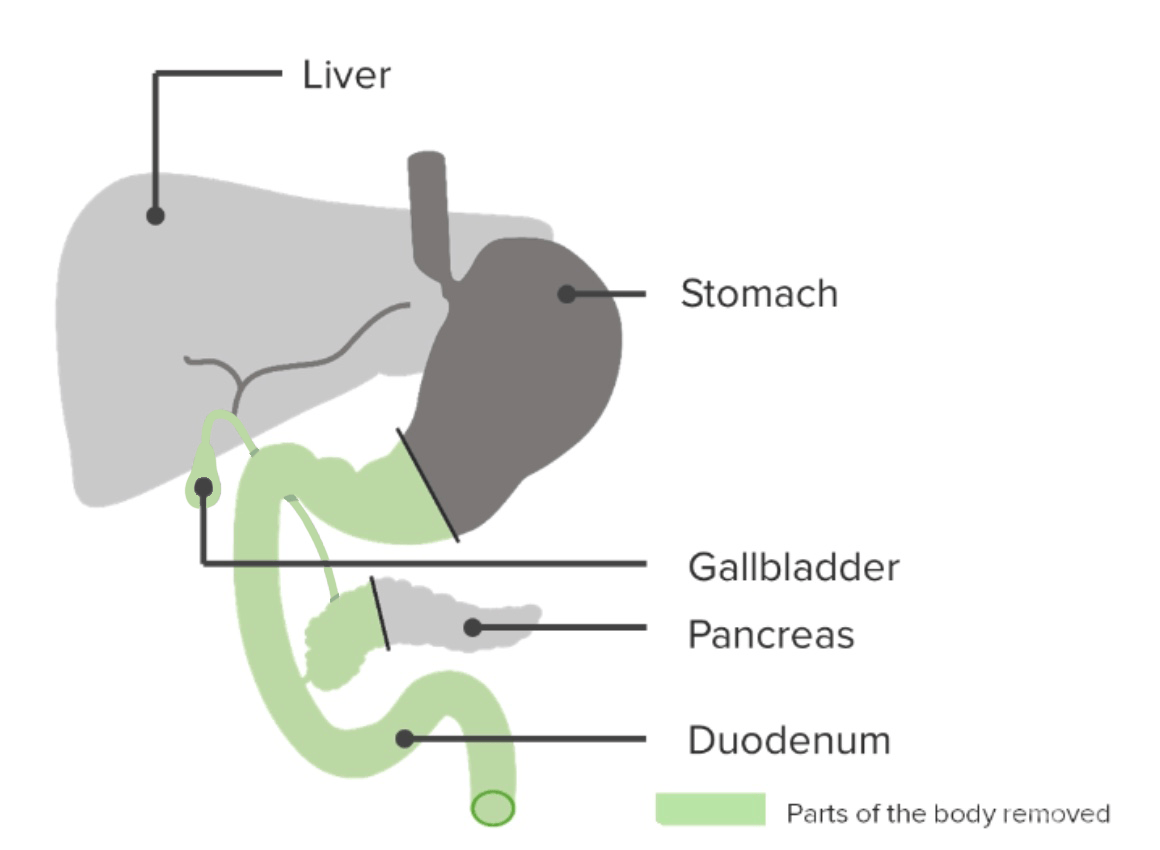
Imagem à esquerda: peça cirúrgica de um carcinoma pancreático inicialmente irressecável após quimiorradioterapia
Imagem à direita: a coloração H&E mostra as células cancerígenas residuais presentes na área circunscrita pela linha tracejada.
O cancro do pâncreas é geralmente descoberto tardiamente devido à posição retroperitoneal do pâncreas.
Exames de imagem e biópsia estão indicados para doentes com suspeita de PDAC (dor, perda de peso, icterícia).
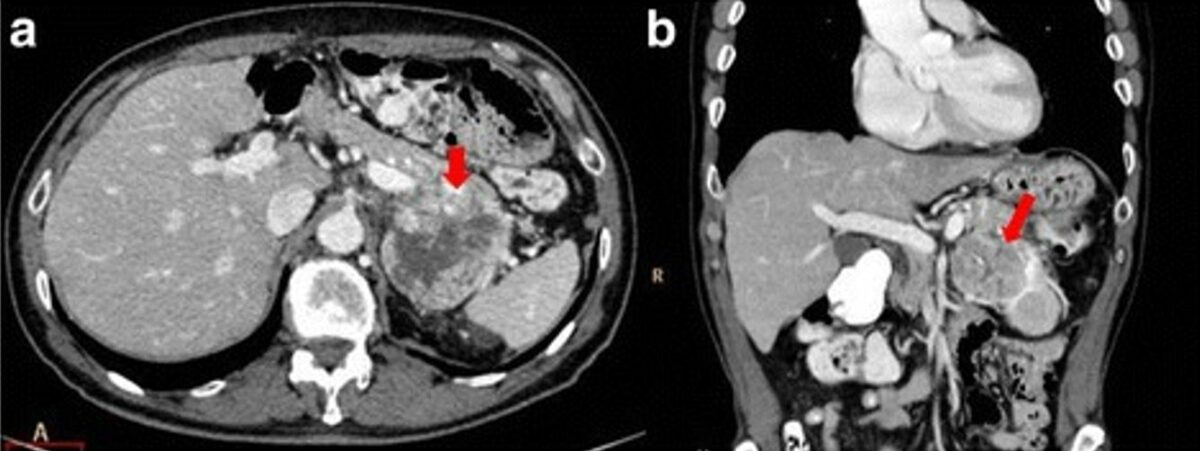
Adenocarcinoma pancreático da cauda que infiltra o hilo vascular do baço (setas).
Tomografias computadorizadas no plano axial (a) e plano coronal (b); reconstrução multiplanar (MPR) durante a fase portal do estudo de contraste dinâmico
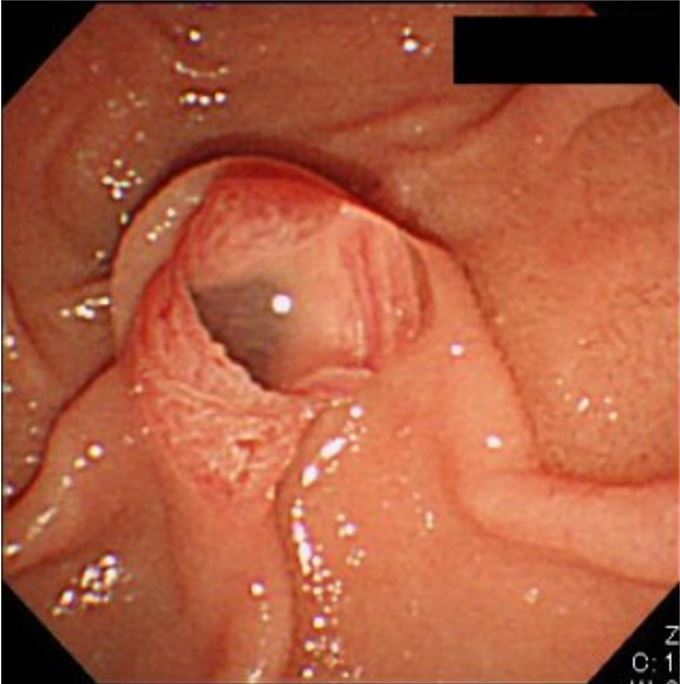
Orifício patuloso de uma papila dilatada com saliência de muco espesso, frequentemente observado em doentes com neoplasia mucinosa papilar intraductal (IPMN, pela sigla em inglês), particularmente IPMNs do tipo ducto principal, um dos precursores do PDAC
Imagem : “Patulous orifice of a dilated papilla with a protrusion of mucus” por Tanaka, M. Licença: CC BY 4.0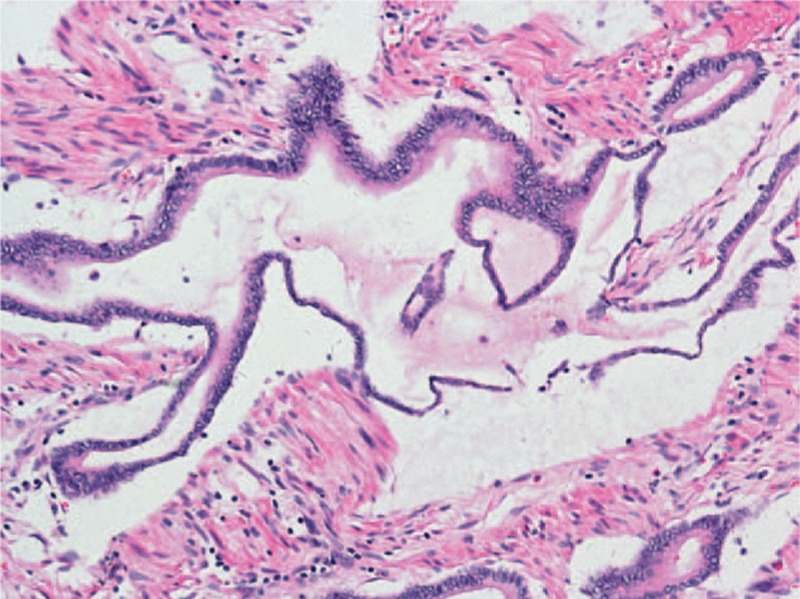
Microfotografia de adenocarcinoma mucinoso pancreático (coloração H&E)
Imagem : “Pathological findings” por Zhang G, Cao Z, Yang G, Wu W, Zhang T, Zhao Y. Licença: CC BY 4.0Aproximadamente 80%–85% dos tumores PDAC não são ressecáveis no momento da apresentação.