La neutropenia congénita severa afecta la mielopoyesis y tiene muchos subtipos diferentes. La neutropenia congénita severa se manifiesta en la infancia con infecciones bacterianas que amenazan la vida. El tratamiento que ha demostrado ser efectivo es la administración de factor estimulante de colonias de granulocitos, que eleva el recuento disminuido de neutrófilos. La enfermedad de Kostmann (SCN3) tiene un patrón de herencia autosómico recesivo, mientras que el subtipo más común, SCN1, tiene herencia autosómica dominante.
Última actualización: Feb 25, 2025
En 50%–60% de los casos, la neutropenia congénita severa se debe a una mutación autosómica dominante del gen ELANE. Sin embargo, la mutación inicial descrita por Kostmann estaba en HAX1, que se hereda con un patrón autosómico recesivo. La herencia recesiva ligada al cromosoma X se debe a mutaciones en la proteína del gen (WASP) del síndrome de Wiskott-Aldrich.
La siguiente tabla resume cada subtipo de neutropenia congénita severa, los genes involucrados y su función, así como su modo de herencia.
| Tipo | Gen mutado | Proteína afectada | Modo de herencia |
|---|---|---|---|
| SCN1 | ELANE (19p13.3) | Elastasa de neutrófilos (la mutación conduce a una proteína mal plegada, lo que conduce a un aumento de la apoptosis) | AD |
| SCN2 | GFI1 (1p22.1) | Represor de los procesos transcripcionales (la mutación conduce a la pérdida de la represión) | AD |
| SCN3 | HAX1 (1q21.3) | Proteína X-1 asociada a HCLS1 (funciones en el control de la apoptosis) | AR |
| SCN4 | G6PC3 (17q21.31) | G6Pasa: la mutación conduce a la abolición de la actividad enzimática, a la glicosilación anómala y al aumento de la apoptosis de las células mieloides | AR |
| SCN5 | VPS45 (1q21.2) | Proteína mediada por vesículas (controla el tráfico vesicular) | AR |
| SCNX | WAS (Xp11.23): implicado en el síndrome de Wiskott-Aldrich | WASP: regulador del citoesqueleto de actina (la mutación es una mutación de ganancia de función que conduce a la pérdida de la autoinhibición) | Recesivo ligado al X |
La neutropenia puede surgir de cualquiera de 3 vías patogénicas:
Hereditaria:
Adquirida:
Autoinmune:
Infecciosa:
Mixta: neutropenia crónica benigna
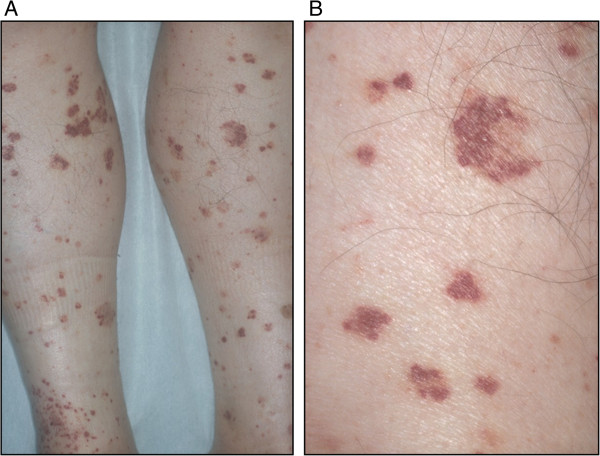
Las hemorragias petequiales son una de las diversas presentaciones clínicas en la neutropenia congénita severa
Imagen: “Purpura” por Oshikata C, Tsurikisawa N, Takigawa M, Omori T, Sugano S, Tsuburai T, Mitomi H, Takemura T, Akiyama K. Licencia: CC BY 2.0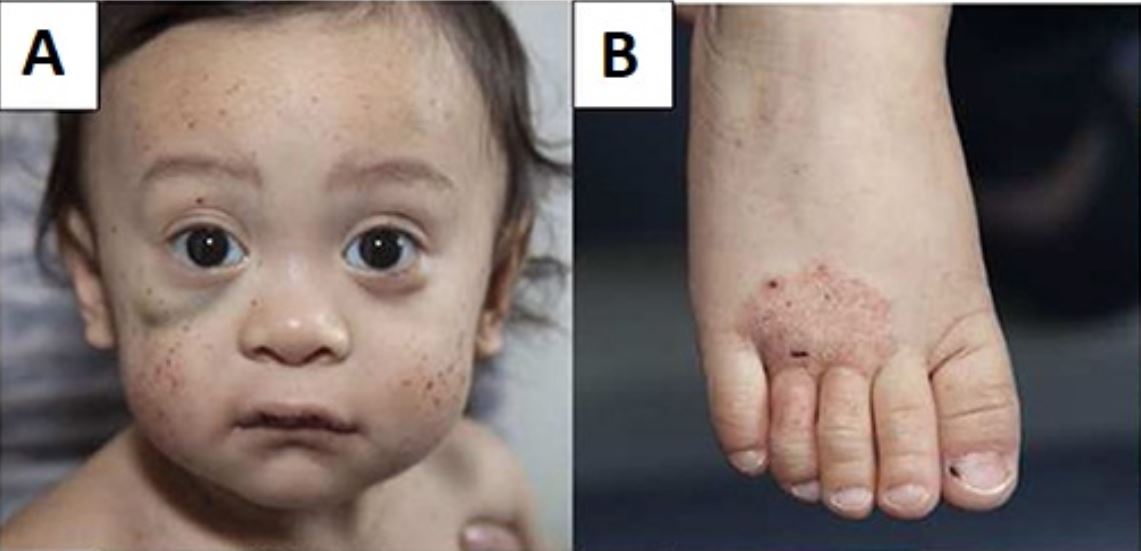
Niño pequeño con síndrome de Wiskott-Aldrich que presenta múltiples petequias faciales y un hematoma debajo del ojo derecho (A) y eczema del pie (B)
Imagen: “Wiskott–Aldrich syndrome petechiae, hematoma and eczema” por Michael H. Albert and Alexandra F. Freeman. Licencia: CC BY 4.0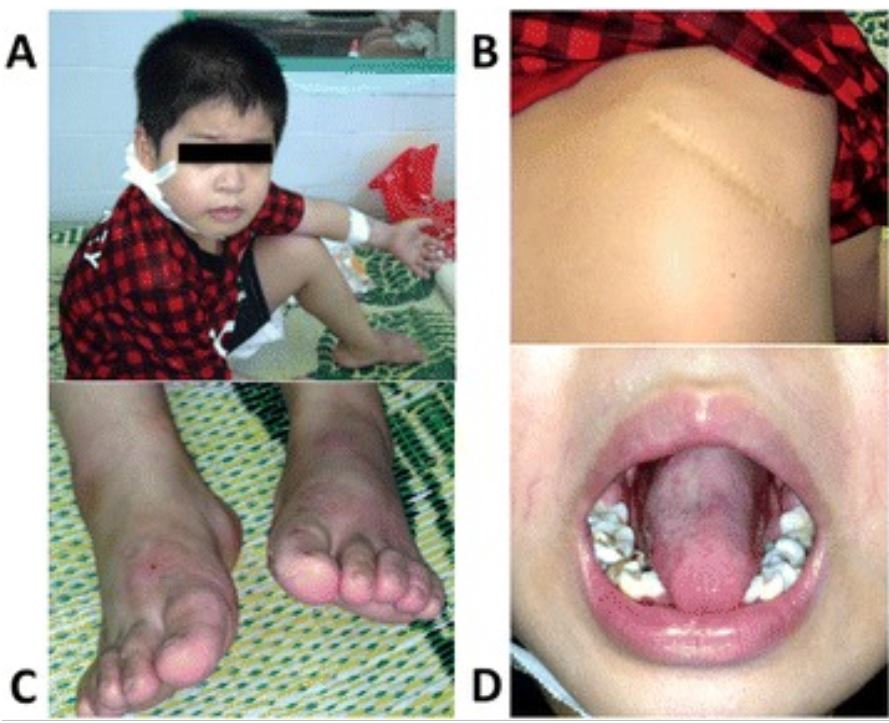
Neutropenia congénita severa causada por la mutación del gen ELANE. Las imágenes muestran una serie de lesiones causadas por una infección.
A: Absceso cutáneo detrás de la oreja derecha
B: Neumonía severa que requirió lobectomía pulmonar
C: Infección por hongos
D: Úlcera bucal
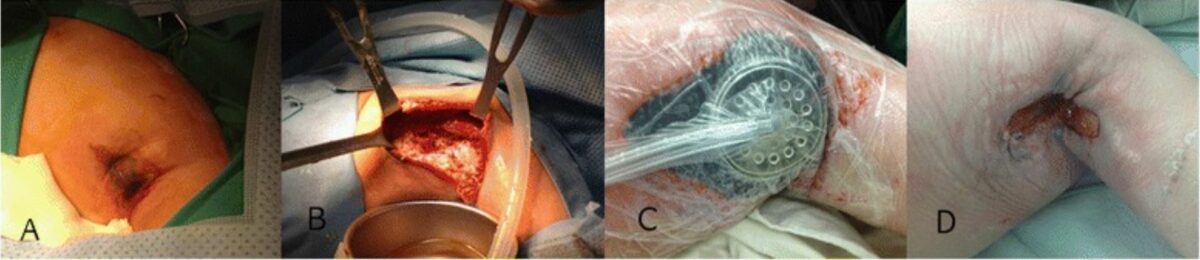
La neutropenia cíclica con una nueva mutación genética se presenta con una infección necrosante de tejidos blandos y sepsis severa. Tratamiento exitoso de la herida axilar:
A: La lesión inicial en la axila comprendía piel hinchada y edematosa con un cambio azulado en el centro.
B: Obsérvese la necrosis masiva del área subcutánea, los músculos y la fascia con secreción contaminada encontrada en la cirugía inicial.
C: Vista después de la terapia de heridas con presión negativa
D: Después de 1 mes, el tejido de granulación creció rápidamente para permitir la reparación primaria.

Cómo calcular el recuento absoluto de neutrófilos con ejemplo
Imagen por Lecturio. Licencia: CC BY-NC-SA 4.0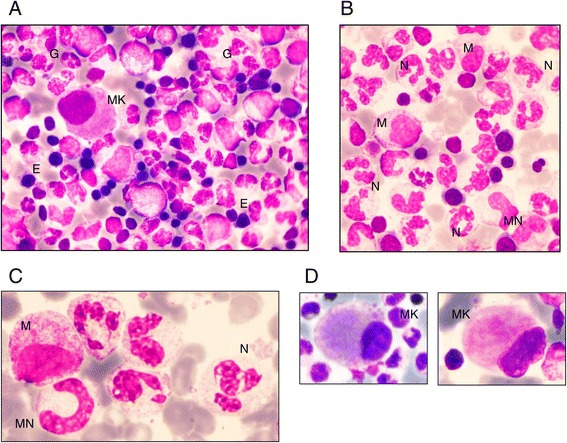
Morfología de la médula ósea en pacientes con neutropenia congénita G6PC3:
A: Morfología típica de la médula ósea global: rica celularidad con granulopoyesis predominante (G), algunos eritroblastos (E) y 1 micromegacariocito (MK)
B: Granulopoyesis predominante con algunos mielocitos (M), muy pocos metamielocitos (MN) y un alto número de neutrófilos maduros (N)
C: Detalles de los neutrófilos: apariencia hipersegmentada con una abertura delgada entre los lóbulos y acúmulos de cromatina
D: Ejemplos de micromegacariocitos
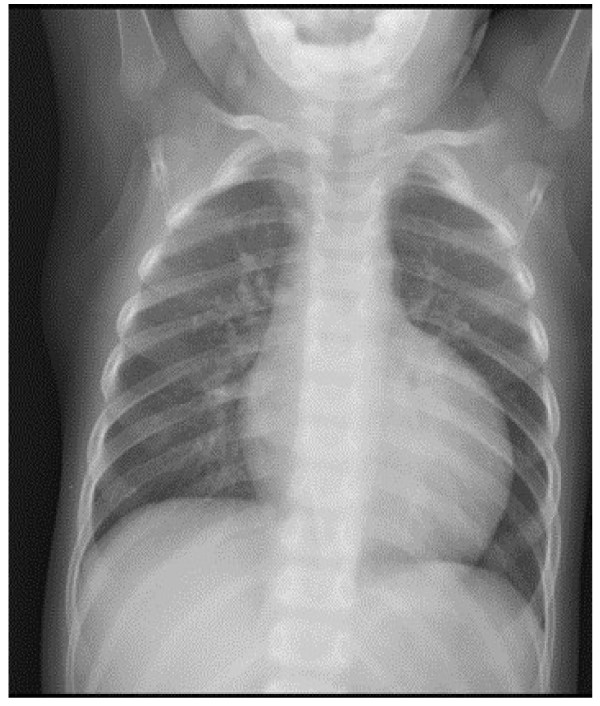
Radiografía de tórax que muestra cardiomegalia severa en un paciente masculino con neutropenia y retraso en el crecimiento
Imagen: “Cardiomyopathy in a male patient with neutropenia and growth delay” por Folsi, V., et al.. Licencia: CC BY 4.0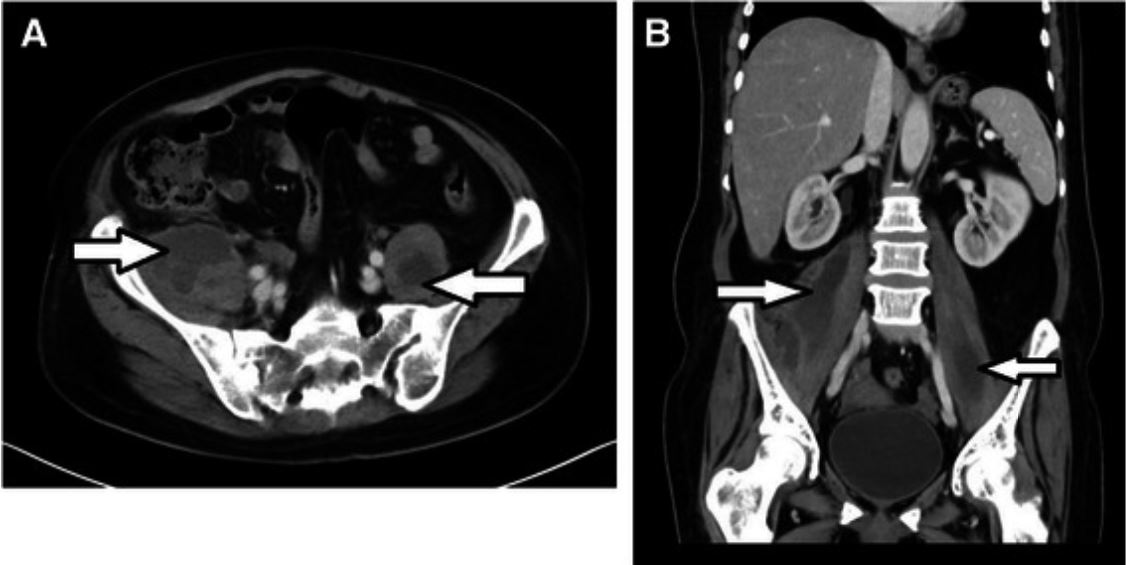
Abscesos primarios de psoas bilaterales por Staphylococcus aureus resistente a meticilina en un paciente neutropénico. TC de abdomen y pelvis con contraste intravenoso, axial (A) y coronal (B), que muestra abscesos bilaterales del músculo psoas (flechas)
Imagen: “Bilateral primary psoas abscesses due to methicillin-resistant Staphylococcus aureus in a neutropenic patient: a case report” por Bakri FG, Hadidy AM, Hadidi F, Ryalat N, Saket L, Shurbasi N, Melhem J. Licencia: CC BY 4.0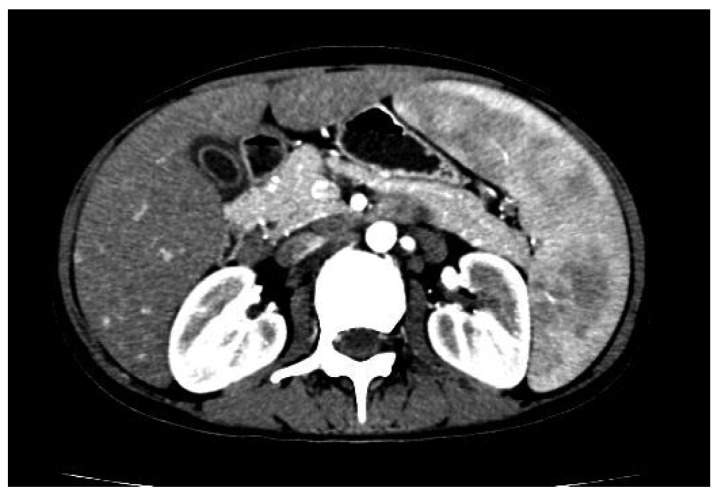
El síndrome de Felty es una subcategoría específica de la artritis reumatoide caracterizada por la tríada de artritis reumatoide, enfermedad extraarticular severa y neutropenia inexplicable.
La imagen muestra una TC abdominal de un paciente con síndrome de Felty que muestra esplenomegalia con atenuación heterogénea debido a la sincronización del contraste angiográfico y múltiples ganglios linfáticos agrandados distribuidos a lo largo del espacio retroperitoneal, la bolsa omental, la raíz del mesenterio y el hilio hepático circundante.
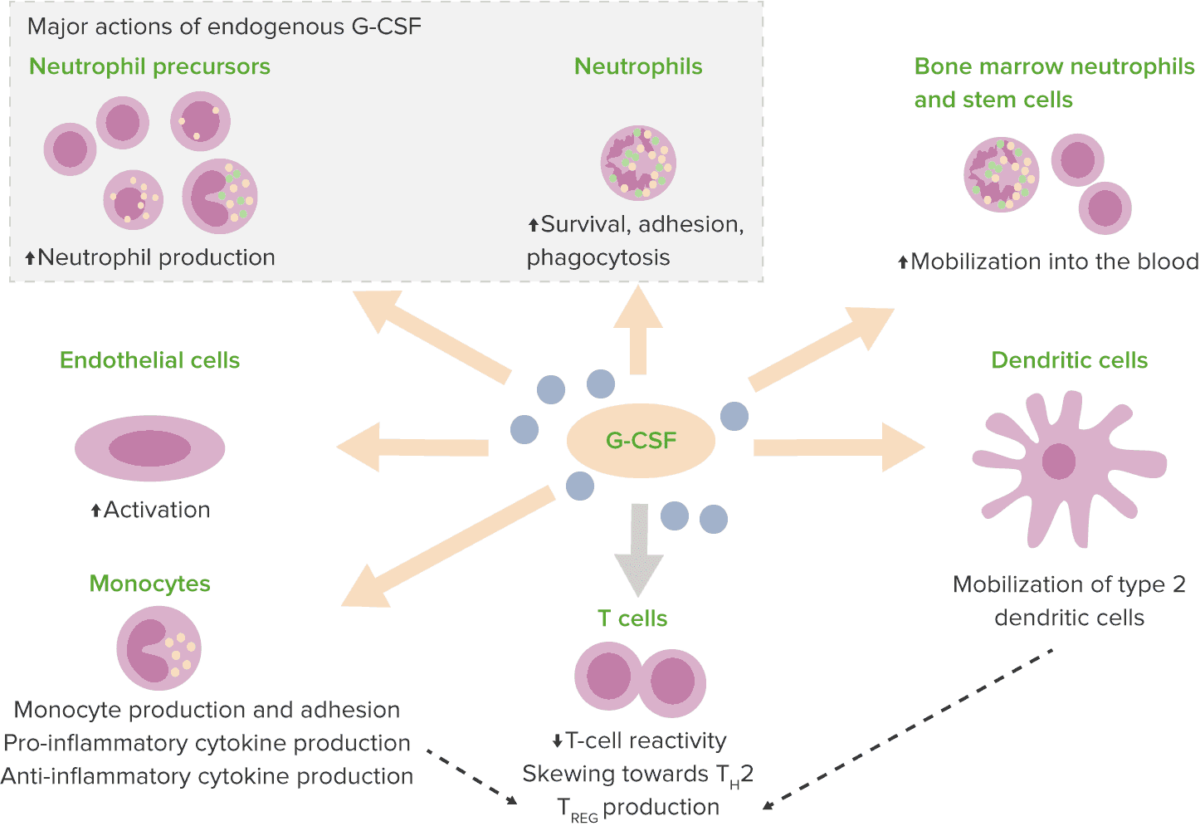
Efectos del factor estimulante de colonias de granulocitos (G-CSF)
Th2: linfocito T colaborador tipo 2
TREG: linfocitos T reguladores