A vigilância da saúde do lactente é garantida principalmente pelos pais PAIS Androgen Insensitivity Syndrome do lactente ou outro cuidador. O médico tem o potencial de causar um grande impacto na qualidade dessa vigilância durante as consultas de ambulatório agendadas regularmente, também conhecidas como consultas de rotina. Durante estas consultas, o médico tem a oportunidade de analisar de modo abrangente a saúde da criança, avaliar a apreensão dos cuidadores sobre o seu papel e avaliar o ambiente global de crescimento. As consultas de rotina devem ser agendadas em intervalos regulares, com consultas adicionais para problemas agudos. O médico deve realizar a história clínica e exame físico; avaliar o crescimento, o desenvolvimento e o estado nutricional; incentivar a administração de vacinas; e fornecer cuidados antecipatórios e aconselhamento aos pais PAIS Androgen Insensitivity Syndrome ou cuidadores, sempre com a certificação de que são abordadas quaisquer dúvidas e preocupações, e que são promovidas as condições ideais de desenvolvimento e apoio.
Last updated: Dec 15, 2025
As consultas de rotina são consultas agendadas em idades cruciais do desenvolvimento de uma criança. Estas consultas são necessárias para avaliar a saúde de uma forma global, fornecer aconselhamento preventivo, detetar doenças e anomalias precocemente, bem como abordar prontamente as preocupações em saúde.

Esquema de consultas para um lactente nascido no dia 1 de janeiro
B: Birth (nascimento)
E: Exame
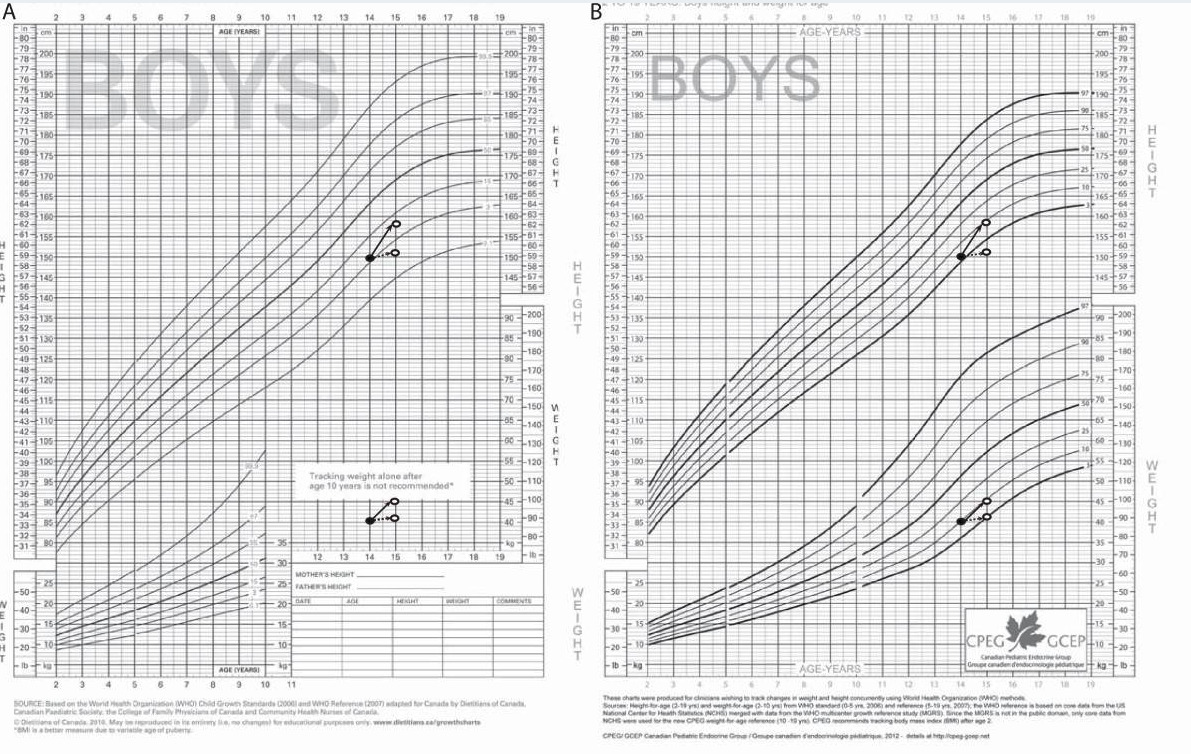
Gráficos de crescimento:
A altura e o peso devem ser registados em todas as consultas de rotina (perímetro cefálico apenas até aos 3 anos). Os resultados são registados em gráficos de crescimento padronizados para monitorizar a progressão do crescimento ao longo das linhas de percentil.
O aleitamento materno é a principal fonte nutritiva do lactente, sendo recomendado como forma exclusiva de alimentação durante os primeiros 6 meses de vida, com a sua manutenção até aos 2 anos.
O leite humano maduro contém os nutrientes necessários para o lactente e fornece anticorpos desenvolvidos pela mãe, protegendo o lactente contra infeções à medida que o seu sistema imunológico se desenvolve.
Benefícios para o lactente:
Benefícios para a mãe:
Armazenamento do leite materno:
Se houver dificuldades na amamentação, deve ser fornecido leite materno extraído ao lactente.
Os lactentes amamentados não devem ser encorajados a iniciar fórmula, com exceção das seguintes situações:

Amamentação de um lactente
Imagem: “Breastfeeding infant” por Ken Hammond. Licença: Public DomainSe um lactente é alimentado com fórmula, é importante discutir o tipo de fórmula utilizada:
A adequabilidade da combinação e da proporção de fórmula em pó para água deve ser revista.
| Idade | Motricidade grossa | Motricidade fina | Linguagem | Social/cognitivo |
|---|---|---|---|---|
| 1 mês |
|
Mãos cerradas em punhos, próximas do rosto, na maioria do tempo | Elabora sons |
|
| 2 meses |
|
|
|
|
| 4 meses |
|
|
|
|
| 5 meses |
|
|
|
|
| 6 meses | Senta-se por um breve momento suportado pelas mãos |
|
|
Ansiedade para estranhos |
| 7 meses | Senta-se estavelmente sem apoio | Agarra objetos com a margem da mão (aperto radial-palmar) |
|
|
| 9 meses |
|
Agarra objetos com 2 dedos e com o polegar inferiormente (aperto radial-digital ou de 3 dedos) |
|
|
| 10 meses |
|
Agarra uma bola com o dedo indicador e o polegar (aperto com pinça inferior) | Diz “dada” (específico) |
|
| 12 meses | Caminha os primeiros passos de forma independente (a marcha pode estar atrasada até aos 18 meses) |
|
Diz pelo menos 1 palavra diferente de “dada” ou “mama” |
|
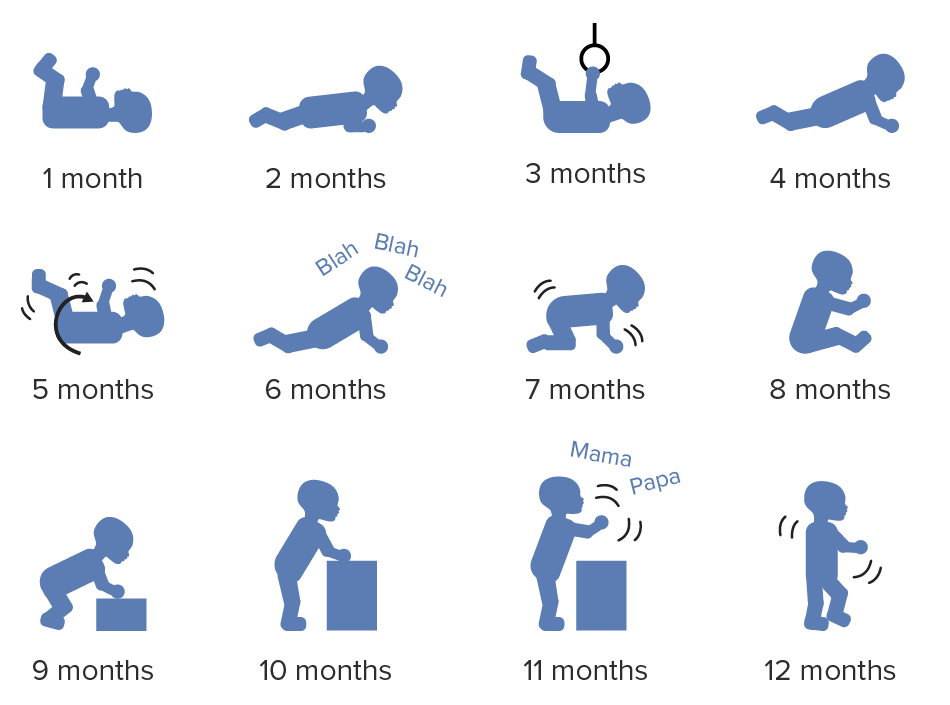
Desenvolvimento motor global de um bebé durante o 1.º ano de vida
Imagem por Lecturio.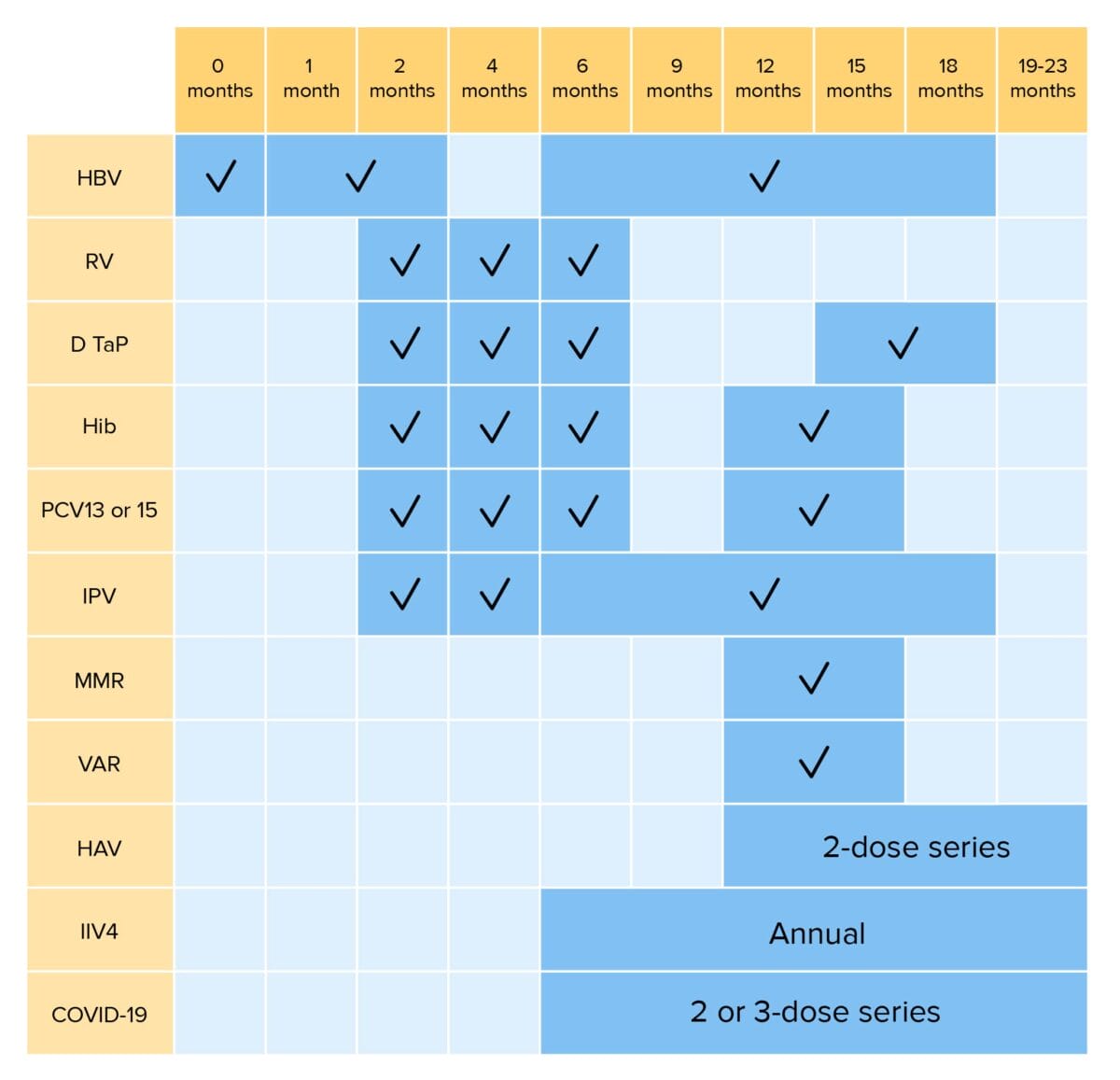
Vacinas de rotina para crianças até aos 23 meses:
HBV, pela sigla em inglês: vacinação contra o vírus da hepatite B
RV: vacinação contra o rotavírus
DTaP, pela sigla em inglês: vacinação contra a difteria, o tétano e a tosse convulsa
Hib: Vacinação contra Haemophilus influenzae tipo b
PCV: vacinação pneumocócica conjugada
IPV: vacinação contra o poliovírus inactivado
MMR: vacinação contra o sarampo, papeira e rubéola
VAR: vacinação contra a varicela
HAV, pela sigla em inglês: vacinação contra o vírus da hepatite A
IIV4: vacinação quadrivalente contra a gripe inactivada
COVID-19: vacinação contra a doença do coronavírus 2019 (bivalente) *RV1 é uma série de 2 doses; RV5 é uma série de 3 doses
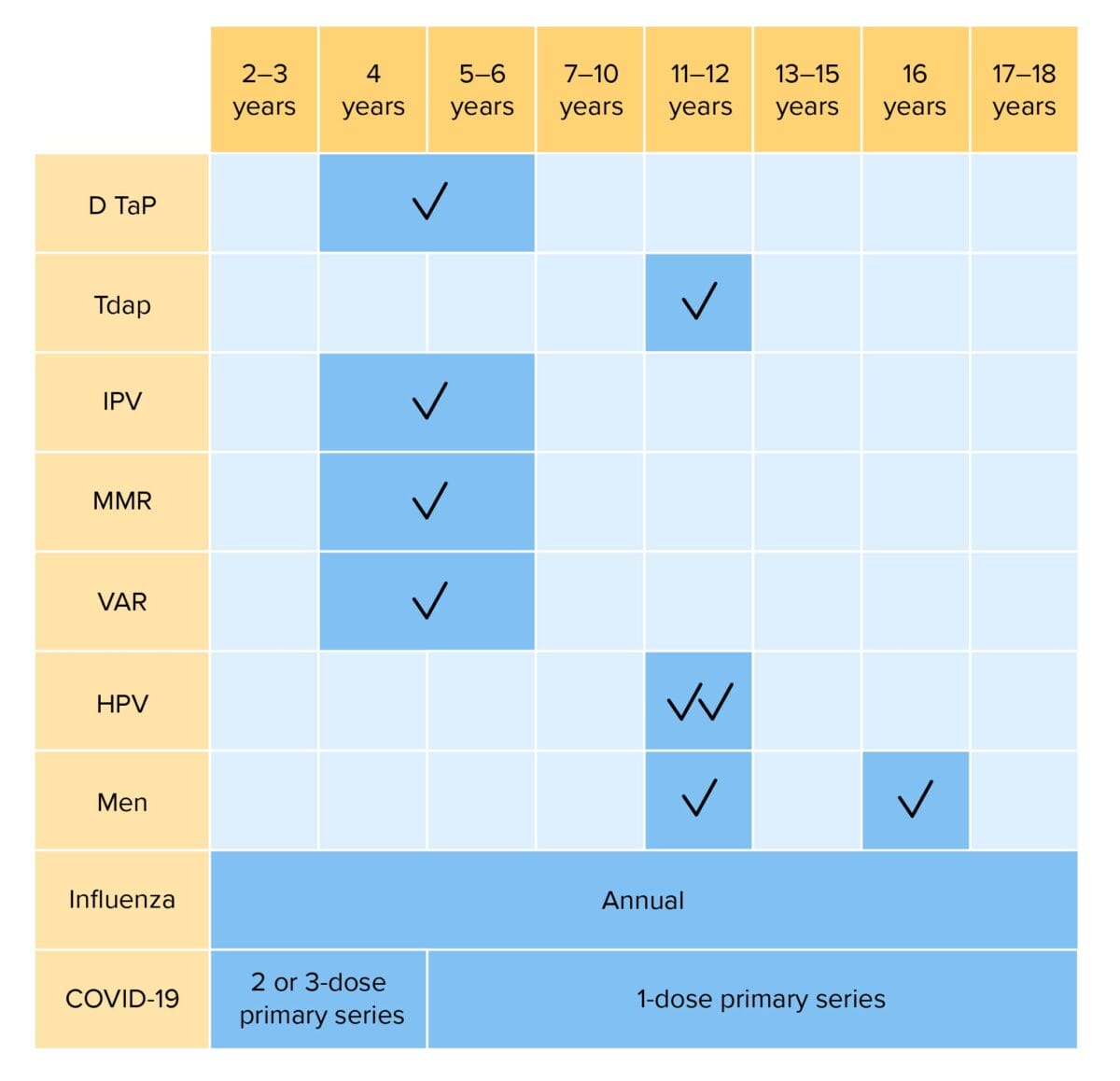
Vacinas de rotina para crianças dos 2 aos 18 anos:
DTaP, pela sigla em inglês: vacinação contra difteria, tétano e tosse convulsa acelular
Tdap, pela sigla em inglês: vacinação contra o tétano, a difteria e a tosse convulsa acelular
Hib: Vacinação contra Haemophilus influenzae tipo b
IPV: vacinação contra o poliovírus inactivado
MMR: vacinação contra sarampo, papeira e rubéola
VAR: vacinação contra a varicela
HPV: vacinação contra o vírus do papiloma humano
Men, pela sigla em inglês: vacinação meningocócica
COVID-19: vacinação contra a doença do coronavírus 2019 (bivalente)
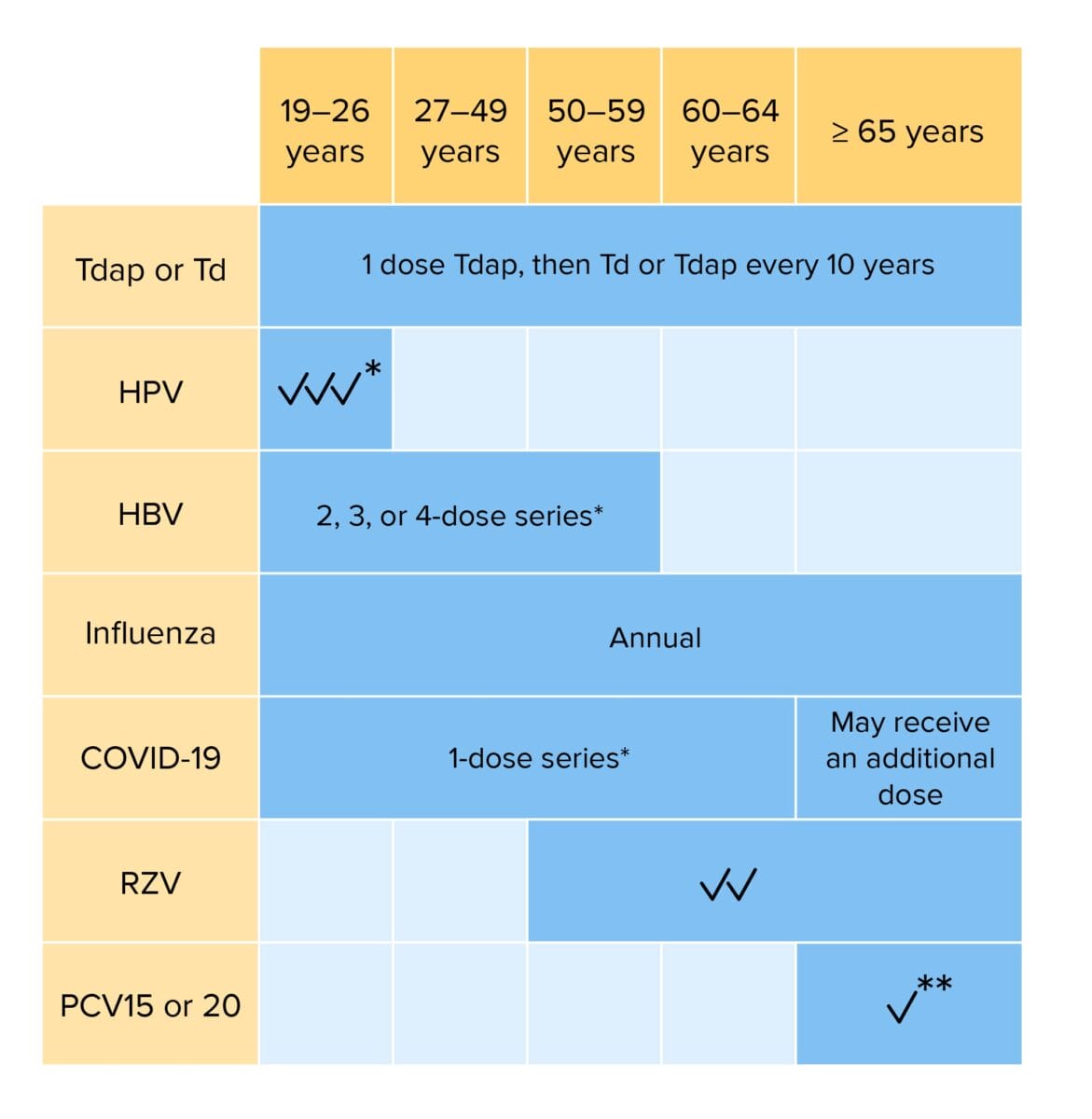
Vacinação de rotina para adultos:
Os indivíduos com fatores de risco podem necessitar de vacinas adicionais ou de alterações no esquema de dosagem.
Tdap, pela sigla em inglês: vacinação contra o tétano, a difteria e a tosse convulsa acelular
Td: vacinação contra o tétano e a difteria
HPV: vacinação contra o vírus do papiloma humano
HBV, pela sigla em inglês: vacinação contra o vírus da hepatite B
COVID-19: vacinação contra a doença do coronavírus 2019 (bivalente)
RZV, pela sigla em inglês: vacina recombinante contra o zoster
PCV, pela sigla em inglês: vacina pneumocócica conjugada
*Se não tiver sido vacinado anteriormente
**Se for administrada a PCV15, deve seguir-se a PPSV23 (vacina polissacárida pneumocócica)
Os cuidadores devem ser aconselhados a procurar uma avaliação adicional imediata perante algum dos seguintes sinais ou sintomas:
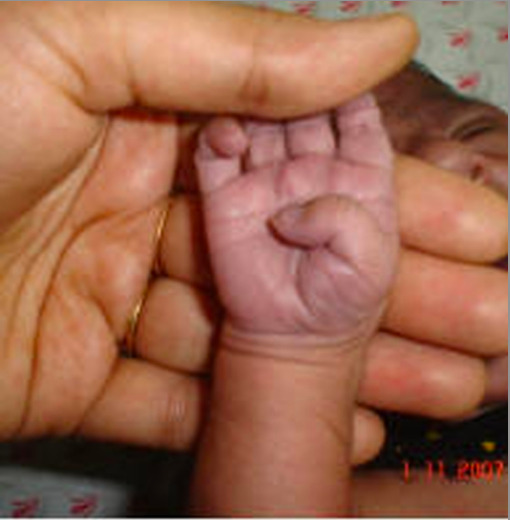
Cianose periférica da palma
Imagem : “Showing peripheral cyanosis over a palm” por Department of Biochemistry, University of Allahabad, Allahabad-211002, India. Licença: CC BY 2.0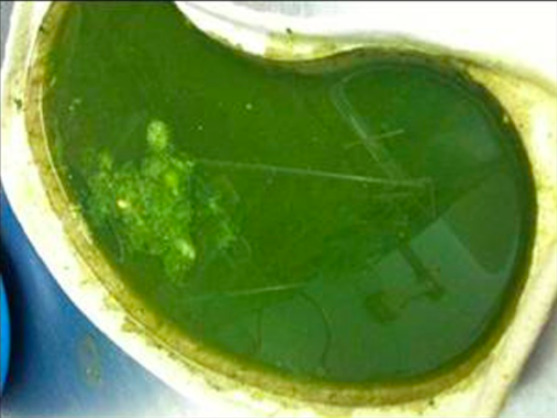
Vómito verde-escuro típico, muitas vezes referido como vómito biliar
Imagem : “Typical dark green vomit” by Department of Paediatric Surgery, Leeds General Infirmary, United Kingdom LS1 3EX. Licença: CC BY 3.0
Recém-nascido de um dia com coto do cordão umbilical
Imagem : “A day-old baby with its cord stump still attached” por Evan-Amos. Licença: Public Domain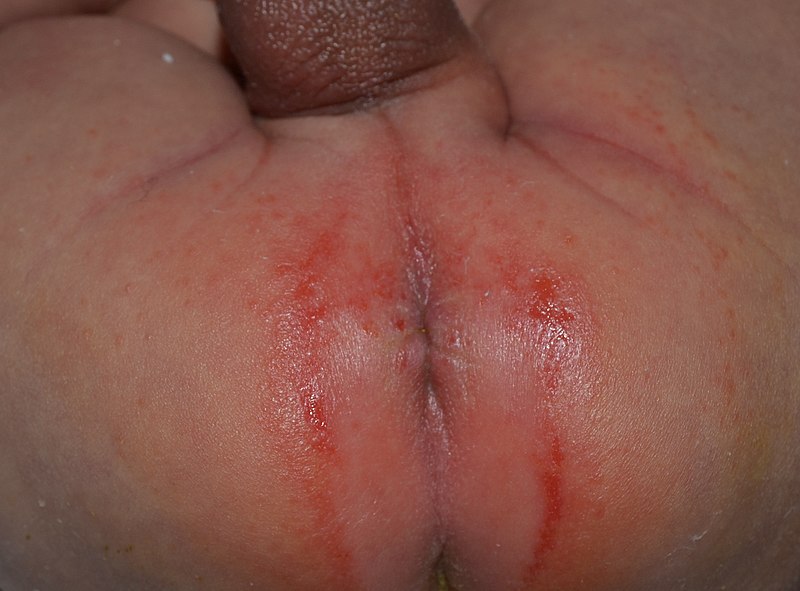
Eritema da fralda leve e benigno num lactente do sexo masculino com 3 semanas de vida, amamentado e com utilização de fraldas de pano
Imagem : “Irritant diaper dermatitis” por Dailyboth. Licença: CC0 1.0As seguintes condições são relevantes para a prestação de cuidados de saúde infantil.
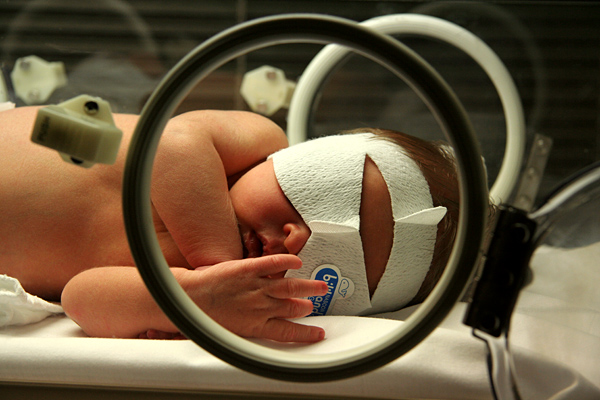
Icterícia neonatal num recém-nascido em tratamento com fototerapia
Imagem : “Jaundice phototherapy” por Martin Pot. Licença: CC BY 3.0