Truncus arteriosus (TA) é uma cardiopatia congénita caracterizada pela persistência de um tronco arterial cardíaco comum que não se divide em artéria pulmonar e aorta durante o desenvolvimento embrionário. Truncus arteriosus é uma malformação congénita rara com uma elevada taxa de mortalidade nas primeiras 5 semanas de vida, se não for tratada rapidamente. Os recém-nascidos podem ser assintomáticos ao nascer, mas invariavelmente desenvolvem dificuldade respiratória e insuficiência cardíaca. O diagnóstico é geralmente feito no período pré-natal através de ecografias de rotina. No caso de não ter sido feito um diagnóstico pré-natal, o TA é confirmado através de um ecocardiograma. O tratamento envolve a estabilização médica imediatamente após o nascimento, seguida de cirurgia definitiva. Com o tratamento devidamente cronometrado, o prognóstico é excelente.
Última atualização: Mar 27, 2025
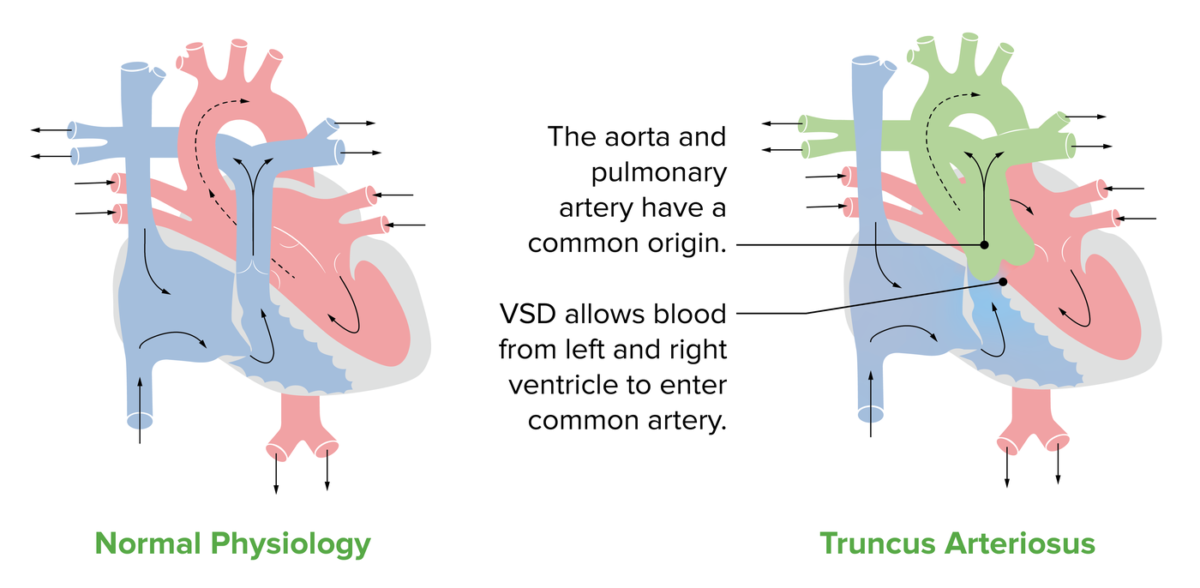
Anatomia do TA:
Um coração normal comparado com um coração que retrata as características do TA. O verde no diagrama representa o tronco comum, que dá origem à artéria pulmonar e à aorta. O diagrama também mostra a característica mais comum associada à TA, uma CIV.
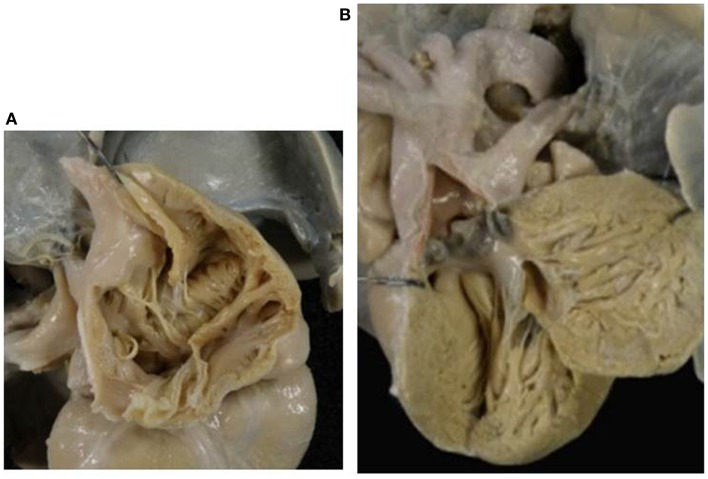
Ausência da válvula AV direita (atresia tricúspide) com o TA:
A: Não há nenhum orifício no pavimento da aurícula direita.
B: Um tronco arterial comum surge do ventrículo esquerdo, e dá origem tanto à circulação sistémica como à pulmonar. Note a válvula tricúspide truncal displásica.
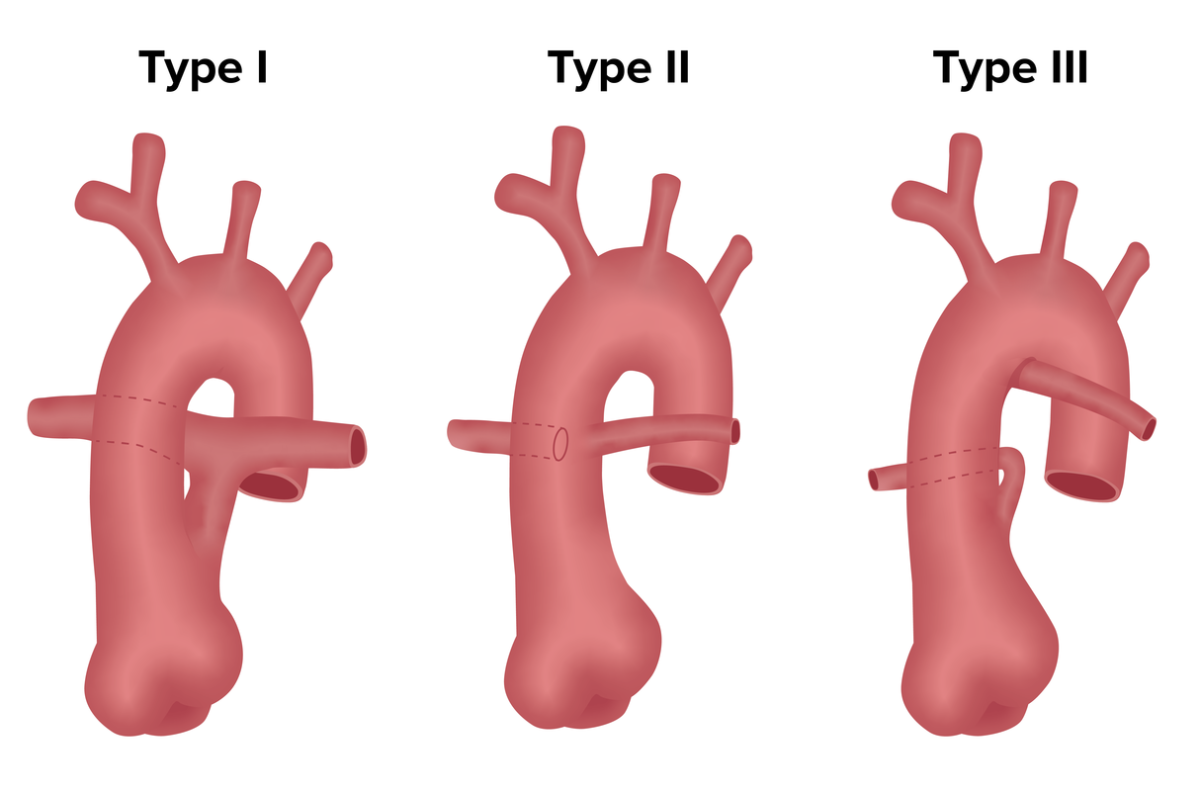
Classificação do truncus arteriosus (TA):
As diferentes formas de TA são classificadas com base em como e onde as artérias pulmonares surgem do tronco de saída.
No tipo 1, o lado posterior esquerdo do TA dá origem ao tronco pulmonar, que depois se ramifica nas artérias pulmonares esquerda e direita.
No tipo 2, não há um tronco pulmonar verdadeiro; as artérias pulmonares direita e esquerda surgem separadas diretamente da face posterior do TA.
O tipo 3 é semelhante ao tipo 2 porque não há um tronco pulmonar verdadeiro, mas as artérias pulmonares surgem da face lateral do TA.
Os pacientes podem ser assintomáticos ao nascer, mas desenvolver sintomas nos primeiros dias de vida.
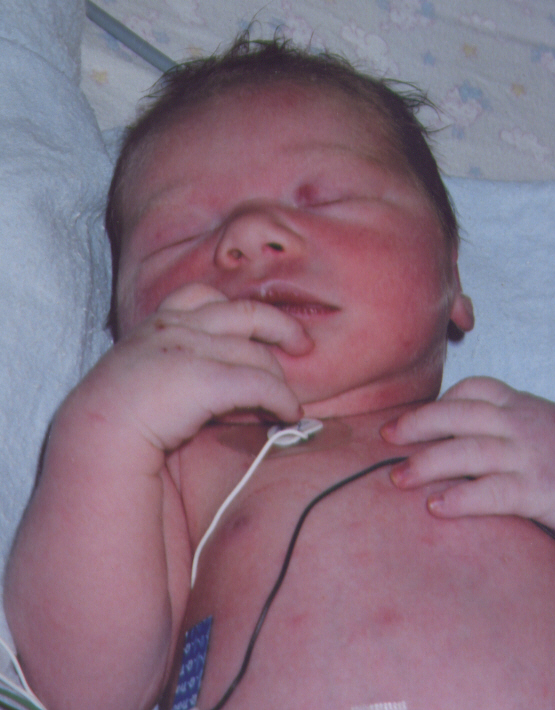
Cianose num recém-nascido devido a doença cardíaca congénita:
A criança na imagem apresenta cianose devido à má perfusão causada pela cardiopatia congénita (neste caso, a transposição dos grandes vasos, mas a cianose causada por uma qualquer cardiopatia congénita é semelhante). A cianose pode ser subtil e é vista mais claramente à volta dos lábios e nas pontas dos dedos.
O tratamento inicial visa estabilizar medicamente o paciente antes da intervenção cirúrgica.