A dor é definida como uma experiência sensorial e emocional desagradável associada a uma lesão tecidual, real ou potencial. A dor é uma experiência subjetiva. A dor aguda dura< 3 meses e geralmente tem uma causa específica e identificável. A dor crónica dura> 3 meses e pode existir na ausência de lesão tecidual ou após cura. O tratamento da dor envolve a gestão das causas subjacentes e uma abordagem sistemática adaptada à situação clínica.
Last updated: Jan 15, 2026
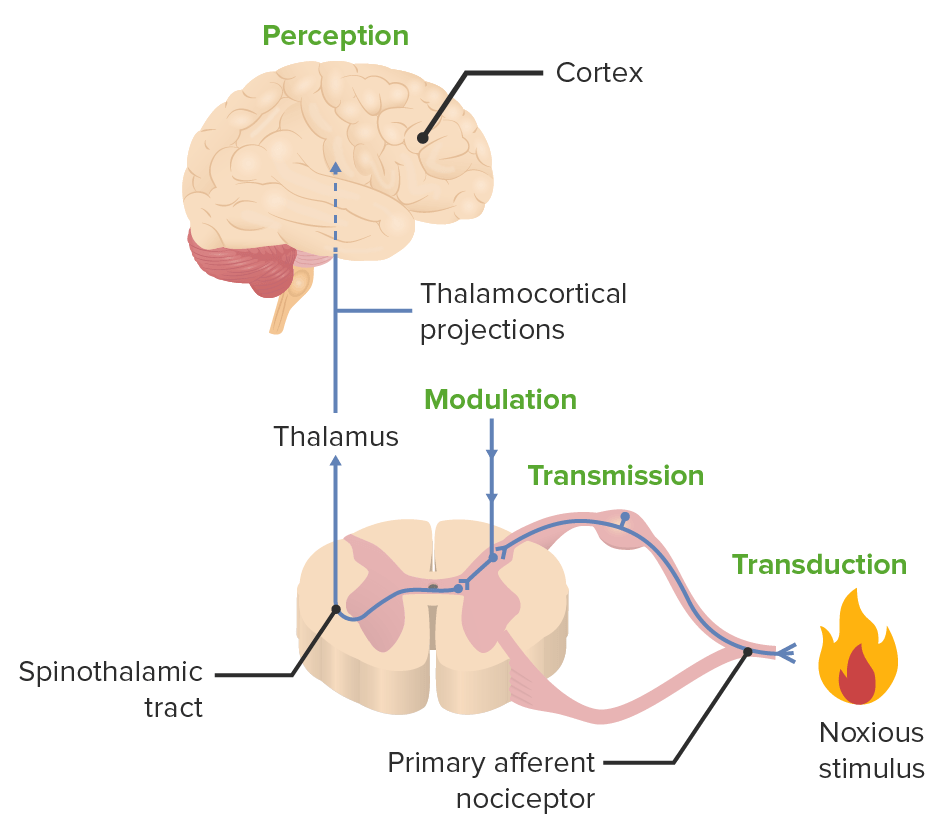
Os 4 processos que compõem a nociceção:
transdução, transmissão, modulação e perceção
| Tipo | Duração | Características |
|---|---|---|
| Dor aguda | < 3 meses |
|
| Dor crónica | > 3 meses |
|
| Dor nociceptiva | Tipicamente aguda |
|
|---|---|---|
| Dor neuropática | Variável, geralmente crónica |
|
| Dor nociplástica (definida recentemente) | Normalmente crónica ou intermitente |
|
Os seguintes princípios são recomendados pela Organização Mundial da Saúde (OMS) como base para o tratamento da dor crónica:
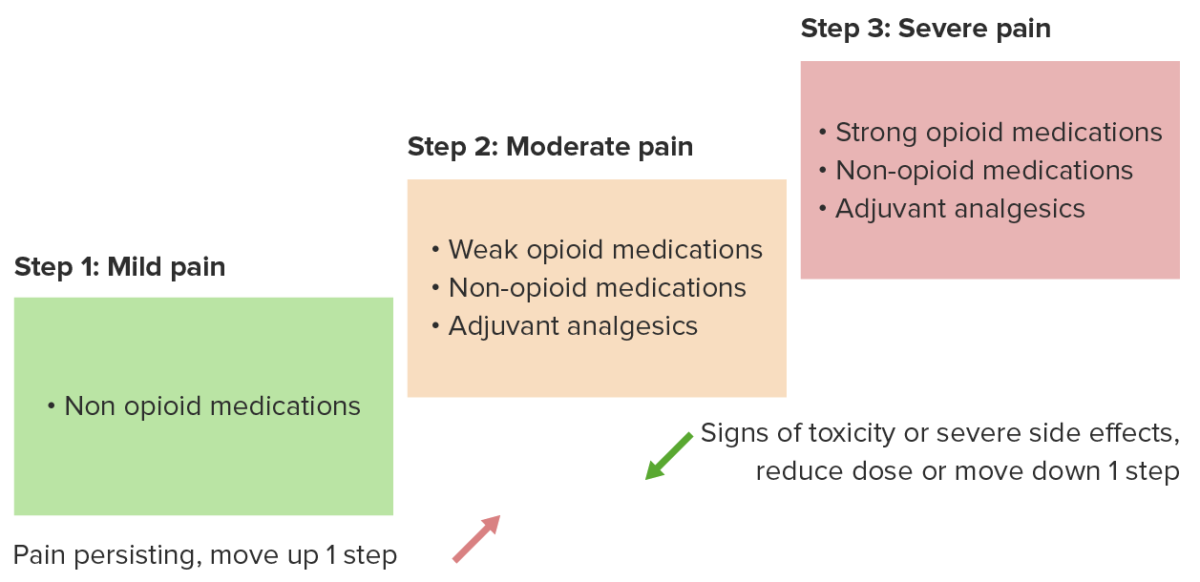
Escada analgésica para dor oncológica
Imagem de Lecturio.| Dor nociceptiva |
|
|---|---|
| Dor neuropática | Se possível, deve ser identificada e corrigida a compressão do nervo por meio de fisioterapia e/ou cirurgia. Primeira linha:
|
| Tratamentos não farmacológicos | Devem ser usados como medidas de primeira linha ou como coadjuvantes no tratamento multimodal da dor:
|