O trabalho de parto pré-termo é definido pela presença de contrações uterinas regulares que induzem alterações cervicais, antes das 37 semanas de gestação. O parto pré-termo consiste no nascimento antes das 37 semanas de gestação. O parto pré-termo pode ocorrer espontaneamente devido ao trabalho de parto pré-termo, à rotura prematura de membranas pré-termo (RPMPT) ou insuficiência cervical. Adicionalmente, este pode ser provocado pelo obstetra perante indicações maternas ou fetais. Para o diagnóstico são necessárias avaliações para detetar alterações cervicais e a monitorização das contrações uterinas regulares. O tratamento depende da idade gestacional, mas, normalmente, consiste na administração de glucocorticoides (para melhorar a maturação pulmonar fetal), sulfato de magnésio (para a neuroproteção fetal contra a paralisia cerebral), profilaxia da infeção por estreptococos do grupo B (SGB) e tocolíticos, durante 48 horas, para permitir às grávidas completarem o ciclo com corticoides.
Last updated: Jan 20, 2026
O trabalho de parto pré-termo é definido por contrações uterinas regulares que induzem alterações cervicais, no que respeita à dilatação e/ou extinção, antes das 37 semanas de gestação.
O parto pré-termo é definido como o nascimento que acontece entre as 20 e as 37 semanas de idade gestacional.
Trabalho de parto pré-termo:
Parto pré-termo:
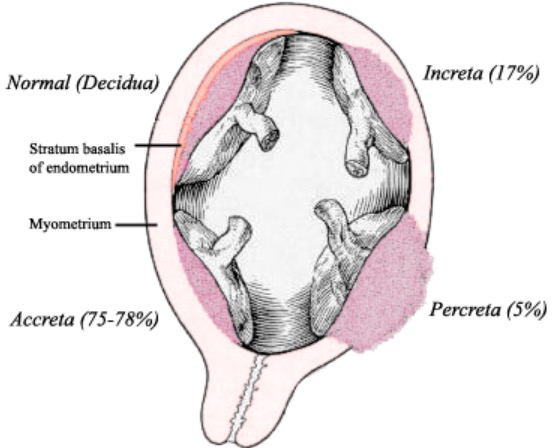
Placenta acreta:
É uma causa conhecida de parto pré-termo iatrogénico. O acretismo placentar consiste na invasão do miométrio pela placenta, com diferentes níveis de profundidade.
O trabalho de parto pré-termo é a principal etiologia do parto pré-termo. Logo, todos os fatores de risco para trabalho de parto pré-termo são, igualmente, fatores de risco para parto pré-termo espontâneo.
Via final comum para iniciar o trabalho de parto pré-termo:
Vias primárias (4) que conduzem à via final comum:
Todas as vias que conduzem ao trabalho de parto pré-termo (acima referidas), podem culminar no parto pré-termo.
Ainda, o parto pré-termo pode ser causado por insuficiência cervical:
Grávidas com < 37 semanas de idade gestacional e que apresentam:
A chave para diagnosticar o trabalho de parto pré-termo é identificar a ocorrência de alterações cervicais e a existência de contrações regulares responsáveis pelas mesmas. O comprimento cervical é, também, importante como preditor do parto pré-termo, independentemente das contrações.
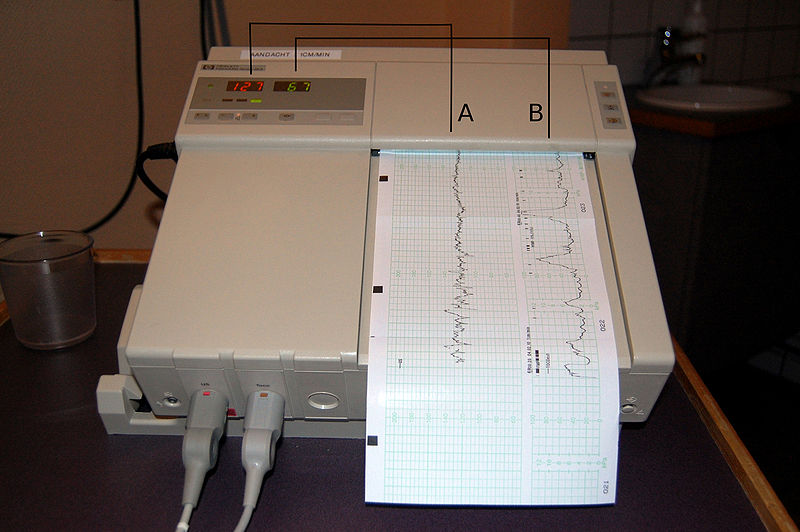
Monitorização fetal com cardiotocografia:
A: Registo da frequência cardíaca fetal determinada por ultrassom externo
B: Registo das contrações uterinas medidas através de um transdutor de pressão externo
Os valores são registados de forma contínua no tempo.
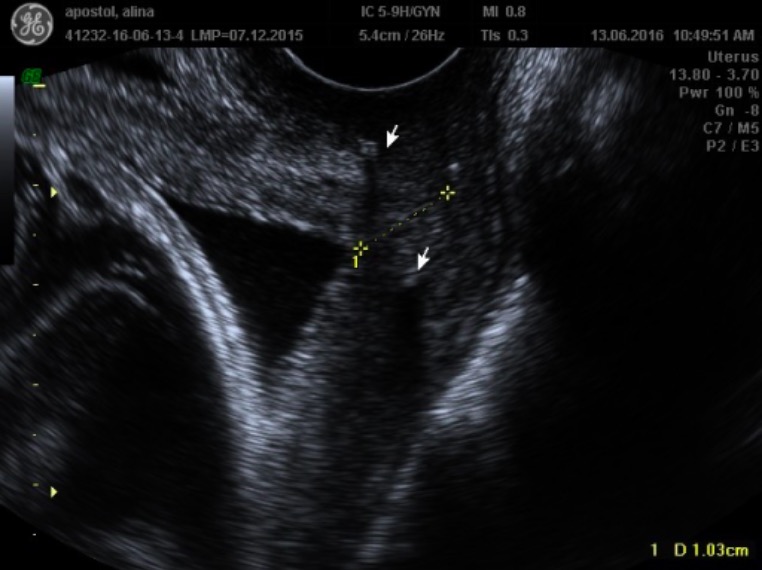
Imagem obtida por ecografia transvaginal a demonstrar um colo do útero curto, com 1,0 cm (linha amarela pontilhada):
As setas mostram a sutura hiperecoica da cerclagem.
Para diagnosticar um trabalho de parto pré-termo são necessárias contrações uterinas e alterações cervicais:
As grávidas com o diagnóstico de trabalho de parto pré-termo devem ser internadas para observação da evolução do trabalho de parto e tratamento.
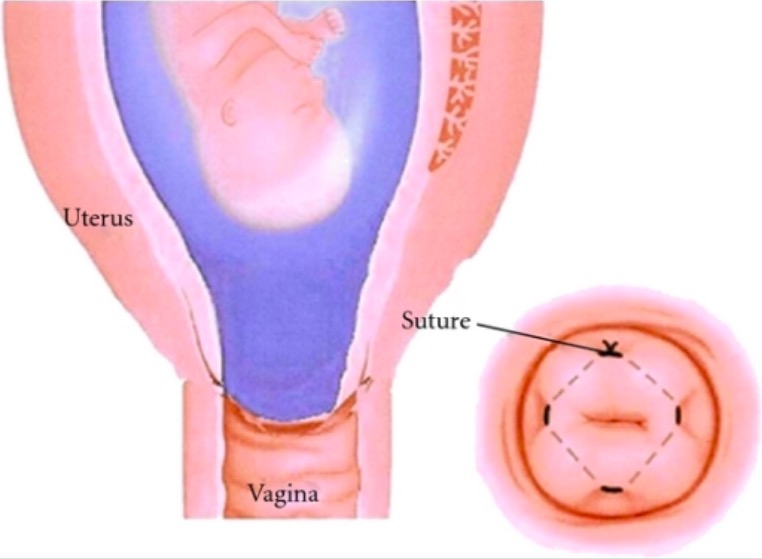
Cerclagem cervical:
A imagem ampliada mostra um colo do útero dilatado com as membranas, visível no exame ao espéculo. É colocada uma sutura de cerclagem circunferencialmente em forma de bolsa à volta do colo do útero.