A tiroidite de Hashimoto, ou tiroidite linfocítica crónica, é a principal causa de hipotiroidismo nas regiões com aporte suficiente de iodo. É uma doença autoimune que leva à destruição das células da tiroide e à insuficiência tiroideia. A evolução clínica sucessiva da tiroidite de Hashimoto começa com um estado de hipertiroidismo transitório (“hashitoxicose”) seguido por hipotiroidismo subclínico. Eventualmente, ocorre progressão para hipotiroidismo permanente. Os pacientes podem apresentar um bócio indolor, mas em estadios posteriores a glândula é atrófica. O diagnóstico é obtido por exames laboratoriais que revelam elevação da hormona estimuladora da tiroide (TSH), diminuição da tiroxina livre ( T4 T4 The major hormone derived from the thyroid gland. Thyroxine is synthesized via the iodination of tyrosines (monoiodotyrosine) and the coupling of iodotyrosines (diiodotyrosine) in the thyroglobulin. Thyroxine is released from thyroglobulin by proteolysis and secreted into the blood. Thyroxine is peripherally deiodinated to form triiodothyronine which exerts a broad spectrum of stimulatory effects on cell metabolism. Thyroid Hormones) e presença de anticorpos contra tiroglobulina e peroxidase. Em caso de incerteza diagnóstica podem ser necessários exames de imagem. A captação de iodo radioativo mostra baixa captação de iodo e a ecografia demonstra um aumento simétrico difuso. A biópsia mostra infiltração linfocítica com células de Hurthle. O tratamento consiste na reposição da hormona da tiroide ao longo da vida.
Last updated: Jan 18, 2026
A tiroidite de Hashimoto é uma doença autoimune da tiroide, que resulta na destruição e insuficiência da glândula da tiroide.
Etiologia desconhecida, embora fatores genéticos e ambientais desempenhem também um papel importante:
Quando a autoimunidade da tiroide é induzida, ocorre depleção progressiva das células epiteliais da tiroide.
Destruição de células da tiroide mediada por:
Infiltração linfocítica e fibrose das células da tiroide → lesão folicular com libertação de hormonas da tiroide previamente formadas:
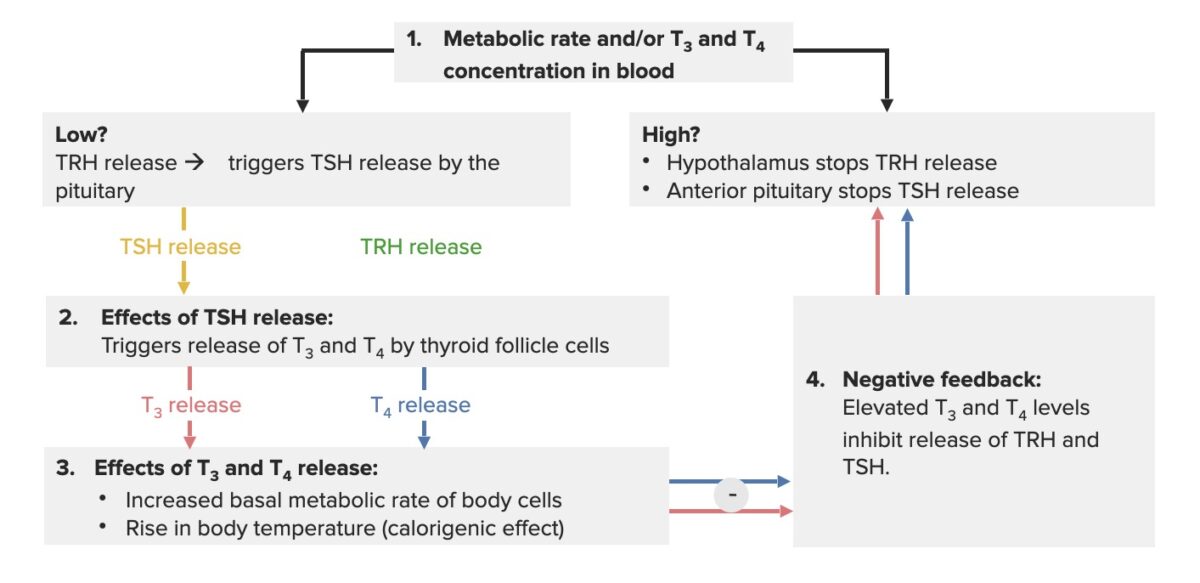
Ciclo de retroalimentação do eixo hipotálamo-hipófise-tiroide:
Quando as hormonas da tiroide estão diminuídas, o hipotálamo liberta a hormona libertadora de tirotrofina (TRH), que ativa a hipófise para secretar TSH. O efeito desse processo é a produção de tiroxina (T4) e triiodotironina (T3) pela glândula tiroideia (maio produção de T4, uma vez que a maioria da T3 é produzida por desiodinação da T4) O aumento das hormonas da tiroide (T3 / T4 livres ou não ligadas) cria um feedback negativo, inibindo a libertação de TRH e TSH.
Resposta imune observada histologicamente com:
Destruição de células da tiroide:
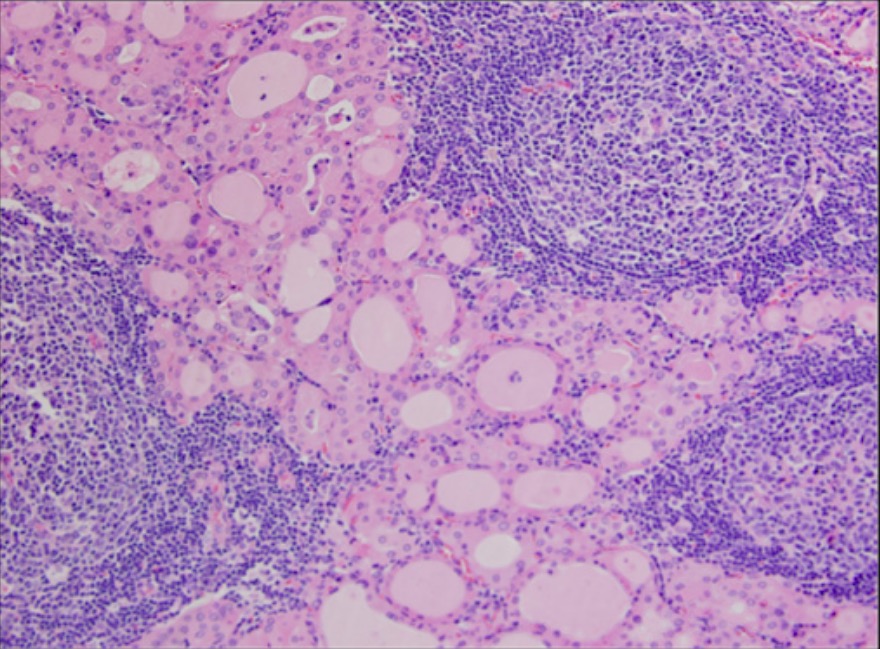
Tiroidite de Florid Hashimoto: tecido linfoide reativo com centro germinativo (coloração de hematoxilina e eosina, ampliação de 200x)
Imagem: “Florid Hashimoto’s thyroiditis” por Division of Endocrinology and Metabolism, University of Connecticut Health Center, 263 Farmington Avenue, Farmington, CT 06030, USA. Licença: CC BY 2.0Sintomas comuns de hipotiroidismo:
Sinais comuns de hipotiroidismo:
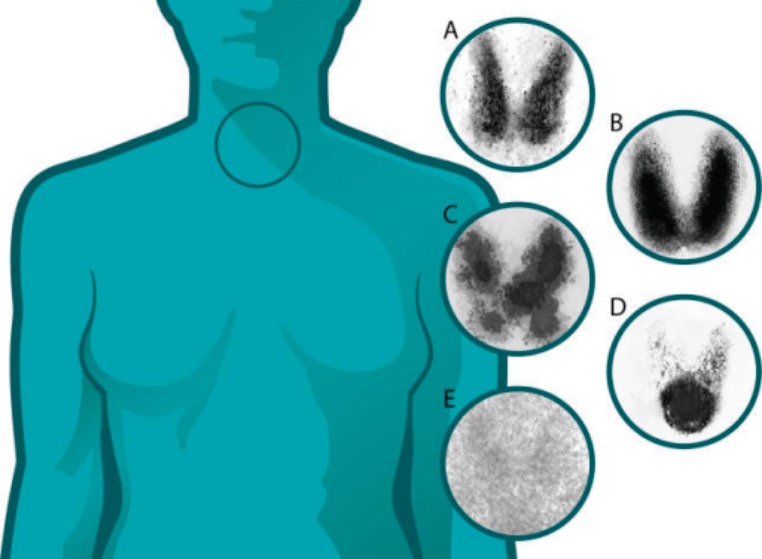
Cintigrafia de captação da tiroide (tiroidite versus outras doenças tiroideias):
A: normal
B: Doença de Graves: aumento difuso da captação em ambos os lobos da tiroide
C: bócio multinodular tóxico: áreas “quentes” e “frias” de absorção irregular
D: adenoma tóxico: aumento da captação num único nódulo com supressão da tiroide circundante
E: tiroidite: captação diminuída ou ausente
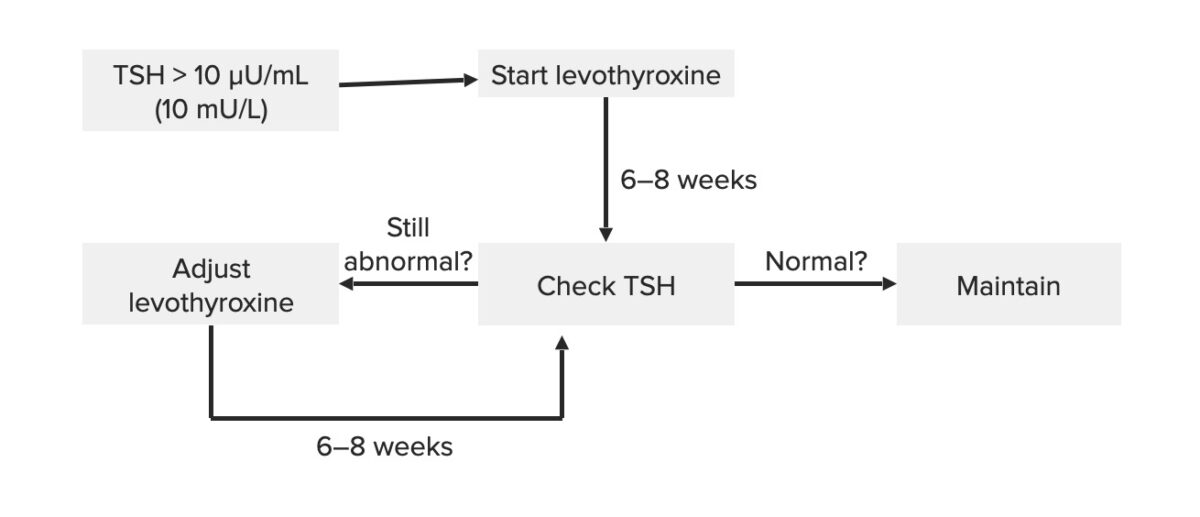
Diagrama esquemático do tratamento da tiroidite de Hashimoto:
De salientar que os ajustes dependem dos níveis de TSH.