A síndrome medular lateral (também conhecida como síndrome de Wallenberg, síndrome da artéria cerebelar inferior posterior (PICA, pela sigla em inglês) e síndrome da artéria vertebral) é uma constelação neurológica de sinais e sintomas causados pela obstrução nos vasos que suprem a medula, resultando em isquemia ou enfarto do tronco cerebral. A causa mais comum é a aterosclerose na circulação cerebral posterior, e o sintoma mais descrito é um acidente isquémico transitório (AIT) com tonturas ou vertigem. Simultaneamente aos acidentes vasculares cerebrais/enfartes, os doentes apresentam também náuseas e vómitos, perda de equilíbrio na marcha, instabilidade postural, rouquidão e dificuldade em engolir. Os sinais são dependentes dos núcleos e fibras específicos afetados. O diagnóstico é realizado com base no exame clínico e na imagem com TAC/RMN. O tratamento é principalmente de suporte, incluindo fonoaudiologia e terapia ocupacional após intervenção aguda, bem como redução de fatores de risco para futuros eventos isquémicos.
Última atualização: Jun 23, 2022
O enfarte medular lateral (também conhecido como síndrome de Wallenberg, síndrome da artéria cerebelar inferior posterior (PICA, pela sigla em inglês) e síndrome da artéria vertebral) é uma constelação neurológica de sinais e sintomas devido à diminuição do fluxo sanguíneo nos vasos que suprem a medula, resultando em isquemia ou enfarte do tronco cerebral.
Componentes da medula lateral:
Vascularização:
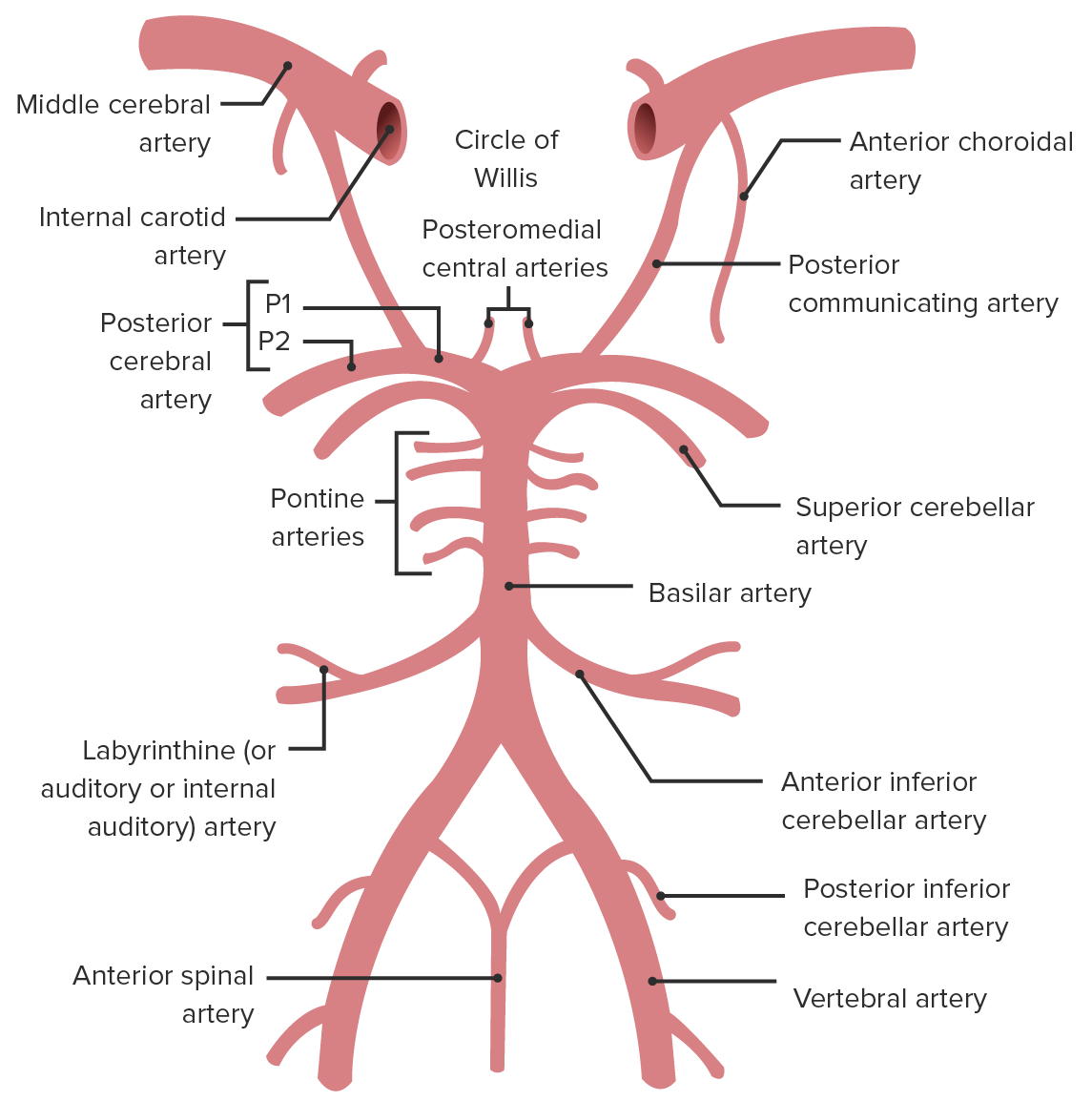
Localização da artéria vertebral, da artéria cerebelar inferior posterior (PICA, pela sigla em inglês), da artéria cerebral média (ACM) e da artéria basilar
Imagem por Lecturio.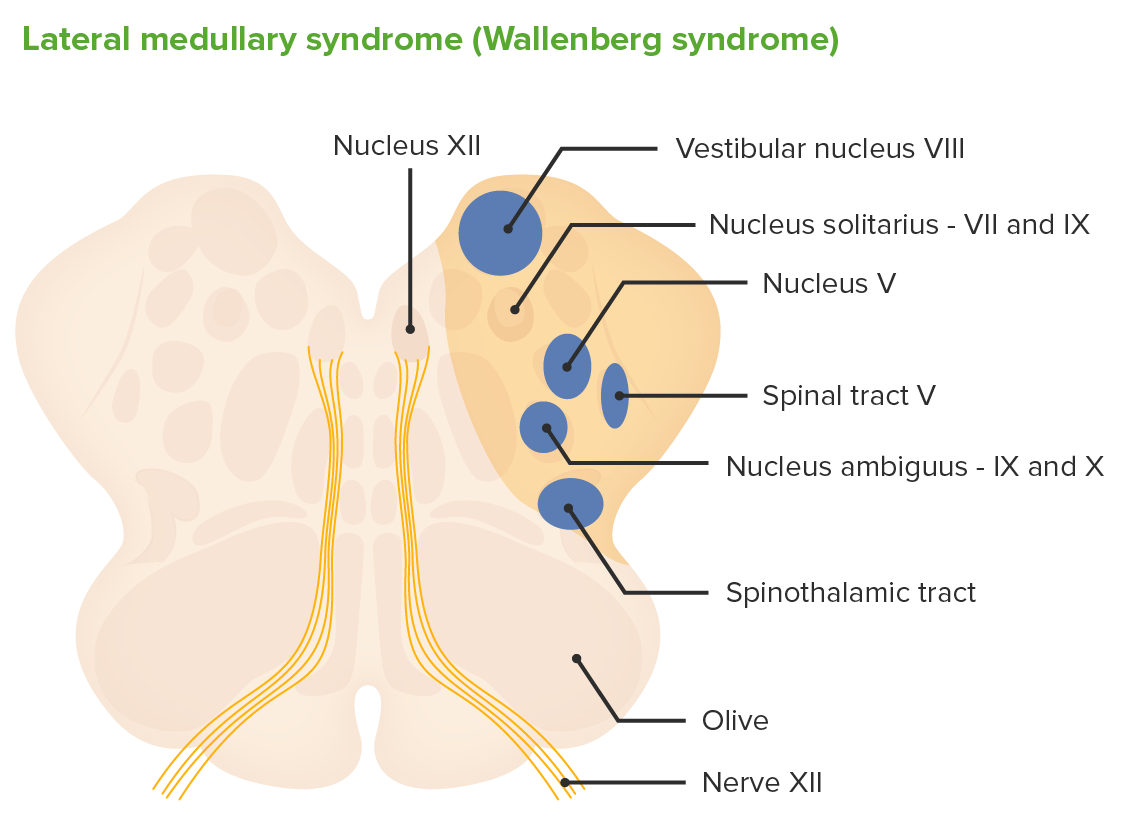
Corte transversal através da medula e estruturas afetadas pela oclusão da PICA causando síndrome medular lateral (síndrome de Wallenberg)
Imagem por Lecturio.Ocorre redução completa do fluxo sanguíneo cerebelar que envolve a PICA, resultando na síndrome medular lateral.
A síndrome de Wallenberg causa alterações nos sistemas vestibulocerebelar, sensorial, bulbar, respiratório e autónomo.
| Estrutura afetada | Sintomas à apresentação |
|---|---|
| Trato espinotalâmico | Perda contralateral da sensação de dor e temperatura no tronco e membros |
| Núcleo espinhal do trigémeo | Perda ipsilateral de dor e temperatura na face |
| Núcleo ambíguo | Disfagia, disfonia e reflexo do vómito diminuído (o suprimento para os nervos vago e glossofaríngeo é afetado) |
| Núcleo vestibular inferior | Vertigem (mesma direção da lesão), diplopia, nistagmo, vómito |
| Fibras simpáticas | Síndrome de Horner = miose, ptose, anidrose |
| Pedúnculo cerebelar inferior | Ataxia, dismetria, disdiadococinésia |
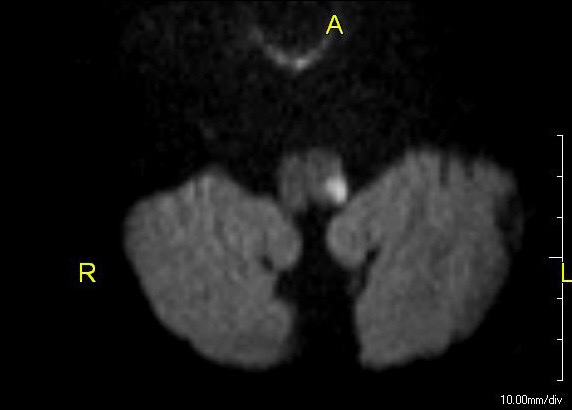
Síndrome medular lateral: RMN a mostrar um enfarte agudo na medula dorsolateral esquerda
Imagem: “Lateral medullary syndrome” por John S. To, M.D. Licença: Public DomainA intervenção e o tratamento rápidos são necessários para controlar a síndrome de Wallenberg de forma semelhante ao tratamento do acidente vascular cerebral isquémico. Os objetivos são reduzir o tamanho do enfarte e prevenir complicações médicas.
Prevenção secundária de futuros AVCs com redução de fatores de risco:
Complicações:
O prognóstico depende do tamanho e localização da área do AVC (extensão da medula danificada pela oclusão da PICA).