El síndrome medular lateral (también conocido como síndrome de Wallenberg, síndrome de la arteria cerebelosa posteroinferior y síndrome de la arteria vertebral) es una constelación neurológica de síntomas y signos debidos a la obstrucción de los LOS Neisseria vasos que irrigan la médula, lo que provoca una isquemia o un infarto del tronco cerebral. La causa más común es la aterosclerosis en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum la circulación cerebral posterior y el síntoma más reportado es un ataque isquémico transitorio con mareos o vértigo. Con el accidente cerebrovascular/infarto, los LOS Neisseria pacientes también presentan náuseas y vómitos, pérdida de equilibrio al AL Amyloidosis andar, inestabilidad, disfonía y dificultad para deglutir. Los LOS Neisseria signos dependen de los LOS Neisseria núcleos y fibras específicas afectadas. El diagnóstico se realiza por medio de un examen clínico e imagenología con tomografía computarizada (TC)/resonancia magnética (RM). El tratamiento es principalmente de soporte, incluyendo terapia de lenguaje y ocupacional después de la intervención aguda, así como la reducción de los LOS Neisseria factores de riesgo para futuros eventos isquémicos.
Last updated: Dec 15, 2025
El infarto medular lateral (también conocido como síndrome de Wallenberg, síndrome de la arteria cerebelosa posteroinferior y síndrome de la arteria vertebral) es una constelación neurológica de síntomas y signos debidos a la disminución del flujo sanguíneo en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum los LOS Neisseria vasos que irrigan la médula, lo que provoca una isquemia o un infarto del tronco cerebral.
Componentes de la médula lateral:
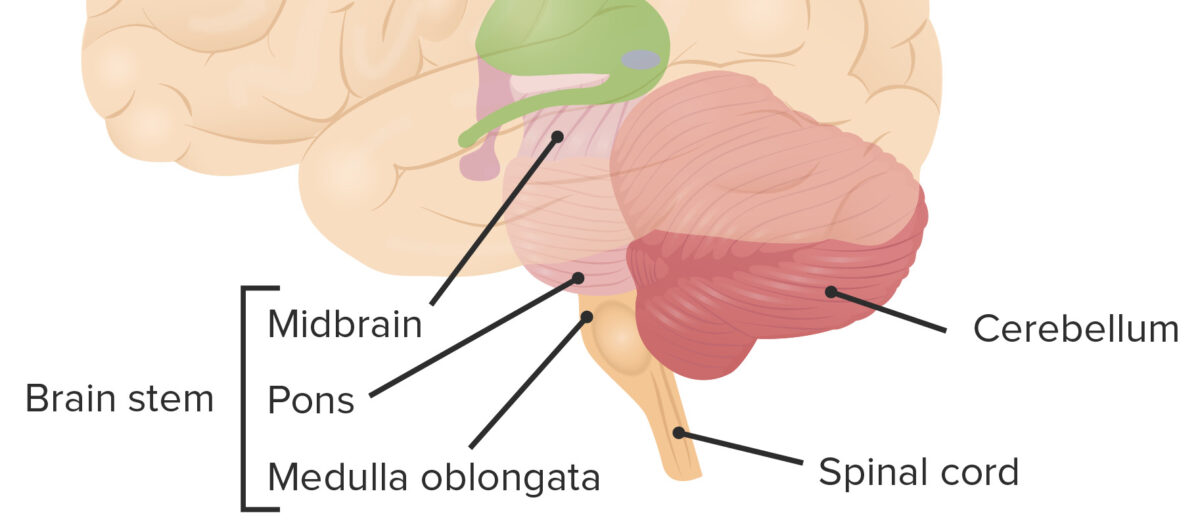
Localización del cerebelo en relación con las demás estructuras del tronco cerebral
Imagen por Lecturio.Irrigación sanguínea:
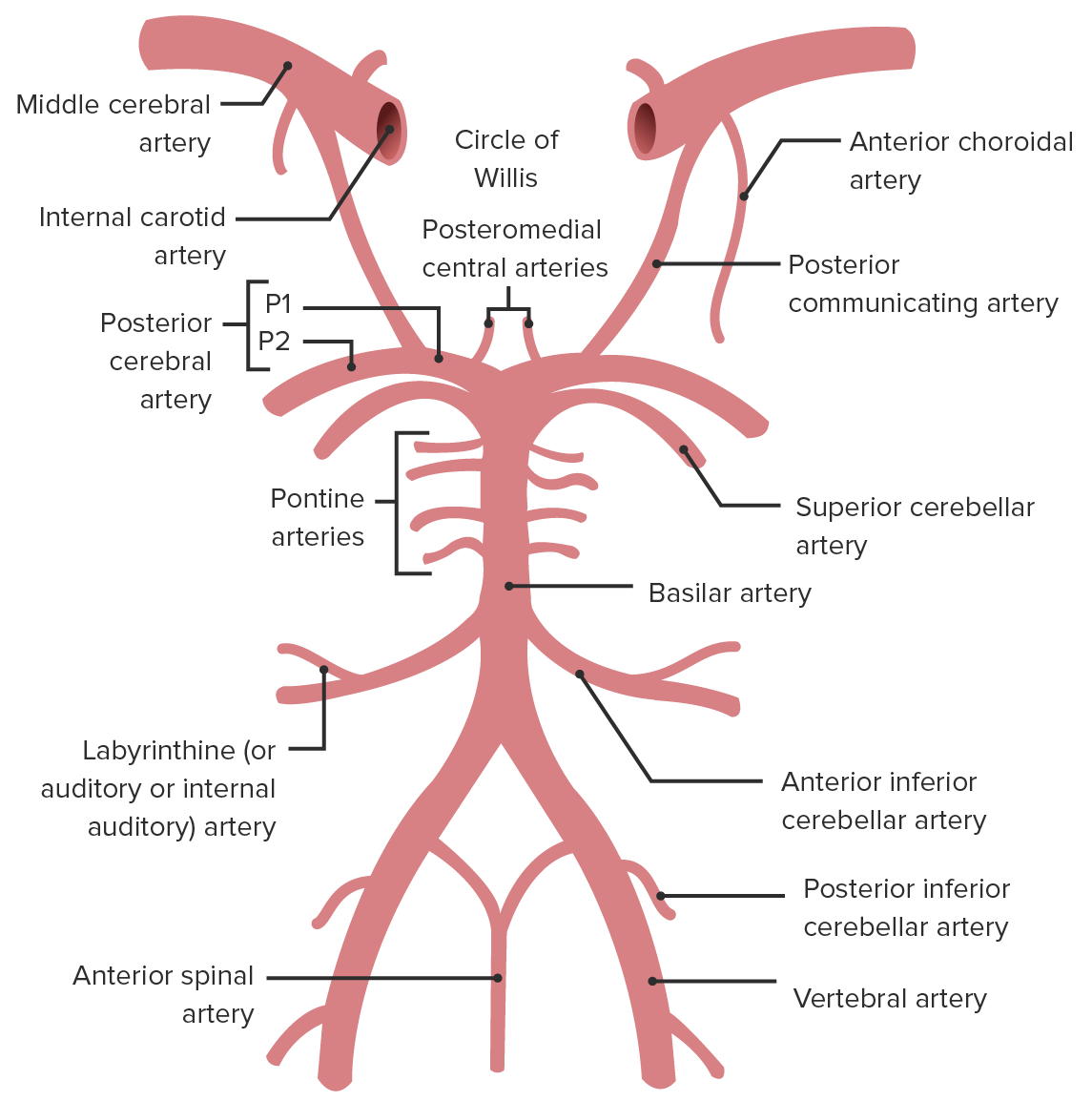
Localización de la arteria vertebral, la arteria cerebelosa posteroinferior, la arteria cerebral media y la arteria basilar
Imagen por Lecturio.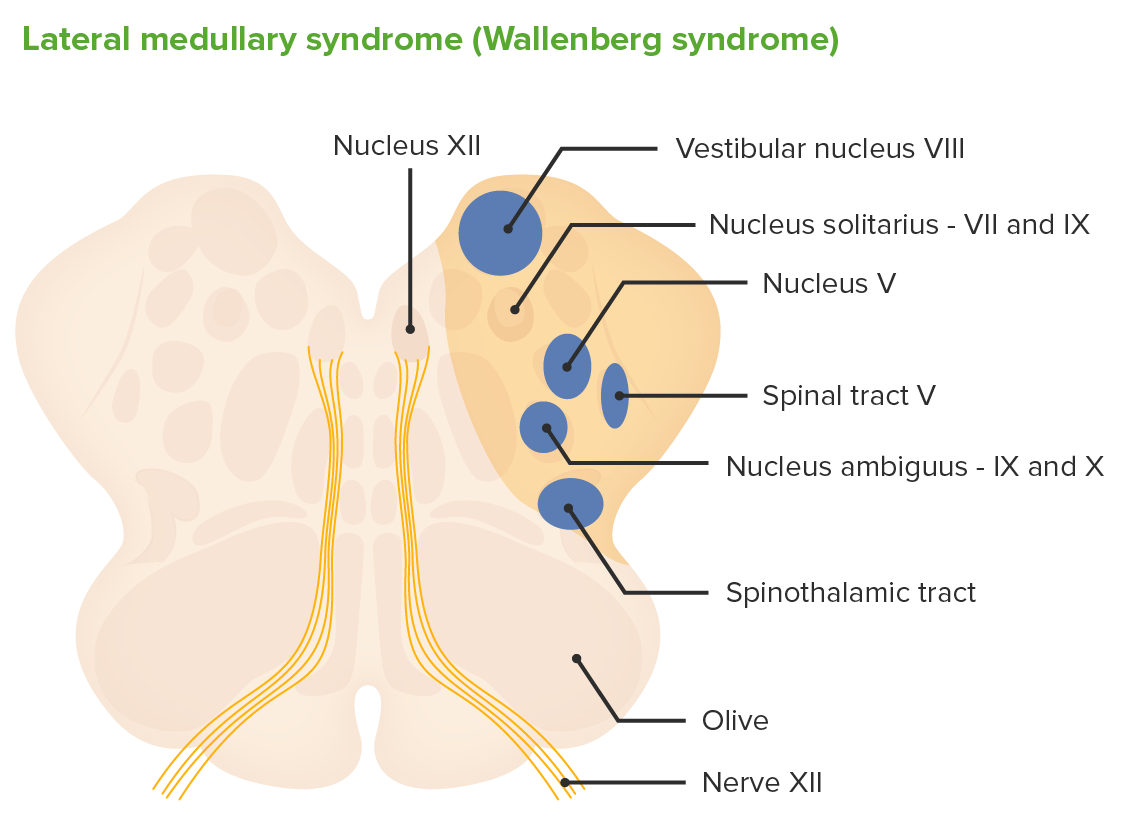
Sección transversal a través de la médula y las estructuras afectadas por la oclusión de la arteria cerebelosa posteroinferior que causa el síndrome medular lateral (síndrome de Wallenberg)
Imagen por Lecturio.Una reducción completa del flujo sanguíneo cerebeloso que involucre a la arteria cerebelosa posteroinferior resulta en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum un síndrome medular lateral.
El síndrome de Wallenberg provoca anomalías en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum los LOS Neisseria sistemas vestibulocerebeloso, sensorial, bulbar, respiratorio y autonómico.
| Estructura afectada | Síntomatología |
|---|---|
| Tracto espinotalámico | Pérdida contralateral de la sensación de dolor Dolor Inflammation y temperatura en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum el tronco y las extremidades |
| Núcleo trigeminal espinal | Pérdida ipsilateral de dolor Dolor Inflammation y temperatura de la cara |
| Núcleo ambiguo | Disfagia, disfonía y disminución del reflejo nauseoso (la irrigación a los LOS Neisseria nervios vagos y glosofaríngeos está afectada) |
| Núcleo vestibular inferior | Vértigo ( en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum la misma dirección que la lesión), diplopía, nistagmo, vómitos |
| Fibras simpáticas | Síndrome de Horner = miosis Miosis Pupil: Physiology and Abnormalities, ptosis Ptosis Cranial Nerve Palsies, anhidrosis |
| Pedúnculo cerebeloso inferior | Ataxia Ataxia Impairment of the ability to perform smoothly coordinated voluntary movements. This condition may affect the limbs, trunk, eyes, pharynx, larynx, and other structures. Ataxia may result from impaired sensory or motor function. Sensory ataxia may result from posterior column injury or peripheral nerve diseases. Motor ataxia may be associated with cerebellar diseases; cerebral cortex diseases; thalamic diseases; basal ganglia diseases; injury to the red nucleus; and other conditions. Ataxia-telangiectasia, dismetría, disdiadococinesia |
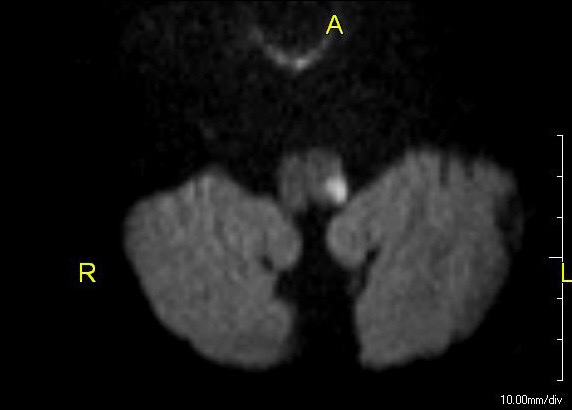
Síndrome medular lateral: RM que muestra un infarto agudo en la médula dorsolateral izquierda
Imagen: “Lateral medullary syndrome” por John S. To, M.D. Licencia: Dominio PúblicoEs necesario intervenir y tratar rápidamente el síndrome de Wallenberg de forma similar a la del accidente cerebrovascular isquémico. Los LOS Neisseria objetivos son reducir el tamaño del infarto y prevenir las complicaciones médicas.
Prevención secundaria de futuros accidentes cerebrovasculares con la reducción de los LOS Neisseria factores de riesgo:
Complicaciones:
El pronóstico depende del tamaño y de la localización del área de la lesión (extensión a la médula dañada por la oclusión de la arteria cerebelosa posteroinferior).