A síndrome do QT longo (SQTL) é um distúrbio da repolarização do miocárdio ventricular que resulta no prolongamento do QT no electrocardiograma (ECG). A síndrome do QT longo está associada a um risco aumentado de desenvolvimento de arritmias cardíacas com risco de vida, nomeadamente a torsades de pointes. Esta patologia pode ser congénita ou adquirida. A SQTL congénita é causada por mutações genéticas que afetam os canais iónicos cardíacos. A SQTL adquirida resulta geralmente de terapêutica farmacológica ou de anomalias eletrolíticas. Os doentes podem ser assintomáticos ou apresentar palpitações, síncope, convulsões out até morte cardíaca súbita. O diagnóstico é estabelecido com um ECG juntamente com a história médica e familiar, exames laboratoriais e outros testes cardíacos. O tratamento é determinado pela etiologia. A SQTL adquirida requer a suspensão do fármaco ou combinações de fármacos ofensivos e a correção das alterações eletrolíticas. O tratamento da SQTL congénita envolve bloqueadores beta, tratamento agressivo dos desequilíbrios eletrolíticos, evicção de medicamentos que prolongam o intervalo QT e colocação de um cardioversor-desfibrilhador implantável (CDI).
Última atualização: Jan 11, 2023
Fisiopatologia:
Tipos de SQTL congénito:
Variedade de doenças associadas:
O diagnóstico de síndrome do QT longo pode ser feito através de um ECG do doente e/ou dos familiares de 1º grau.
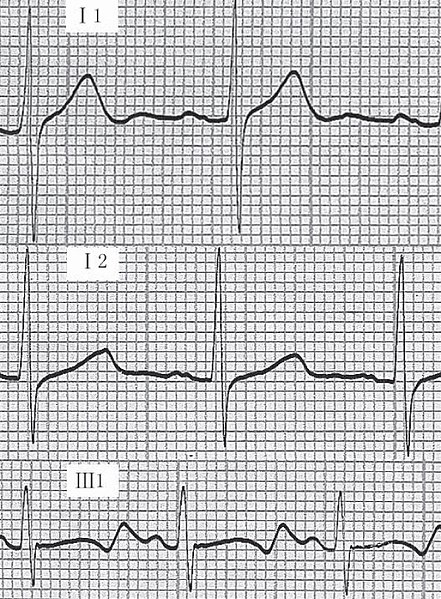
Exemplo de um traçado de ECG que mostra:
i) traçado normal;
ii) síndrome de Romano-Ward (QT prolongado);
iii) síndrome de Jervell-Lange-Nielsen (QT prolongado).
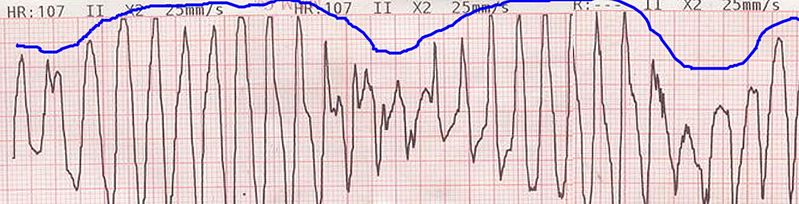
Exemplo de um traçado de ECG que mostra o desvio do eixo, batimento a batimento, dos complexos QRS em torno da linha de base. Isto é conhecido como torsades de pointes ou taquicardia ventricular polimórfica.
Imagem: “Tosadesdepointes” de Panthro. Licença: Domínio Público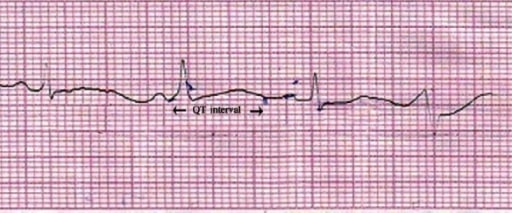
Derivação II do ECG com prolongamento do QT (QTc = 550 ms) . Imagem: “Lead II of ECG showing QT prolongation” do Department of Pharmacology, Burdwan Medical College, Burdwan, West Bengal 713104, India. Licença: CC BY 2.0
As seguintes condições médicas podem predispor ao prolongamento do intervalo QT:
As seguintes patologias podem estar incluídas no diagnóstico diferencial de intervalo QT prolongado:
O prolongamento do intervalo QT não tratado pode evoluir para as seguintes complicações: