O síndrome de Down, ou trissomia 21, é a alteração cromossómica mais comum e a causa genética mais frequente de atraso no desenvolvimento. Tanto rapazes como raparigas são afetados e têm características craniofaciais e musculoesqueléticas, bem como múltiplas anomalias médicas que envolvem os sistemas cardíaco, gastrointestinal, ocular e auditivo. Os características incluem olhos em forma de amêndoa com pele cobrindo a porção interna, ponte nasal achatada e larga, orelhas pequenas arredondadas e boca pequena com língua grande. O rastreio do síndrome de Down ocorre durante o 1.º e 2.º trimestres da gravidez e inclui tanto exames sanguíneos como ecografia pré-natal. Por fim, a cariotipagem confirma o diagnóstico no período pré-natal ou pós-natal. Não há cura para o síndrome de Down. O tratamento é baseado nas manifestações clínicas presentes; inclui um forte sistema de apoio e programas de intervenção precoce para ajudar na educação e desenvolvimento.
Última atualização: Mar 19, 2025
Existem 3 genótipos que resultam na síndrome de Down.
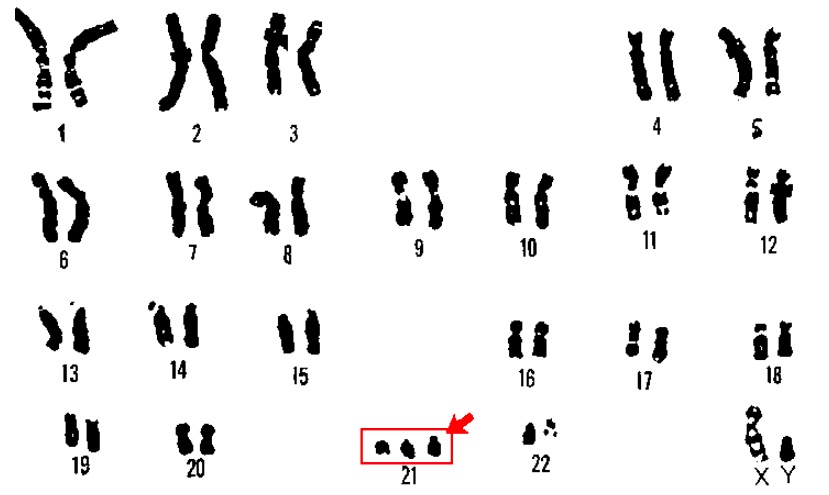
Cariótipo da trissomia 21 (síndrome de Down):
Um cariótipo é uma técnica laboratorial na qual os cromossomas de um indivíduo são emparelhados e fotografados. Num doente com síndrome de Down, geralmente são visíveis 3 cópias do cromossoma 21.
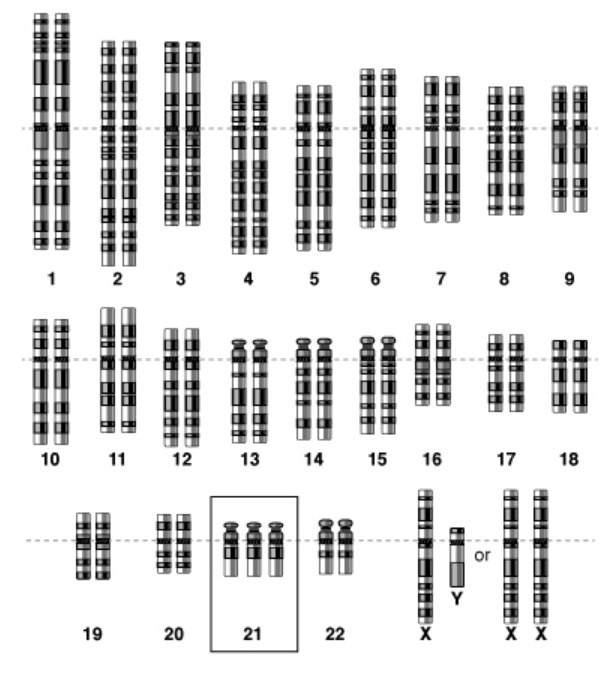
Esquema de uma mutação genética, neste caso de trissomia 21
Imagem: “Genome scheme of trisomy 21” por National Human Genome Research Institute. Licença: Public Domain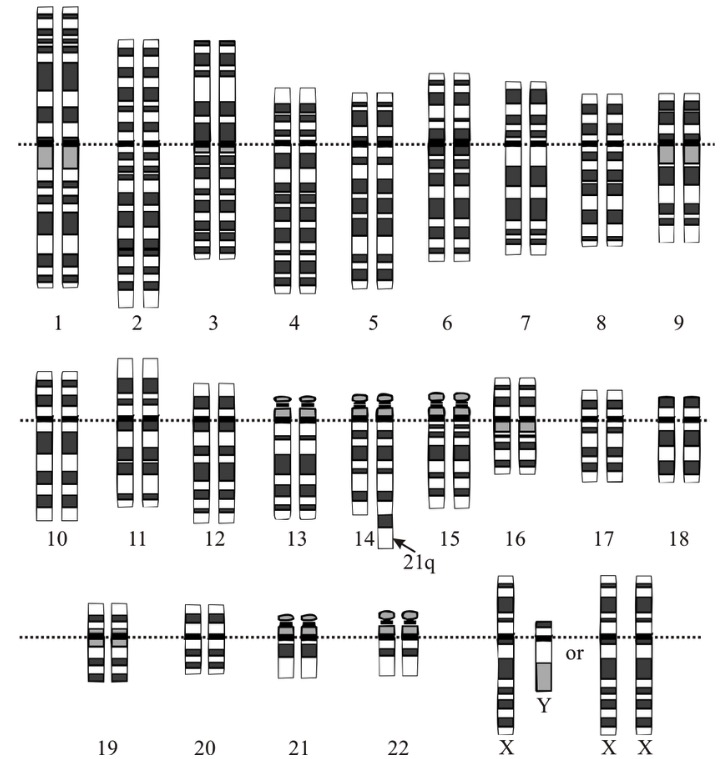
Translocação da síndrome de Down
Imagem: “Down syndrome translocation” por National Human Genome Research Institute. Licença: Public Domain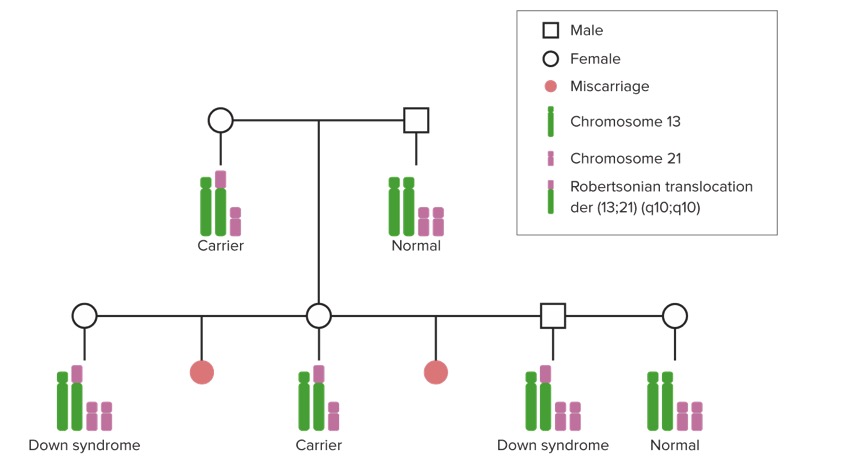
Tradução robertsoniana da síndrome de Down nas famílias:
Numa translocação Robertsoniana que causa o síndrome de Down, parte de um cromossoma 21 extra ou um cromossoma extra é anexado (translocado) a outro cromossoma. Os indivíduos que herdam este cromossoma têm 3 cópias do material genético encontrado no cromossoma 21 e, portanto, têm síndrome de Down.
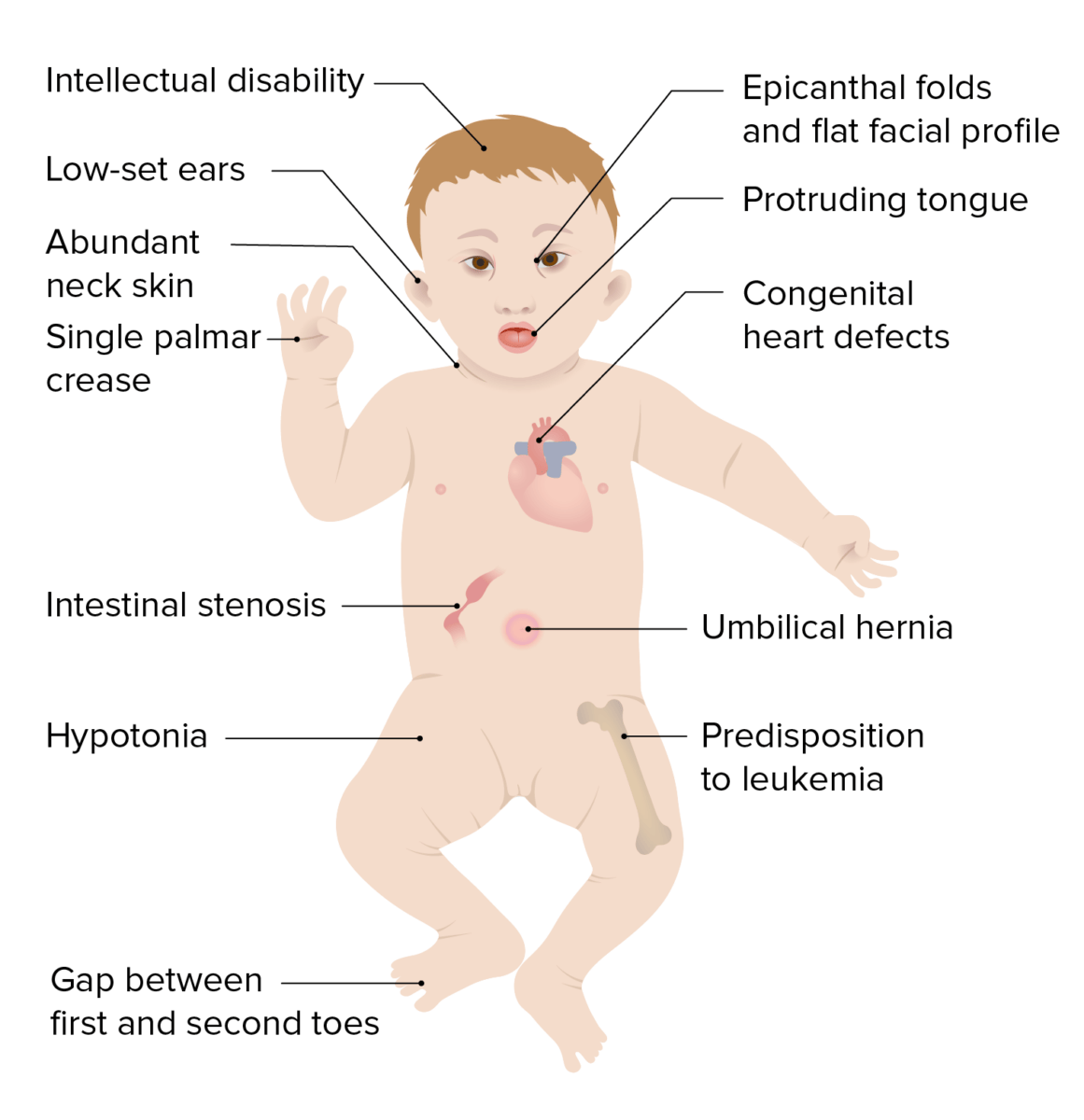

Os olhos de um bebé com síndrome de Down:
As manchas de “Brushfield” são visíveis entre os círculos internos e externos da íris.
Alta prevalência de doenças oculares: A frequência aumenta com a idade.
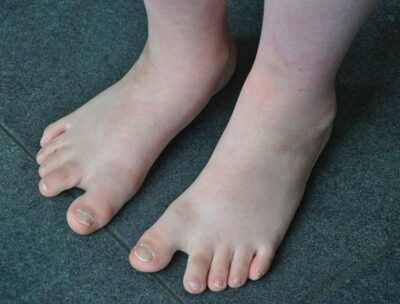
Pés de um menino de 10 anos com síndrome de Down, com o típico espaço entre o dedo grande do pé e o segundo dedo
Imagem: “Feet of a boy with Down syndrome” por Loranchet. Licença: CC BY 3.0O rastreio é recomendado antes da 20.ª semana de gestação.
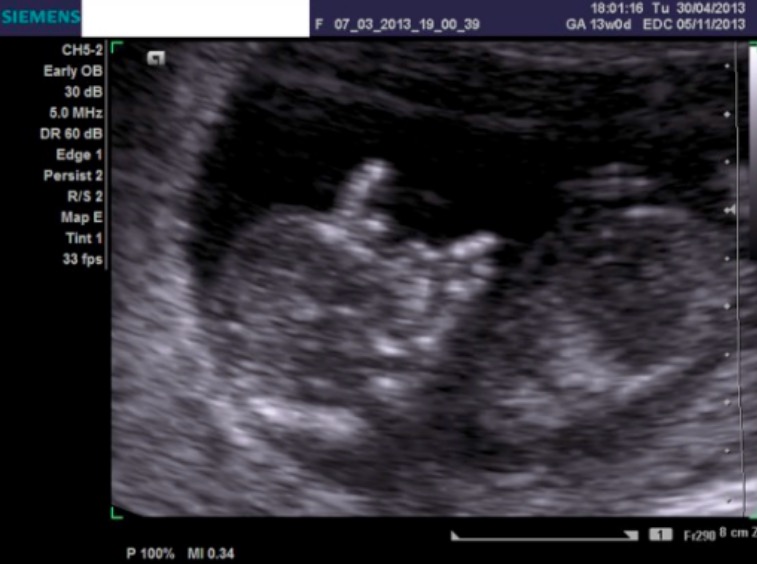
Trissomia 21 na ecografia:
Imagem ecográfica de feto com 12 semanas, onde se evidencia a translucência nucal e presença de osso nasal
Dada a natureza do síndrome de Down e a ausência de cura, a maior parte do tratamento centra-se no rastreio e prevenção das várias manifestações clínicas e complicações associadas ao síndrome.