A síndrome de Budd-Chiari é uma condição resultante da interrupção do fluxo normal do sangue no fígado. O tipo primário surge a partir de um mecanismo venoso que afeta as veias hepáticas ou a veia cava inferior, como é o caso de uma trombose; mas esta síndrome também pode resultar de uma lesão que comprime ou invade as veias (tipo secundário). O doente apresenta-se tipicamente com hepatomegalia, ascite e desconforto abdominal, geralmente de forma subaguda ou crónica. O diagnóstico é confirmado pela ecografia com Doppler. O tratamento inclui a abordagem da doença de base que provocou a oclusão venosa. Para além disso, envolve a prevenção de novos eventos através da anticoagulação, o restabelecimento do fluxo sanguíneo e a descompressão hepática. O transplante hepático deve ser considerado se o tratamento inicial falhar e/ou o doente apresentar cirrose hepática descompensada.
Última atualização: Jan 2, 2024
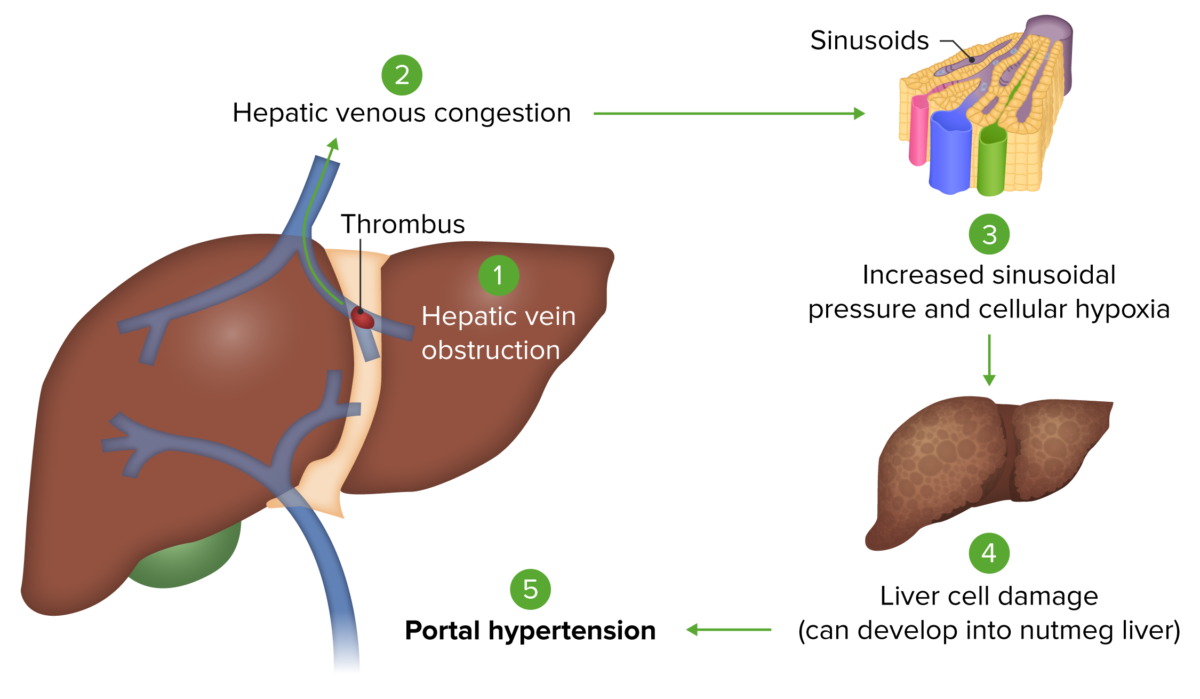
Síndrome de Budd-Chiari: a oclusão das veias hepáticas causa congestão venosa hepática. Esta congestão aumenta a pressão sinusoidal no fígado, levando à redução do fluxo sanguíneo hepático. Isto acaba por conduzir a lesão hepatocelular por hipóxia. O dano hepático resulta na hipertensão portal.
Imagem de Lecturio.
Imagem que mostra um doente com ascite a realizar paracentese.
Imagem: “Draining ascites, secondary to hepatic cirrhosis” by John Campbell. Licença: Domínio Público
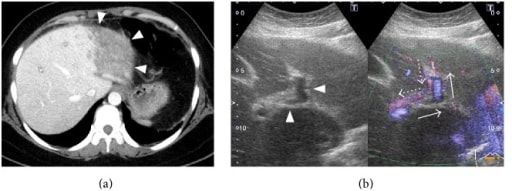
Mulher de 34 anos com síndrome antifosfolipídico que se apresenta com uma síndrome de Budd-Chiari aguda.
(a) TC dinâmica: realce fraco do segmento lateral do lobo esquerdo do fígado (pontas de seta).
(b) Ecodoppler da parte intra-hepática da veia porta: o ramo esquerdo da veia porta (pontas de seta) mostra refluxo (setas: fluxo sanguíneo normal; setas pontilhadas: fluxo sanguíneo observado neste doente).
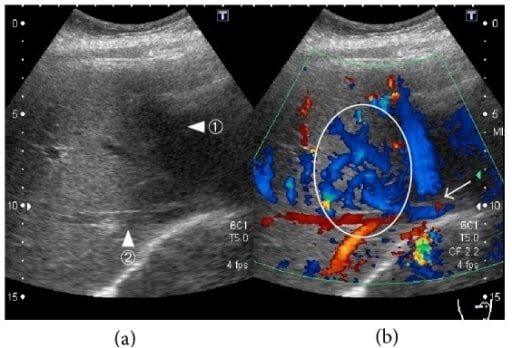
Mulher de 34 anos com síndrome de Budd-Chiari aguda (trombose na veia hepática média e esquerda), Ecodoppler das veias hepáticas:
(a) Veia hepática média (ponta de seta ①) e veia hepática direita (ponta de seta ②).
(b) O fluxo sanguíneo está ausente em algumas regiões da veia hepática média (seta). Observa-se um aumento do fluxo sanguíneo na região da veia hepática média para a veia hepática direita (círculo).
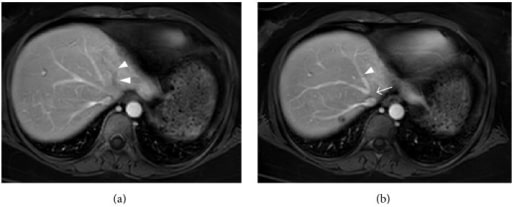
RM com contraste de uma mulher de 34 anos com síndrome de Budd-Chiari aguda (oclusão das veias hepáticas esquerda e média):
(a) Não há realce pelo contraste na veia hepática esquerda (ponta de seta).
(b) A veia hepática média (ponta de seta) é visualizada, mas não há realce na sua confluência com a veia cava inferior (seta), o que sugere obstrução.