O cancro da mama é a neoplasia mais MAIS Androgen Insensitivity Syndrome comum em mulheres e a segunda principal causa de morte relacionada com cancro em mulheres nos Estados Unidos. A deteção precoce e a melhoria dos tratamentos específicos resultaram numa diminuição da taxa de mortalidade. Várias organizações fornecem recomendações sobre o rastreio para determinada idade e grupo de risco. Os rastreios incluem exame mamário, mamografia, ressonância magnética (RM) e ecografia.
Last updated: Jul 11, 2022
O cancro da mama é uma doença caraterizada pela transformação maligna das células epiteliais da mama.
Fatores não modificáveis que aumentam o risco:
Fatores de risco modificáveis:
Mnemónicas:
“ BReast- CA CA Condylomata acuminata are a clinical manifestation of genital HPV infection. Condylomata acuminata are described as raised, pearly, flesh-colored, papular, cauliflower-like lesions seen in the anogenital region that may cause itching, pain, or bleeding. Condylomata Acuminata (Genital Warts)ncer 1 and 2” (Cancro da mama 1 e 2) = Os genes Genes A category of nucleic acid sequences that function as units of heredity and which code for the basic instructions for the development, reproduction, and maintenance of organisms. DNA Types and Structure mutados são os genes Genes A category of nucleic acid sequences that function as units of heredity and which code for the basic instructions for the development, reproduction, and maintenance of organisms. DNA Types and Structure BRCA1 e BRCA2.
Os detalhes dos antecedentes pessoais e médicos do doente são necessários para determinar o seu risco:
O risco de um doente desenvolver cancro da mama pode ser classificado como:
Os modelos de previsão são utilizados para uma categorização específica de risco, considerando mais MAIS Androgen Insensitivity Syndrome fatores.
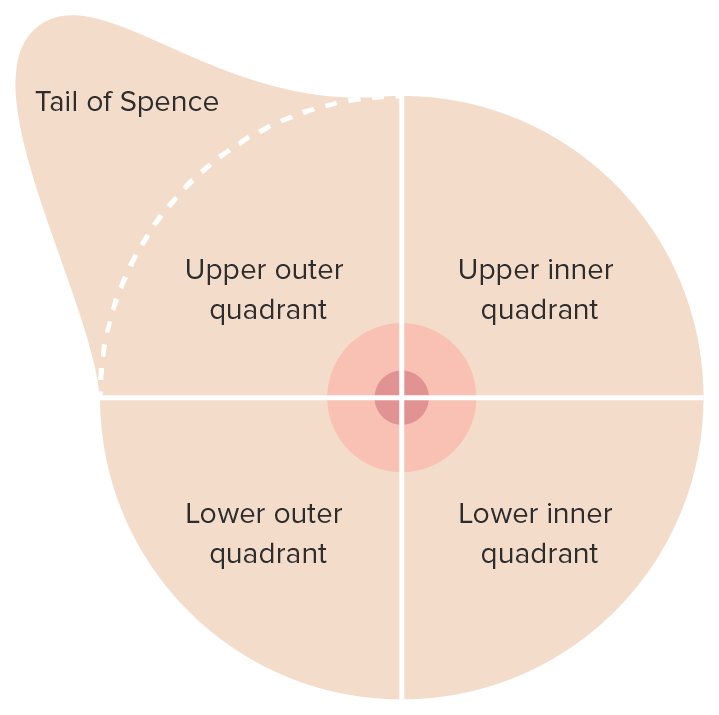
Avaliação mamária clínica: localização de lesões mamárias por quadrante
Imagem por Lecturio.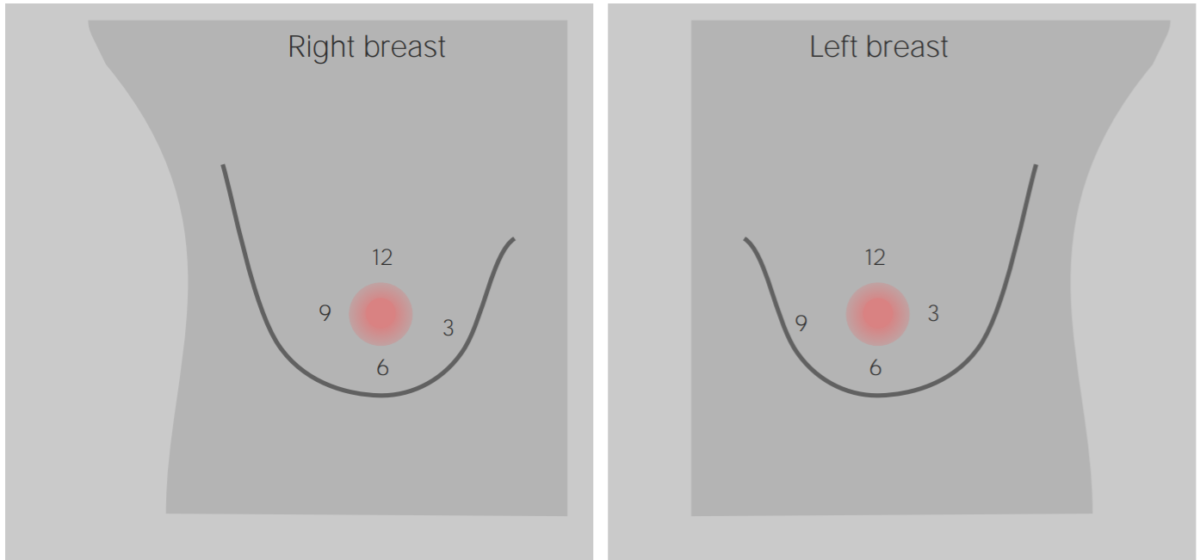
Avaliação mamária clínica: localização de lesões mamárias pelos ponteiros do relógio
Imagem por Lecturio.A mamografia é o método mais MAIS Androgen Insensitivity Syndrome eficaz de deteção precoce do cancro da mama, demonstrando consistentemente uma diminuição de 20%–40% na mortalidade entre as mulheres rastreadas:
| Categoria | Avaliação | Seguimento |
|---|---|---|
| BI-RADS 0 | Avaliação incompleta | Necessárias imagens adicionais de mamografia ou seguimento por ecografia |
| BI-RADS 1 | Negativo | Manter o rastreio de rotina. |
| BI-RADS 2 | Achados benignos | Manter o rastreio de rotina. |
| BI-RADS 3 | Provavelmente achados benignos | Mamografia diagnóstica ou ecografia em 6 meses. |
| BI-RADS 4 | Alteração suspeita | Biópsia deve ser considerada. |
| BI-RADS 5 | Altamente sugestivo de malignidade | Biópsia deve ser realizada. |
| BI-RADS 6 | Malignidade comprovada por biópsia | Abordagem do cancro da mama |
Rastreio do cancro da mama: uma mulher a ser submetida a mamografia de rastreio
Imagem : “Mammogram” por the National Cancer Institute. Licença: Public domain.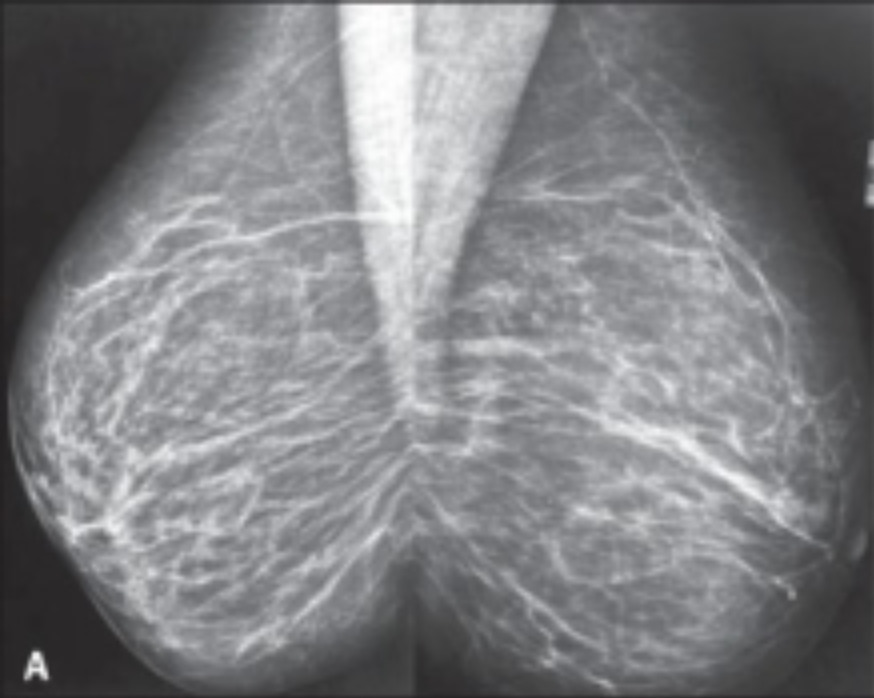
Achados benignos numa mamografia
Mamografia de rastreio, incidências mediolaterais oblíquas direita e esquerda, com calcificações vasculares dispersas, bilaterais e puntiformes (associadas a vasos sanguíneos/benignas) (BI-RADS 2)
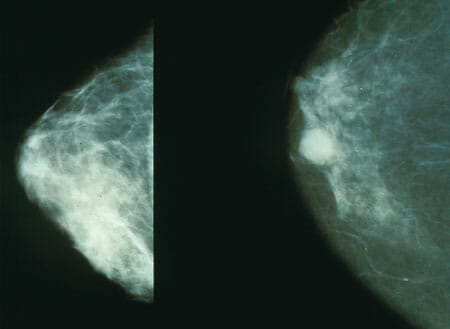
Faz-se mamografia para rastreio e deteção precoce do cancro da mama:
Esquerda: imagem de mamografia de tecido mamário normal
Direita: imagem de mamografia de tecido mamério cancerígeno
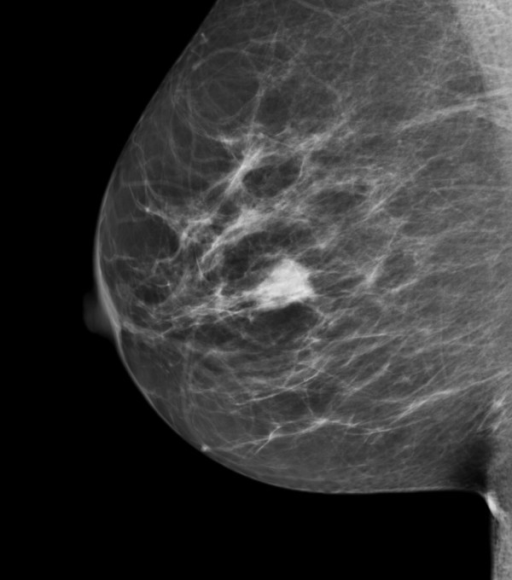
Uma massa numa mamografia de rastreio
A imagem evidencia uma massa circunscrita à posição de 3 horas da mama direita.
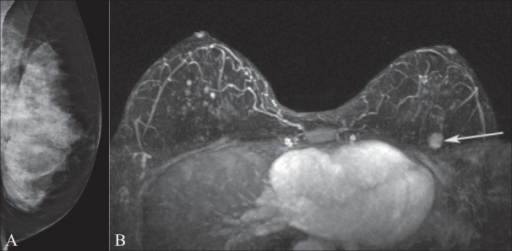
Mamografia e ressonância magnética mamária
Imagem A: Mamografia da mama esquerda numa portadora da mutação do gene BRCA1. Observe o tecido mamário extremamente denso.
Imagem B: RM com uma massa com realce (seta) na mama esquerda superior, oculta na mamografia.
Avaliação da mama: uso de imagens ecográficas
Imagem : “Retroareolar Carcinomas in Breast Ultrasound: Pearls and Pitfalls” por Cancers. Licença: CC BY 4.0, editada pela Lecturio.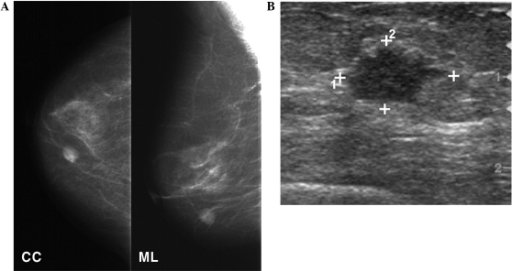
Mamografia e ecografia mamária
A: A mamografia evidencia uma massa arredondada de elevada densidade no quadrante inferior interno da mama direita.
B: O acompanhamento ecográfico evidencia uma massa hipoecogénica de 1,3 cm de formato irregular na mama.
As recomendações das sociedades e as recomendações apoiadas pelo governo diferem na:
| Organização | Mamografia | Avaliação clínica da mama |
|---|---|---|
| USPSTF |
|
Evidência insuficiente |
| ACP |
|
Não recomendado |
| ACS |
|
Não recomendado |
| ACOG |
|
|
| NCCN |
|
|
Recomendações:
Aconselhamento e testagem genética (USPSTF) :
Não cirúrgico
Cirúrgico: Mastectomia profilática
As mulheres devem ser advertidas da potencial morbilidade associada aos procedimentos cirúrgicos (menopausa cirúrgica, libido, imagem corporal).
Portadores BRCA do sexo masculino têm maior risco de desenvolver cancro da mama, próstata e pâncreas: