Advertisement
Advertisement
Advertisement
Advertisement
A púrpura de Henoch-Schönlein (PHS), também conhecida como vasculite por imunoglobulina A, é uma vasculite autoimune de pequenos vasos que normalmente se apresenta como uma tétrade de dor abdominal, artralgia, hematúria e erupção purpúrica. A fisiopatologia envolve a deposição de imunocomplexos IgA em múltiplos vasos após um evento desencadeador (infeção/ambiental), e os sintomas dependem dos tecidos envolvidos. O diagnóstico é estabelecido clinicamente, mas pode ser suportado por exames laboratoriais e biópsia da pele ou do rim. O tratamento é principalmente de suporte, mas pode envolver esteroides e imunossupressores em casos mais graves. O prognóstico geralmente é excelente, mas alguns pacientes podem desenvolver insuficiência renal terminal.
Última atualização: Jun 16, 2022
Advertisement
Advertisement
Advertisement
Advertisement
Advertisement
Advertisement
Advertisement
Advertisement
A púrpura de Henoch-Schönlein (PHS) é uma vasculite de pequenos vasos mediada por imunoglobulina A (IgA).
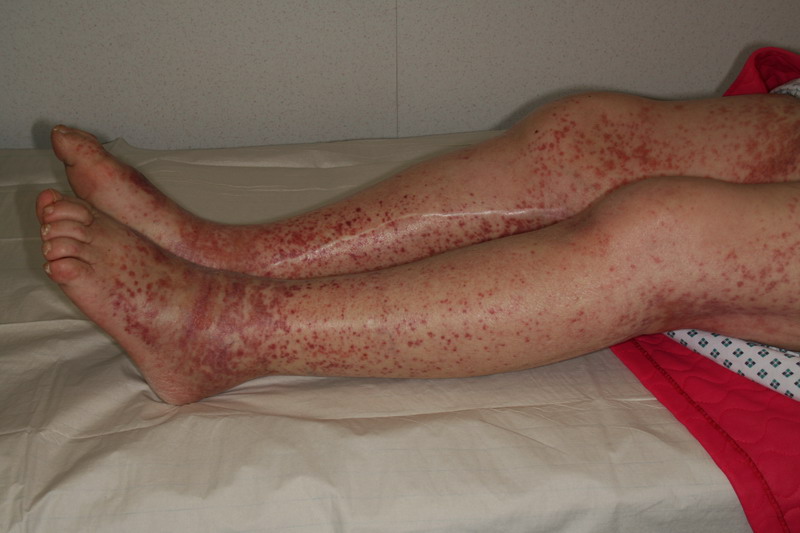
Erupção purpúrica característica da púrpura de Henoch-Schönlein
Imagem : “Púrpura Schönlein-Henoch” por Mnokel. Licença: Domínio Público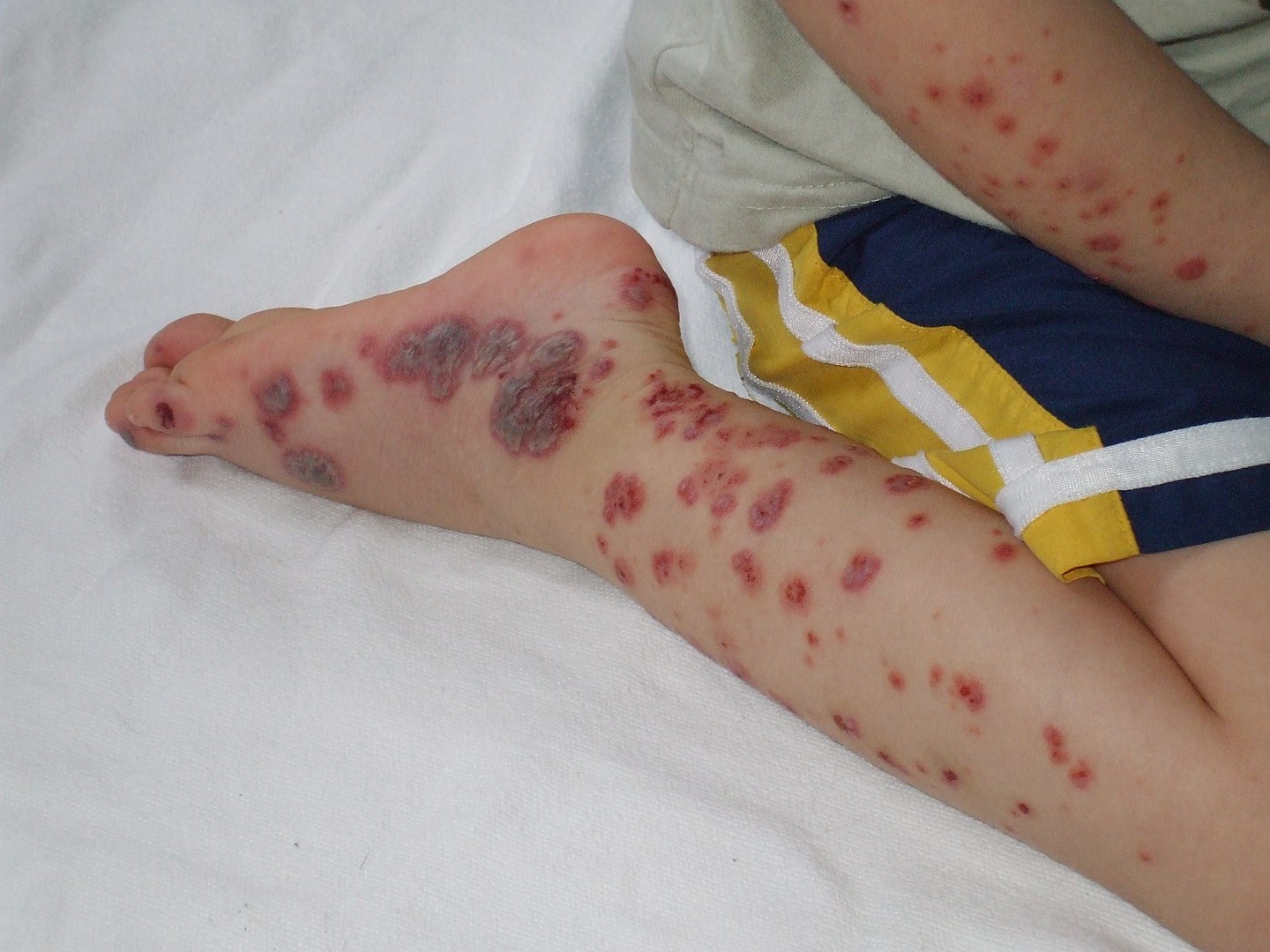
Púrpura evidente nas extremidades distais de um paciente pediátrico com púrpura de Henoch-Schönlein
Imagem : “Purpura2” por Okwikikim. Licença: Domínio PúblicoOs exames laboratoriais são utilizados para excluir diagnósticos diferenciais e avaliar complicações.
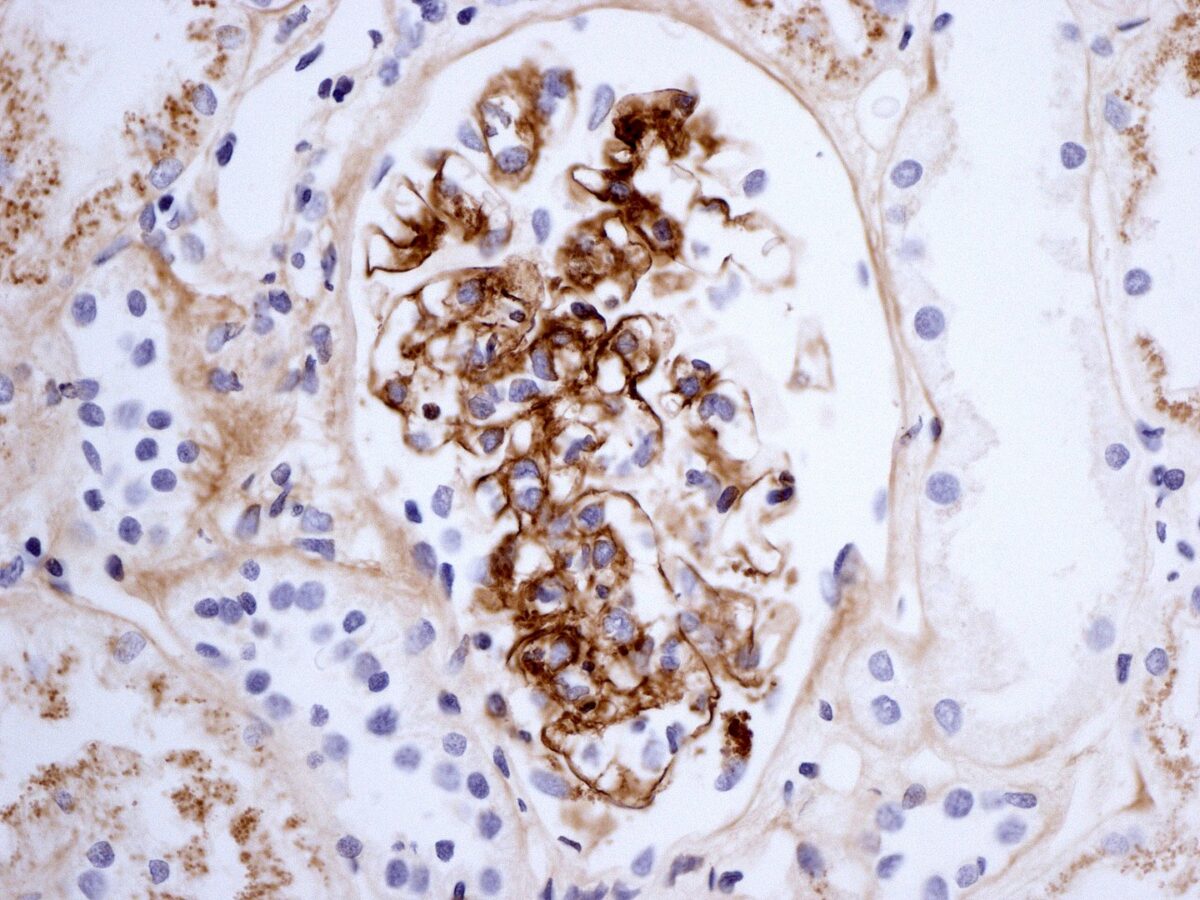
Biópsia renal em púrpura de Henoch-Schönlein mostrando imunocoloração para IgA
Imagem: “Henoch-Schönlein nephritis IgA immunostaining” por Lazarus Karamadoukis, Linmarie Ludeman e Anthony J Williams. Licença: CC BY 2.0Os exames de imagem são usados nas apresentações complicadas.
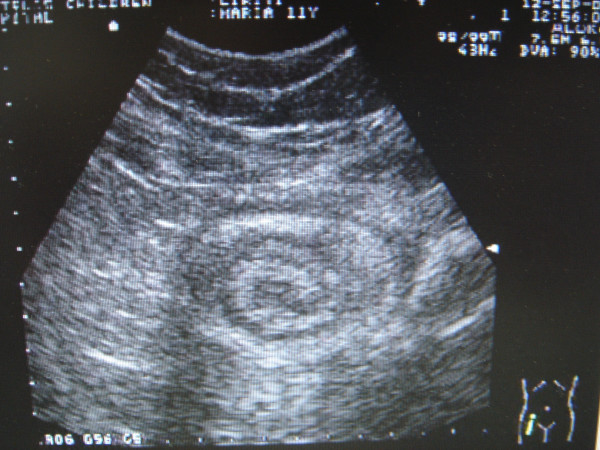
Sinal do alvo típico de intussusceção na ecografia abdominal
Imagem : “Pelvic plastron secondary to acute appendicitis in a child presented as appendiceal intussusception. A case report” por Christianakis E, Sakelaropoulos A, Papantzimas C, Pitiakoudis M, Filippou G, Filippou D, Rizos S, Paschalidis N. Licença: CC BY 2.0