A psoríase é uma doença cutânea inflamatória mediada por células T frequente. A etiologia é desconhecida, mas poderá estar associada a fatores genéticos e ambientais. Existem 4 subtipos principais, sendo a forma mais comum a psoríase em placas crónica. As placas são bem circunscritas e de cor salmão, com escamas prateadas. Estas surgem geralmente no couro cabeludo e nas superfícies extensoras das extremidades. O diagnóstico é clínico. As opções de tratamento são determinadas pela percentagem da área de superfície corporal (ASC) afetada e incluem corticosteróides tópicos, retinóides, inibidores da calcineurina, fármacos antirreumáticos modificadores da doença (DMARDs, pela sigla em inglês), agentes biológicos e fototerapia.
Última atualização: May 17, 2022
A psoríase é uma doença complexa marcada por um processo inflamatório desregulado mediado por células T, que resulta em proliferação de queratinócitos e diferenciação disfuncional.
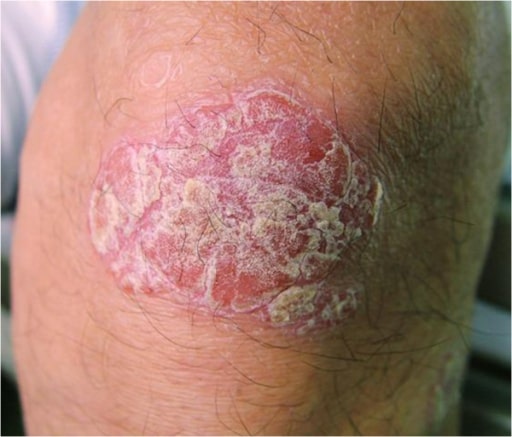
Lesão psoriática no joelho
Imagem: “Psoriatic lesion on the knee” por Department of Neurology, Wakayama Medical University, 811-1 Kimiidera, Wakayama 641-8510, Japan. Licença: CC BY 2.0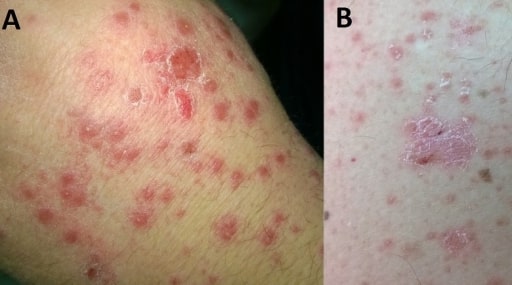
Lesões pequenas, eritematosas, semelhantes a gotas, de psoríase gutata localizadas na mão (A) e braço (B)
Imagem: “F0001” por Department of Internal Medicine, General Hospital of Larissa, Larissa, Greece. Licença: CC BY 2.0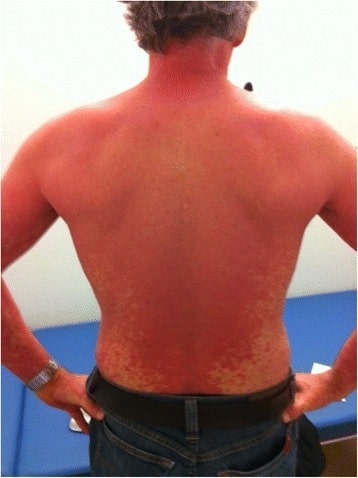
Psoríase eritrodérmica em paciente tratado para infeção aguda de hepatite C: eritema generalizado, com descamação variável, que atinge toda a superfície corporal é característico deste subtipo de psoríase.
Imagem: “Erythrodermic psoriasis at treatment week 10” por Division of Infectious Diseases and Hospital Hygiene, Cantonal Hospital St.Gallen, Rorschacherstrasse 95, 9007, St.Gallen, Switzerland. Licença: CC BY 4.0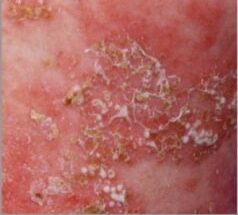
Psoríase pustulosa, caracterizada pelo desenvolvimento de placas eritematosas anulares com pústulas periféricas e descamação: de salientar as pústulas estéreis do tamanho de cabeças de alfinete que diferenciam este subtipo de psoríase.
Imagem: “bjd14003-fig-0001” por Institute of Genetic Medicine, Newcastle University, Newcastle upon Tyne, NE1 3BZ, U.K. Licença: CC BY 4.0, editado por Lecturio.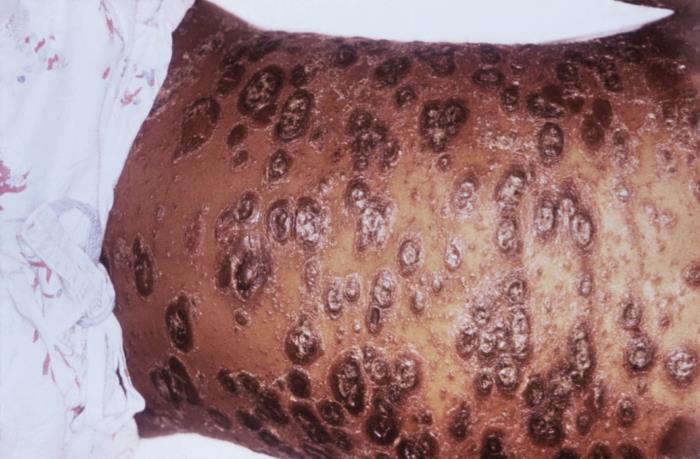
Psoríase em placas crónica do abdómen: observar as numerosas lesões eritematosas, elevadas, rodeadas por descamação. Este subtipo pode variar desde algumas manchas a múltiplas placas que cobrem superfícies extensas, como a da imagem.
Imagem: “5503” por CDC/Gavin Hart. Licença: Domínio Público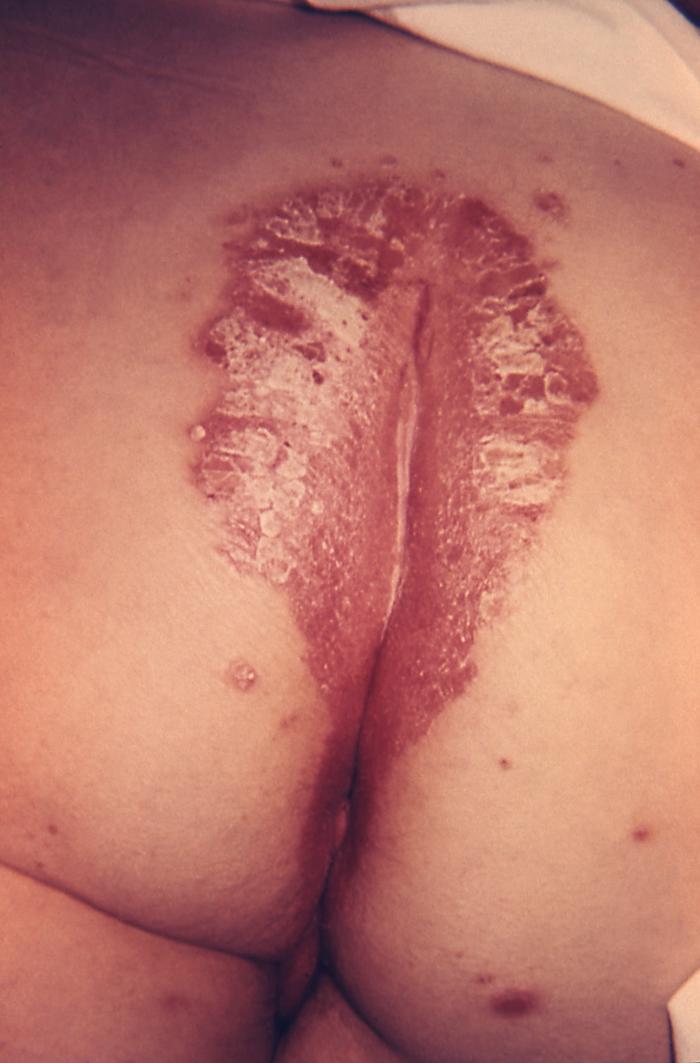
Psoríase inversa (intertriginosa) na fenda glútea: esta localização não é típica da psoríase, razão pela qual é conhecida como psoríase inversa. Observar as placas eritematosas simétricas, lisas, brilhantes, características desta forma de psoríase. Não existe descamação devido à humidade da área.
Imagem: “4049” por CDC/Dr. Gavin Hart. Licença: Domínio Público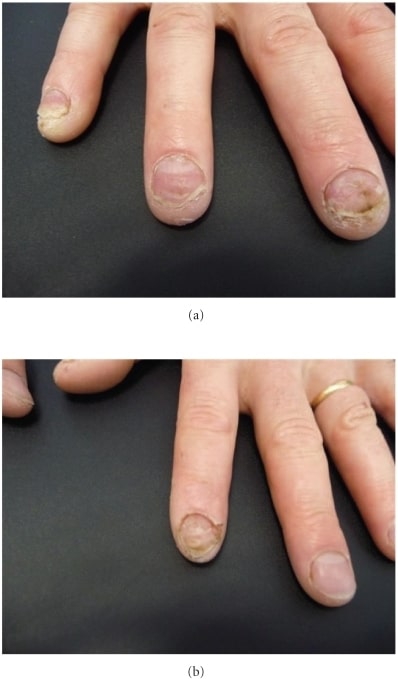
Psoríase ungueal com características típicas de hiperqueratose subungueal, depressões e onicólise das unhas dos dedos 3, 4 e 5 da mão direita
Imagem: “Subungual hyperkeratosis” por Department of Dermatology, Centre Hospitalier de Saint-Brieuc, 10, rue Marcel Proust, 22000 Saint-Brieuc, France. Licença: CC BY 3.0
A psoríase palmoplantar atinge apenas as palmas das mãos e/ou plantas dos pés: os achados característicos desta localização especial incluem placas eritematosas e hiperqueratóticas. Também podem estar presentes fissuras dolorosas.
Imagem: “F0001” por Dermatology Department, Bir Usta Milad Hospital, Tripoli, Libya. Licença: CC BY 2.0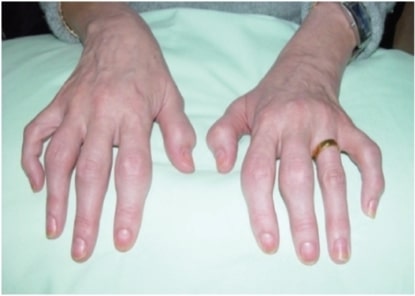
Artrite psoriática que se apresenta sob a forma de poliartrite simétrica atingindo as articulações interfalângicas proximais dos dedos. As alterações psoriáticas ungueais também são evidentes nesta imagem.
Imagem: “fig1” por Rheumatology Department, Southport and Ormskirk Hospital NHS Trust, Liverpool University, PR8 6PN, UK. Licença: CC BY 3.0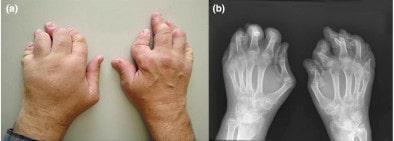
A artrite mutilante é um achado tardio comum da artrite psoriática.
Imagem: “A patient with arthritis mutilans with digital shortening” por Department of Molecular Medicine and Pathology, University of Auckland, Park Road, Auckland 1010, New Zealand. Licença: CC BY 2.0O diagnóstico é estabelecido pela história clínica e achados ao exame objetivo.
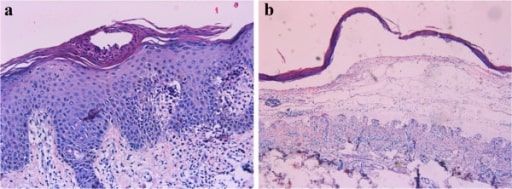
Histopatologia de biópsia por punção a revelar achados característicos de psoríase: (a) microabcessos de Munro, hiperqueratose, hipogranulose, paraqueratose, acantose com alongamento das papilas dérmicas e dilatação de vasos sanguíneos; (b) bolha subepidérmica preenchida com exsudado seroso.
Imagem: “Characteristics of skin histopathology” por Department of Dermatology, Qianfoshan Hospital, Shandong University, Jinan 250014, China. Licença: CC BY 2.0O tratamento é baseado na gravidade, distribuição das lesões, tipo, comorbilidades e resposta.