A paralisia de nervo craniano é uma disfunção congénita ou adquirida de 1 ou mais MAIS Androgen Insensitivity Syndrome nervos cranianos que, por sua vez, levará a alterações neurológicas focais nos movimentos ou a disfunção autonómica no seu território. O trauma da cabeça/pescoço, o efeito de massa, os processos infeciosos e a isquemia/enfarte estão entre as diversas etiologias destas disfunções. O diagnóstico é inicialmente clínico e apoiado por exames auxiliares de diagnóstico. O tratamento inclui medidas sintomáticas e intervenções destinadas a corrigir a causa subjacente.
Last updated: Dec 15, 2025
Contents
A tabela abaixo resume as funções dos 12 NCs.
| CN | Nome | Função | Tipo |
|---|---|---|---|
| I | Olfativo | Olfato (cheiro) | Sensitivo |
| II | Ótico | Visão | Sensitivo |
| III | Oculomotor |
|
Motor Motor Neurons which send impulses peripherally to activate muscles or secretory cells. Nervous System: Histology |
| IV | Troclear | Movimento dos olhos (músculo oblíquo superior) | Motor Motor Neurons which send impulses peripherally to activate muscles or secretory cells. Nervous System: Histology |
| V | Trigémeo |
|
Ambos |
| VI | Abducente | Movimento dos olhos (músculo reto lateral) | Motor Motor Neurons which send impulses peripherally to activate muscles or secretory cells. Nervous System: Histology |
| VII | Facial |
|
Ambos |
| VIII | Vestibulococlear |
|
Sensitivoo |
| IX | Glossofaríngeo |
|
Ambos |
| X | Vago |
|
Ambos |
| XI | Acessório |
|
Motor Motor Neurons which send impulses peripherally to activate muscles or secretory cells. Nervous System: Histology |
| XII | Hipoglosso | Movimentos da língua | Motor Motor Neurons which send impulses peripherally to activate muscles or secretory cells. Nervous System: Histology |
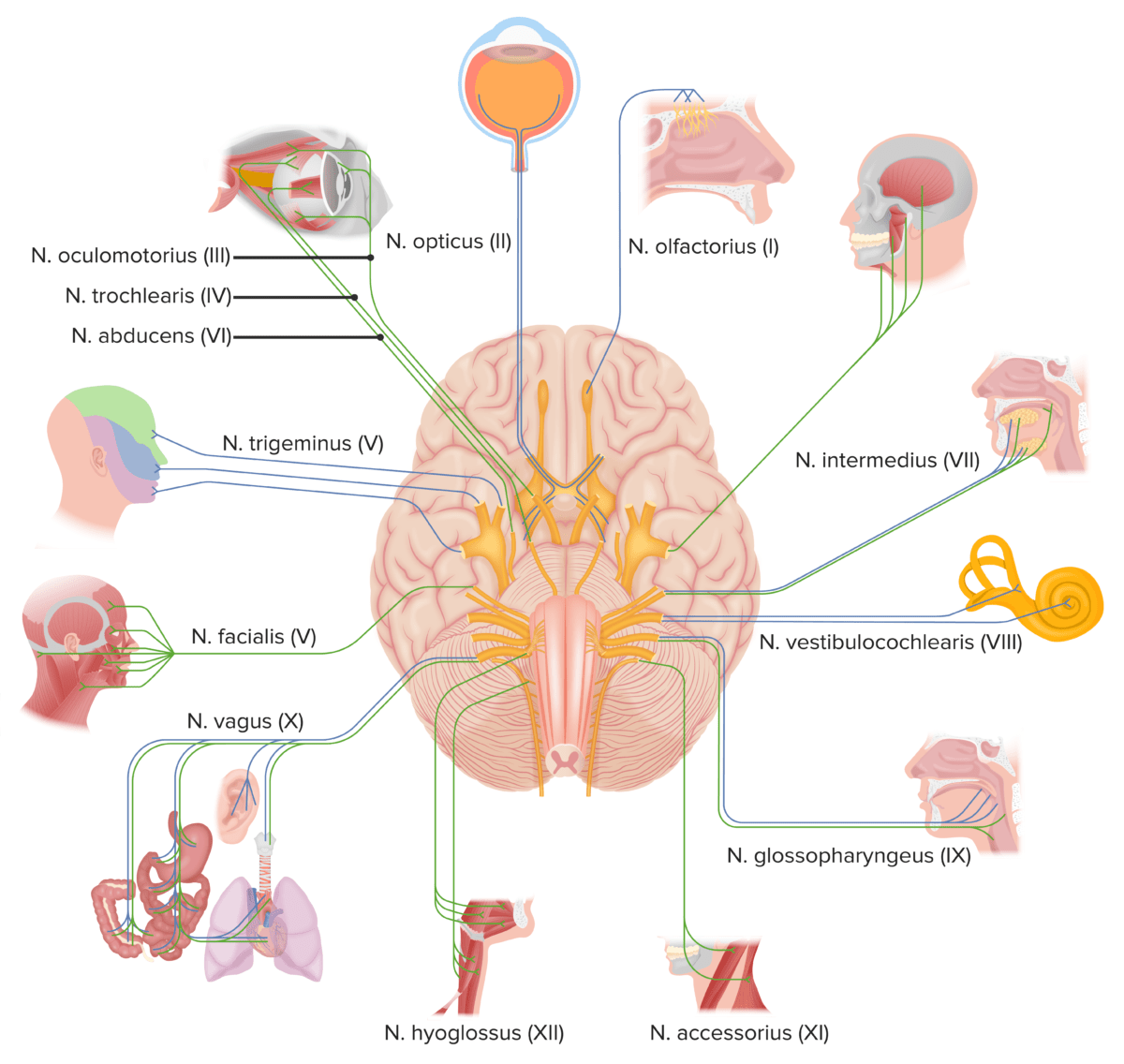
Nervos cranianos
Imagem por Lecturio.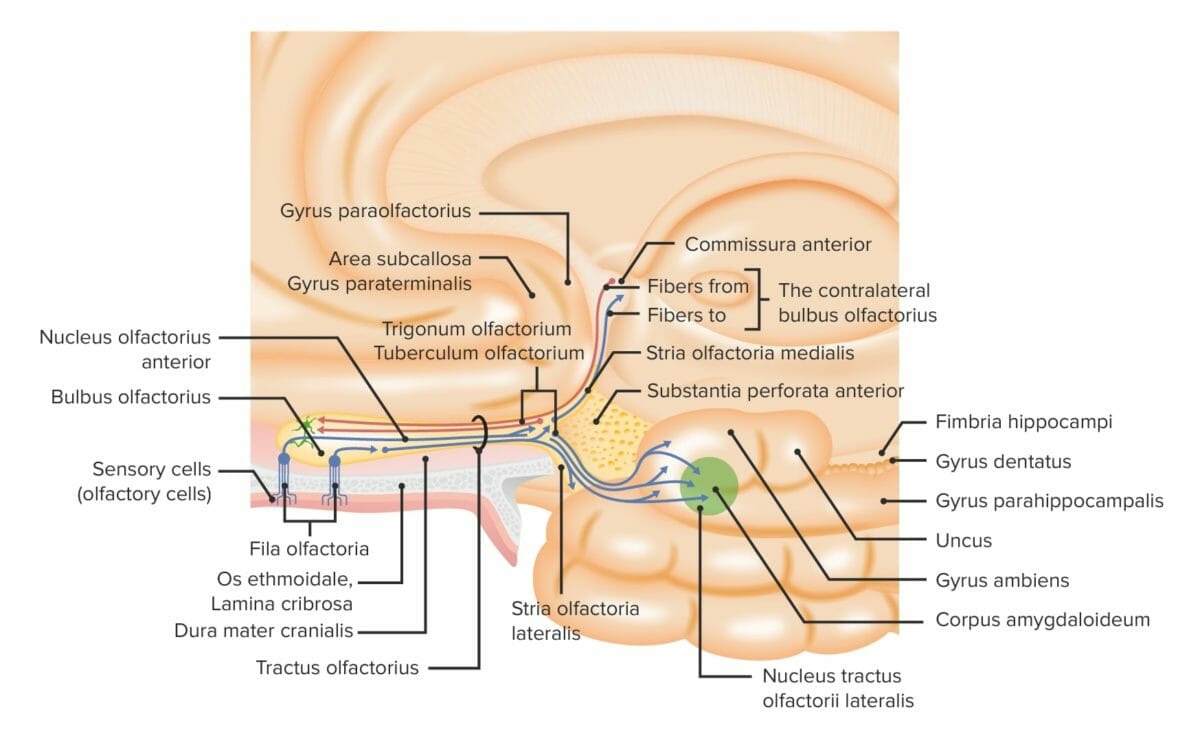
Visão geral dos componentes periféricos e centrais do sistema olfativo
Imagem por Lecturio.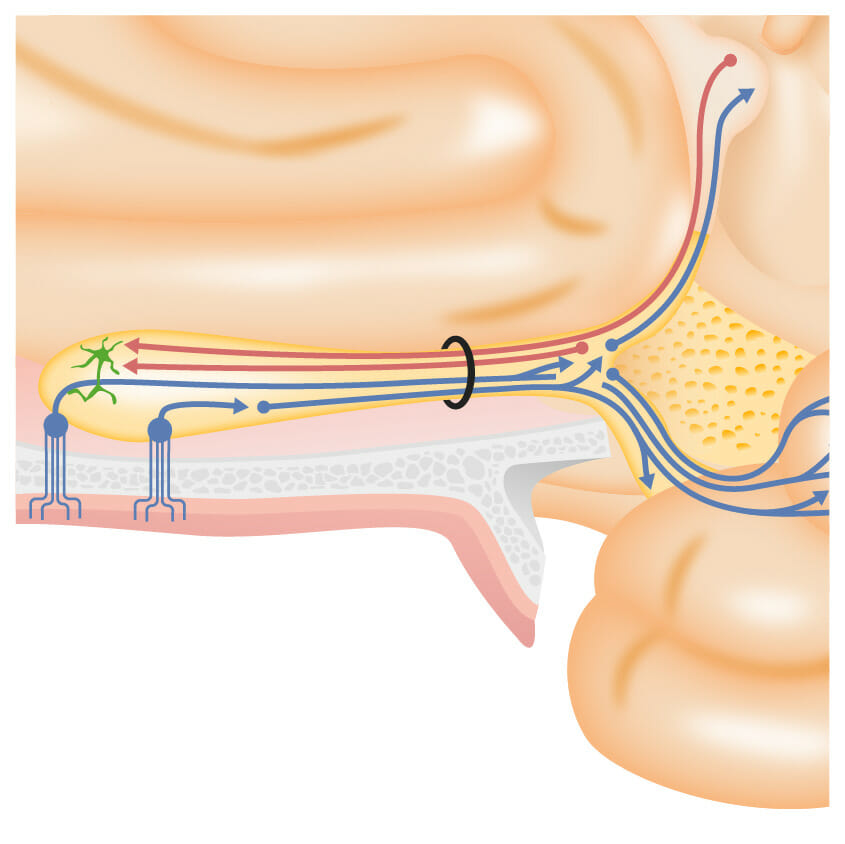
Um olhar mais atento às células sensitivas olfativas na mucosa olfativa, a passar pela placa cribriforme e a realizar sinapse com o trato olfativo nos bulbos olfatórios
Imagem por Lecturio.
Exame do nervo craniano I: apresenta-se ao sujeito um estímulo olfativo familiar
Imagem por Lecturio.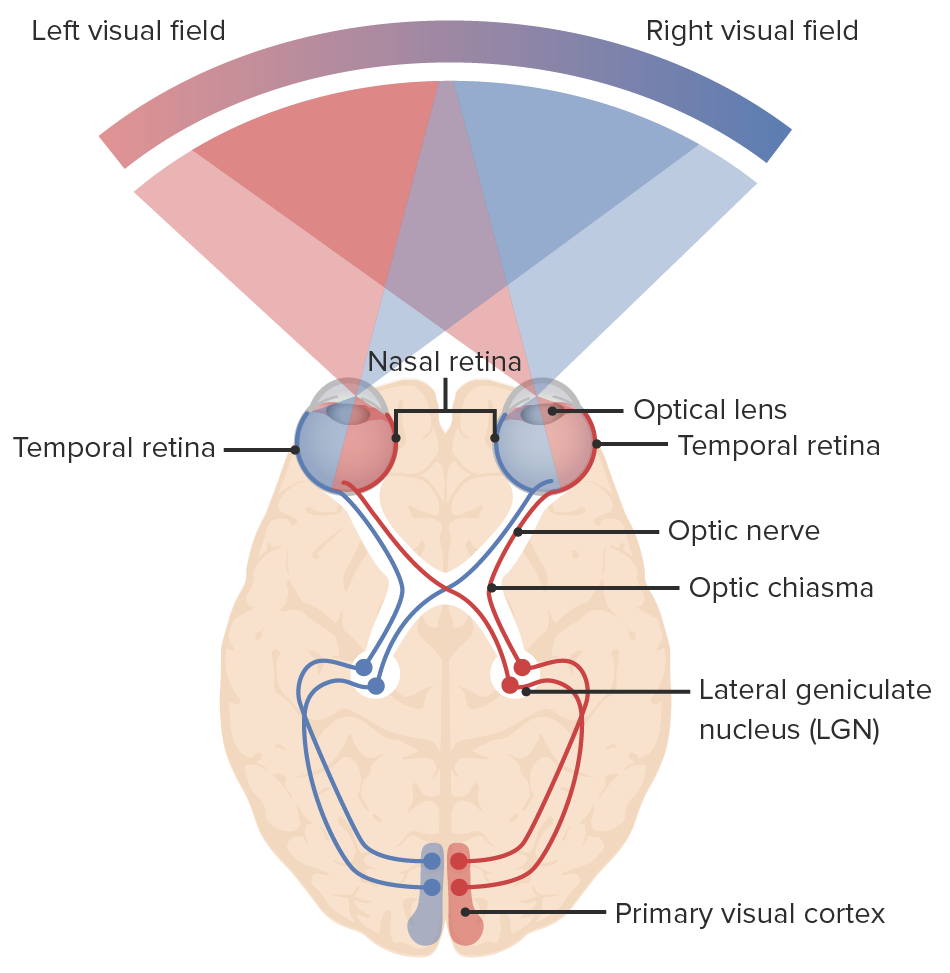
Diagrama da via visual e dos campos visuais: A luz entra no olho, enviando sinais para a retina, através do nervo ótico. As fibras nasais de cada olho decussam no quiasma ótico, continuando até o trato ótico com as fibras temporais. As fibras nasais direitas unem-se às fibras temporais esquerdas (linhas azuis) e as fibras nasais esquerdas unem-se às fibras temporais direitas (linhas vermelhas). A sinapse neuronal ocorre no núcleo geniculado lateral. As radiações óticas ligam o núcleo geniculado lateral ao córtex visual primário do lobo occipital, onde a informação visual é processada.
Imagem por Lecturio.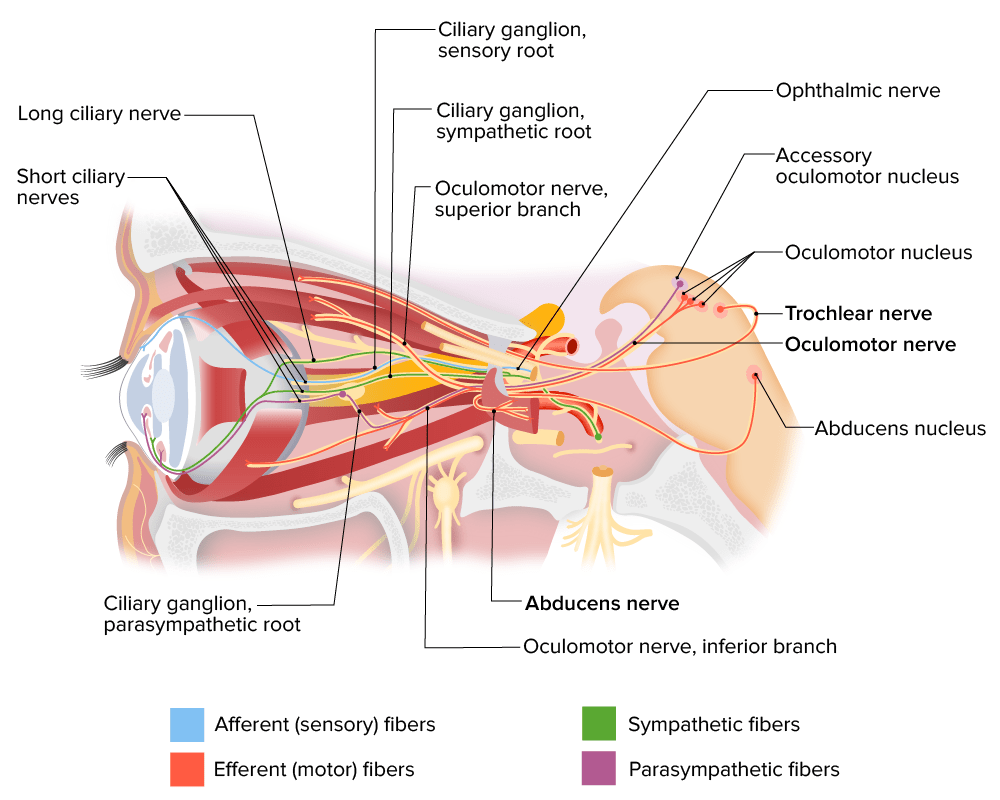
Inervação dos músculos oculares pelos nervos cranianos III, IV e VI
Imagem por Lecturio.
Pupila fixa e dilatada com um olhar em posição lateral e inferior (para fora e para baixo)
Imagem: “Oculomotor nerve palsy” por Hakim W, Sherman R, Rezk T, Pannu K. Licença: CC BY 3.0Urgente:
Não urgente:
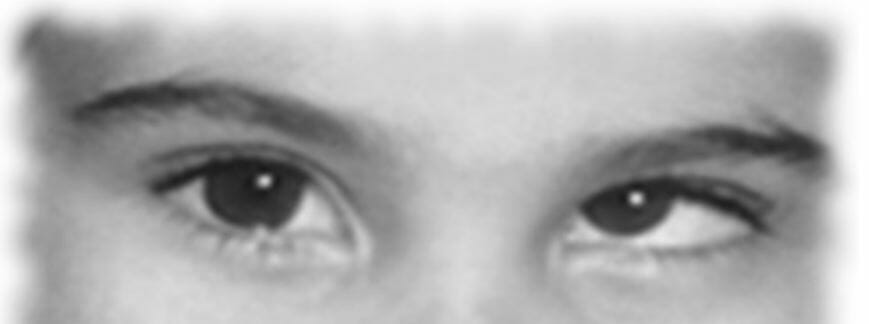
Paralisia do nervo troclear esquerdo:
Solicitou-se ao sujeito que olhasse para a direita depois de olhar para a esquerda. O olho esquerdo mostra extorsão.
| Local do dano | Achados clínicos | Outros achados | Causas comuns |
|---|---|---|---|
| Córtex sensitivo |
|
|
|
| Cápsula interna | Perda sensitiva hemifacial | Hemiparésia do braço |
|
| Corona radiata | Parésia central do 7º nervo craniano | ||
| Tálamo VPM |
|
|
|
| Mesencéfalo |
|
Oftalmoparésia |
|
| Local do dano | Achados clínicos | Outros achados | Causas comuns |
|---|---|---|---|
| Ponte |
|
|
|
| Medula |
|
|
|
| Local do dano | Achados clínicos | Outros achados | Causas comuns |
|---|---|---|---|
| Ângulo pontocerebelar | Dormência facial |
|
|
| Gânglio Gasseriano | Dormência e fraqueza facial |
|
|
| Base do crânio | Dormência e fraqueza facial |
|
Meningite (bacteriana, tuberculosa, neoplásica, sarcoide) |
| Local do dano | Achados clínicos | Outros achados | Causas comuns |
|---|---|---|---|
| V1: seio cavernoso |
|
|
|
| V1: fístula carótido-cavernosa | Dormência facial |
|
Trauma |
| V2: região maxilar |
|
|
|
| V3: região mandibular |
|
|
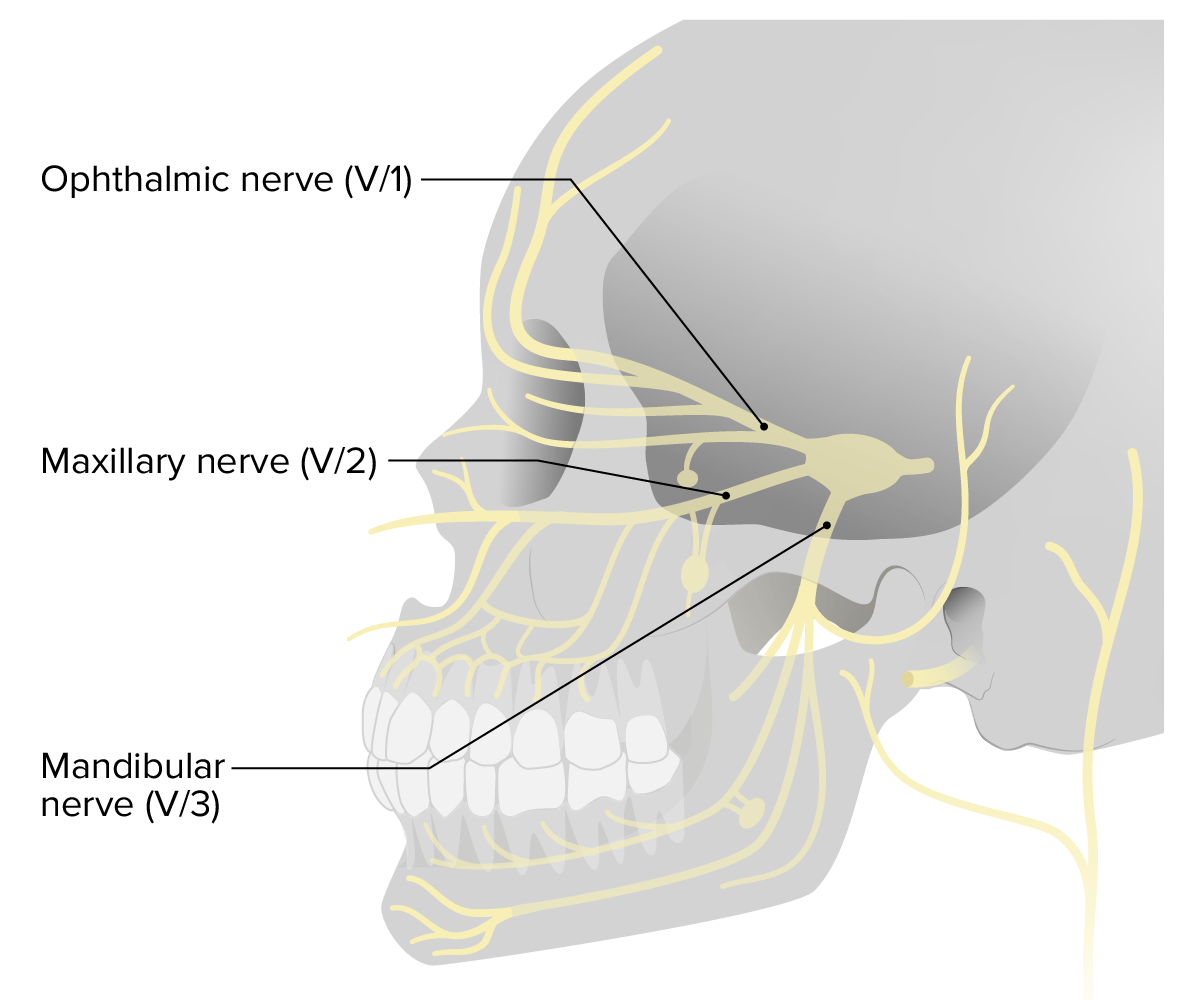
Distribuição do nervo craniano V (trigémeo), com os seus ramos identificados
Imagem por Lecturio.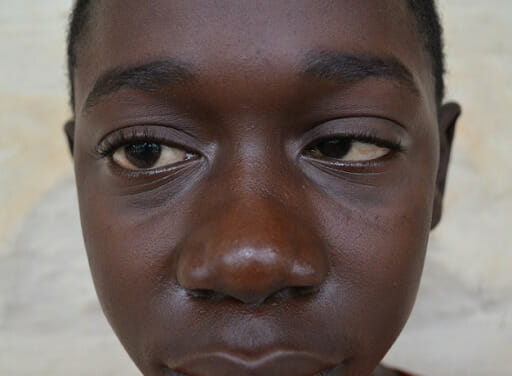
Uma criança com síndrome nefrótica que demonstra o típico edema (puffing) facial e paralisia do VI nervo craniano: O doente é incapaz de abduzir o olho direito.
Imagem: “F0001” por Shalinee Bhoobun et al. Licença: CC BY 2.0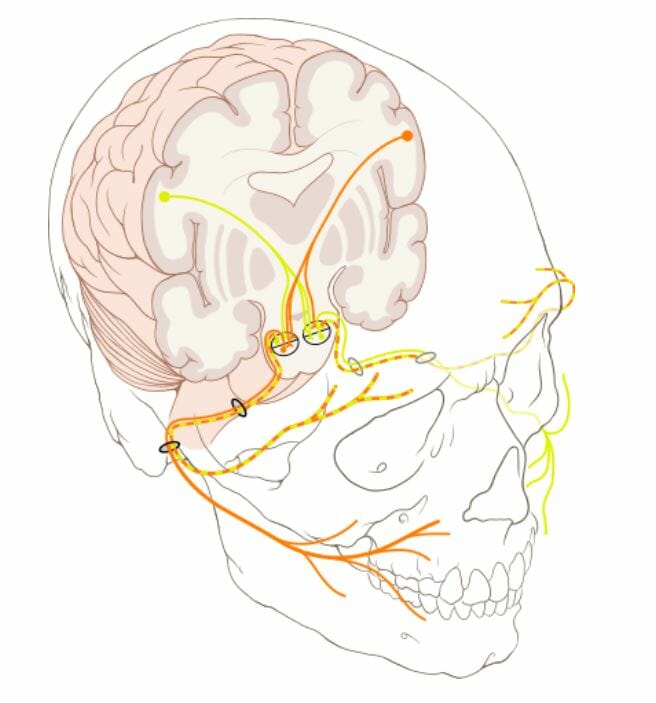
Os núcleos do nervo facial estão no tronco cerebral.
Laranja: nervos com origem no hemisfério cerebral esquerdo
Amarelo: nervos com origem no hemisfério cerebral direito
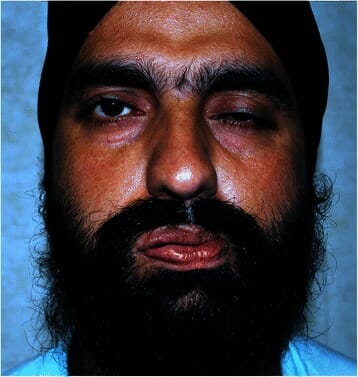
Indivíduo com paralisia de Bell (lesão motora inferior):
Denota-se a boca caída e a incapacidade de fechar o olho esquerdo.
| Grau | Definição |
|---|---|
| I | Função simétrica, normal |
| II |
|
| III |
|
| IV |
|
| V |
|
| VI |
|
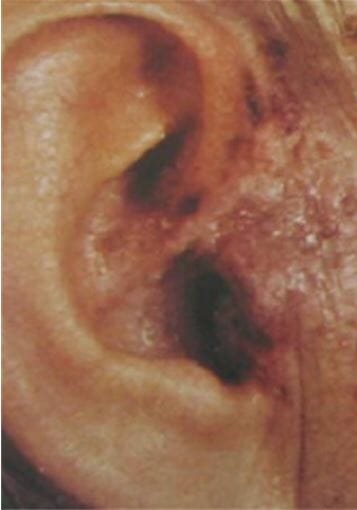
Vesículas na orelha encontradas na síndrome de Ramsay-Hunt
Imagem: “Erythème et vésicules cutanées de la zone de Ramsay Hunt droite” por Mahfoudhi M, Lahiani R. Licença: CC BY 2.0Fisiologia geral:
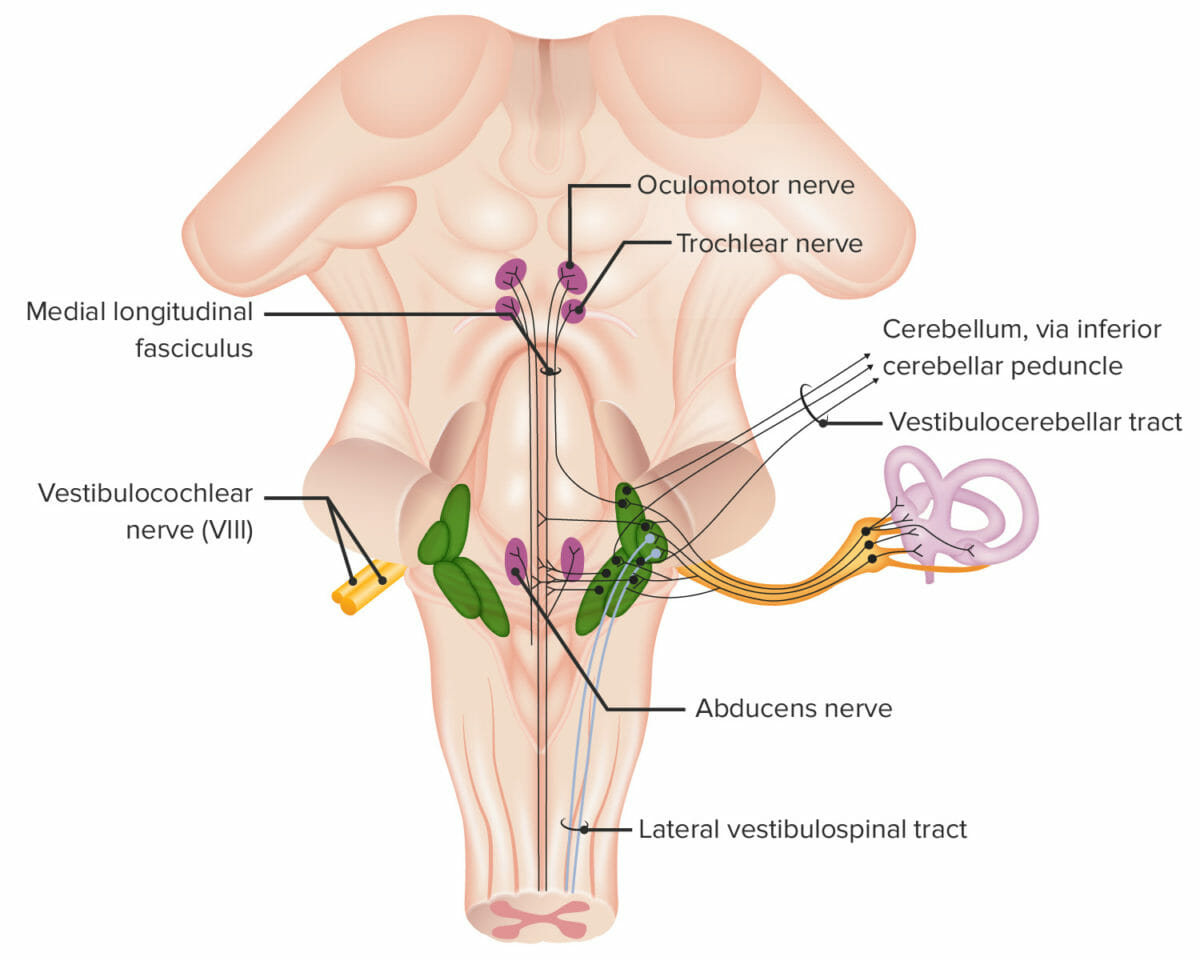
Estruturas associadas ao nervo craniano VIII (vestibulococlear)
Imagem por Lecturio.Nervo coclear:
O nervo coclear transmite estímulos sonoros do ouvido interno (cóclea preenchida por líquido) para o núcleo coclear (tronco cerebral) e depois para o córtex auditivo primário (lobo temporal).
Nervo vestibular:
Lesões do nervo vestibulococlear:
As lesões do nervo coclear geralmente ocorrem no:
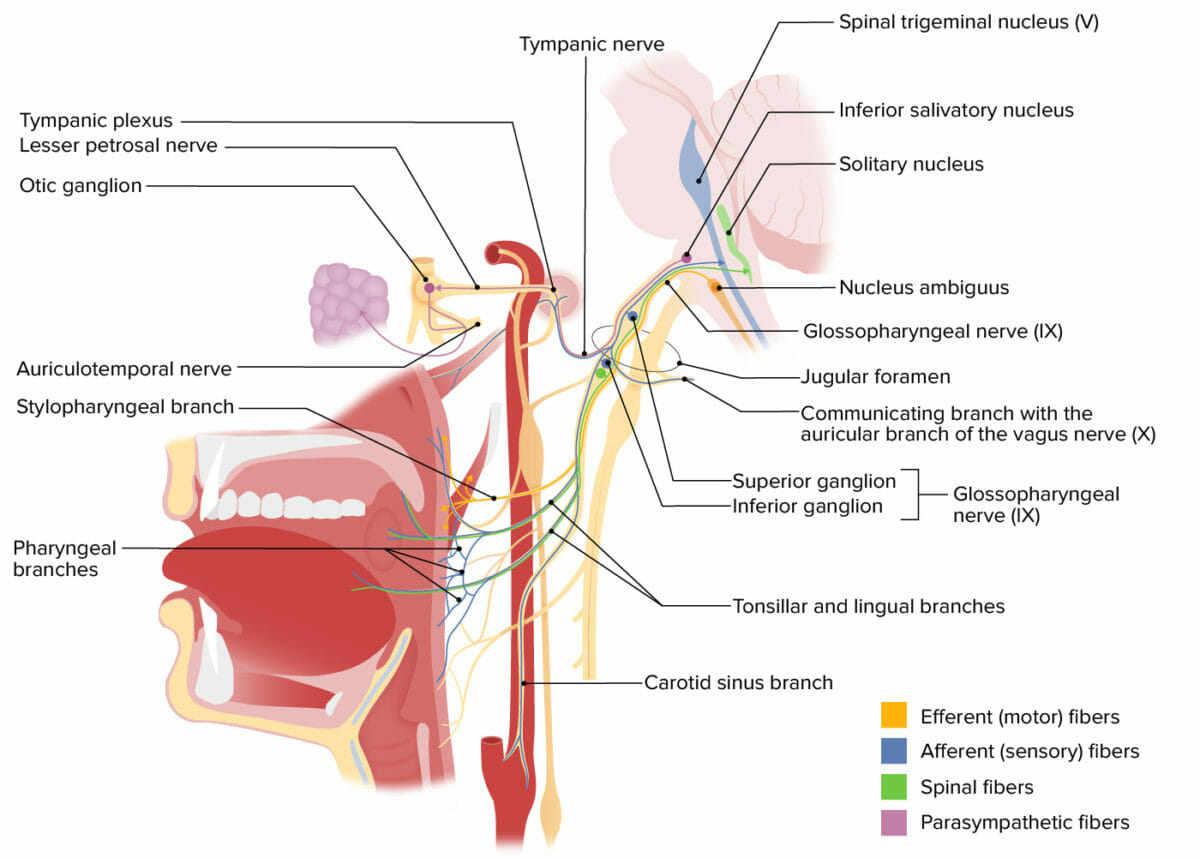
Estruturas inervadas pelo nervo craniano IX (glossofaríngeo)
Imagem por Lecturio.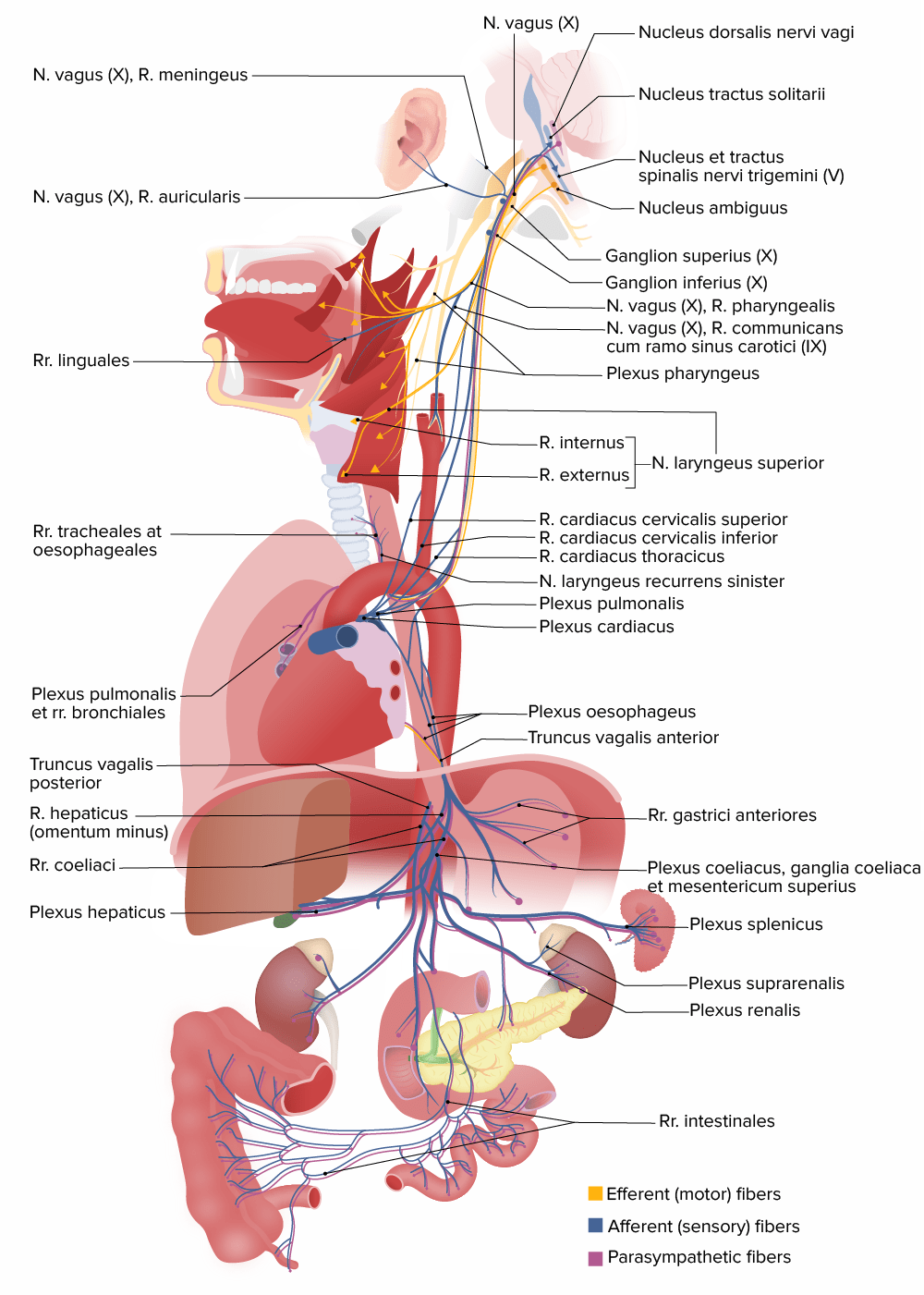
Estruturas inervadas pelo nervo craniano X (vago)
N. = nervo
R. = ramo
Rr., pela sigla em inglês = ramos
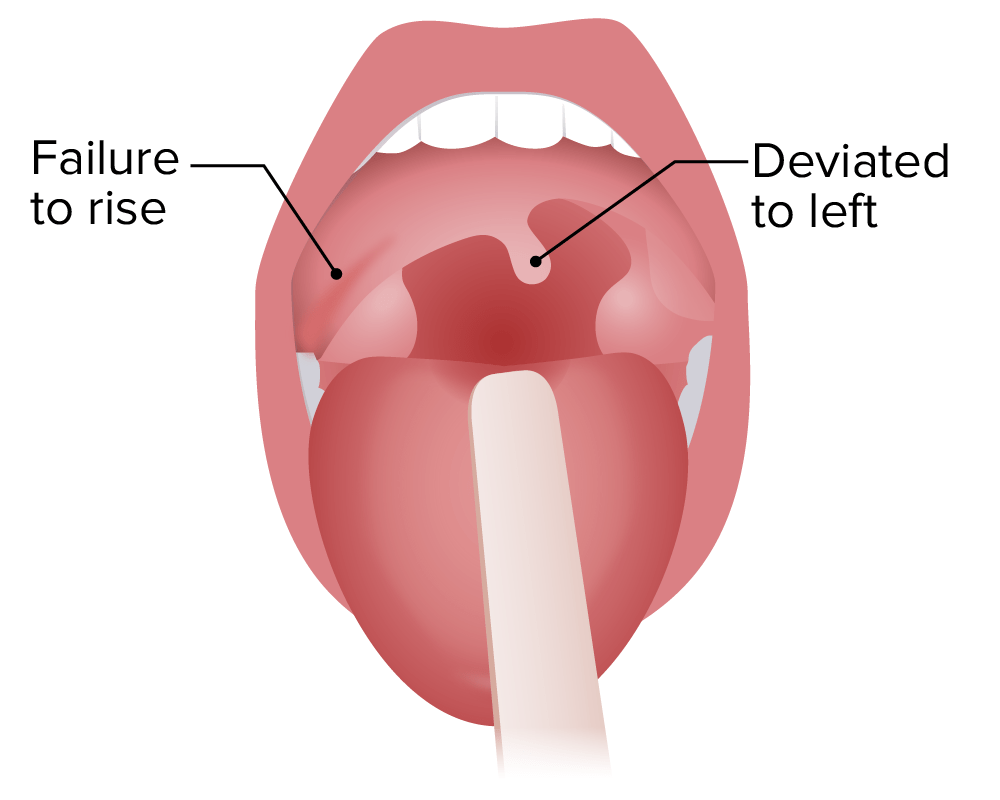
Parésia vagal direita: queda do arco do palato mole do lado direito, desvio da úvula para a esquerda
Imagem por Lecturio.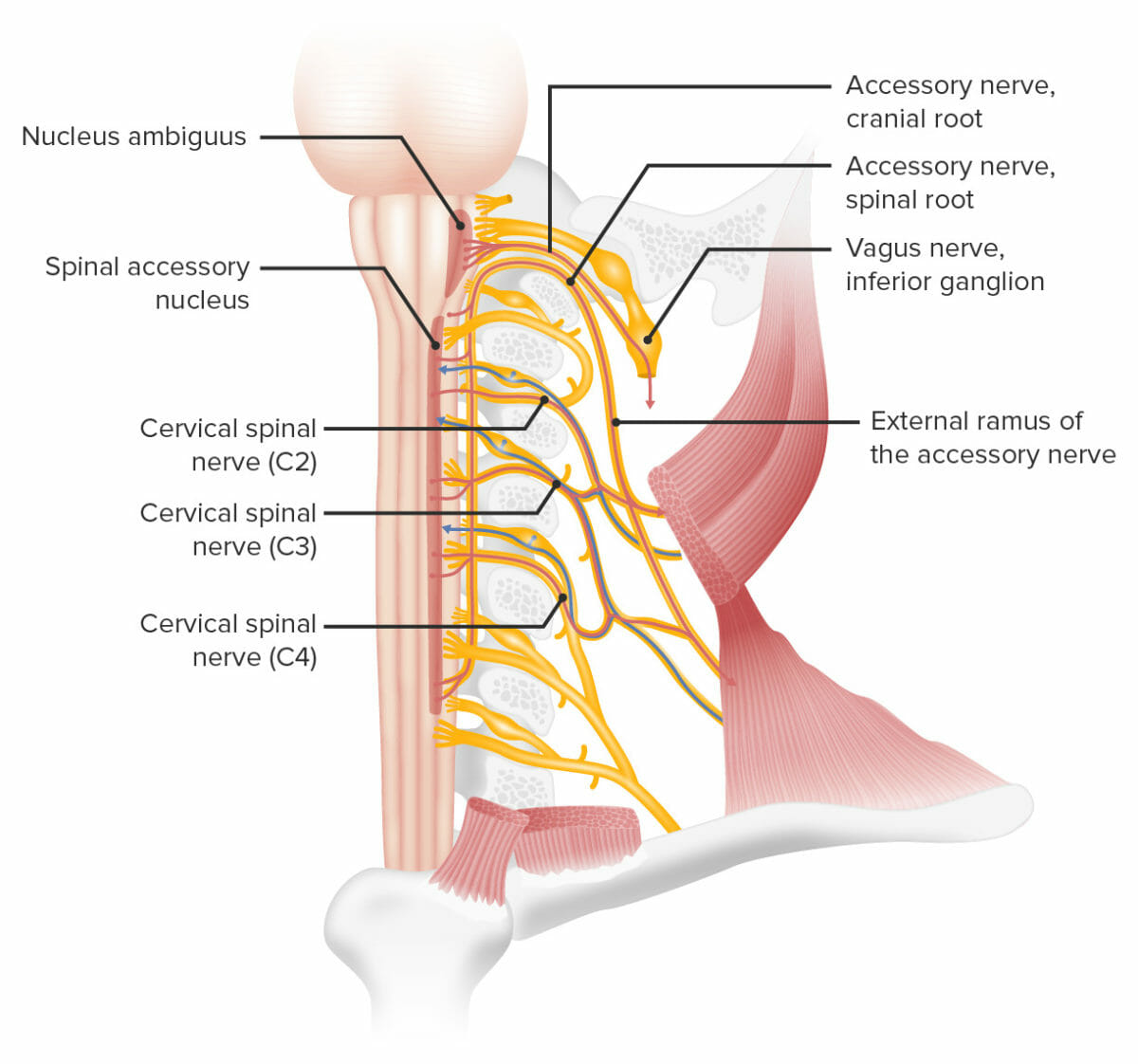
Inervação dos músculos esternocleidomastoideu e trapézio pelo NC XI (nervo acessório espinhal)
Imagem por Lecturio.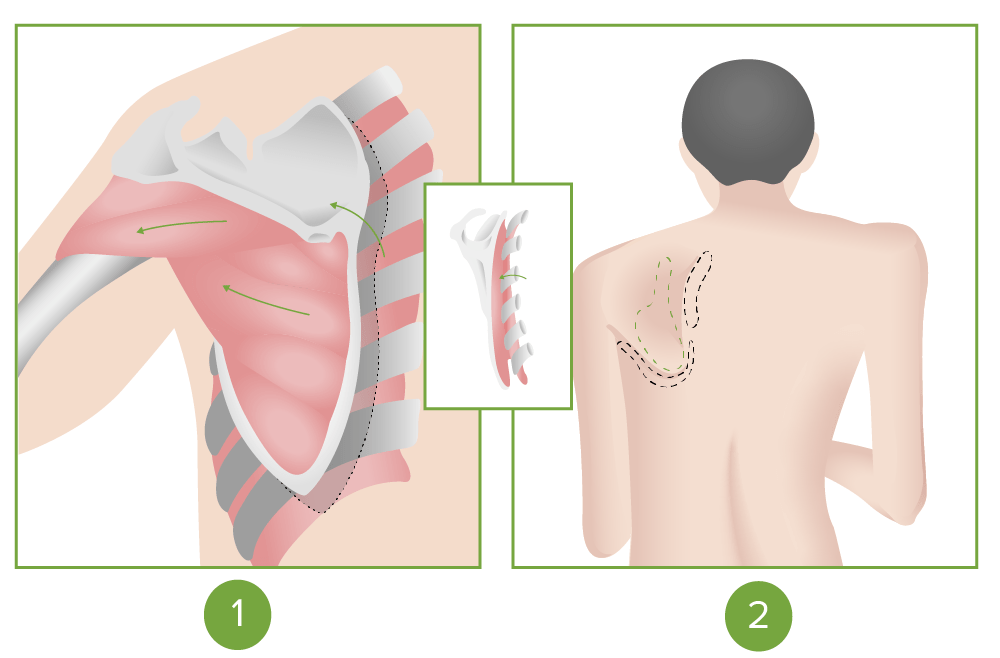
Sinal do movimento súbito da escápula positivo encontrado na paralisia do nervo craniano XI (acessório)
Imagem por Lecturio.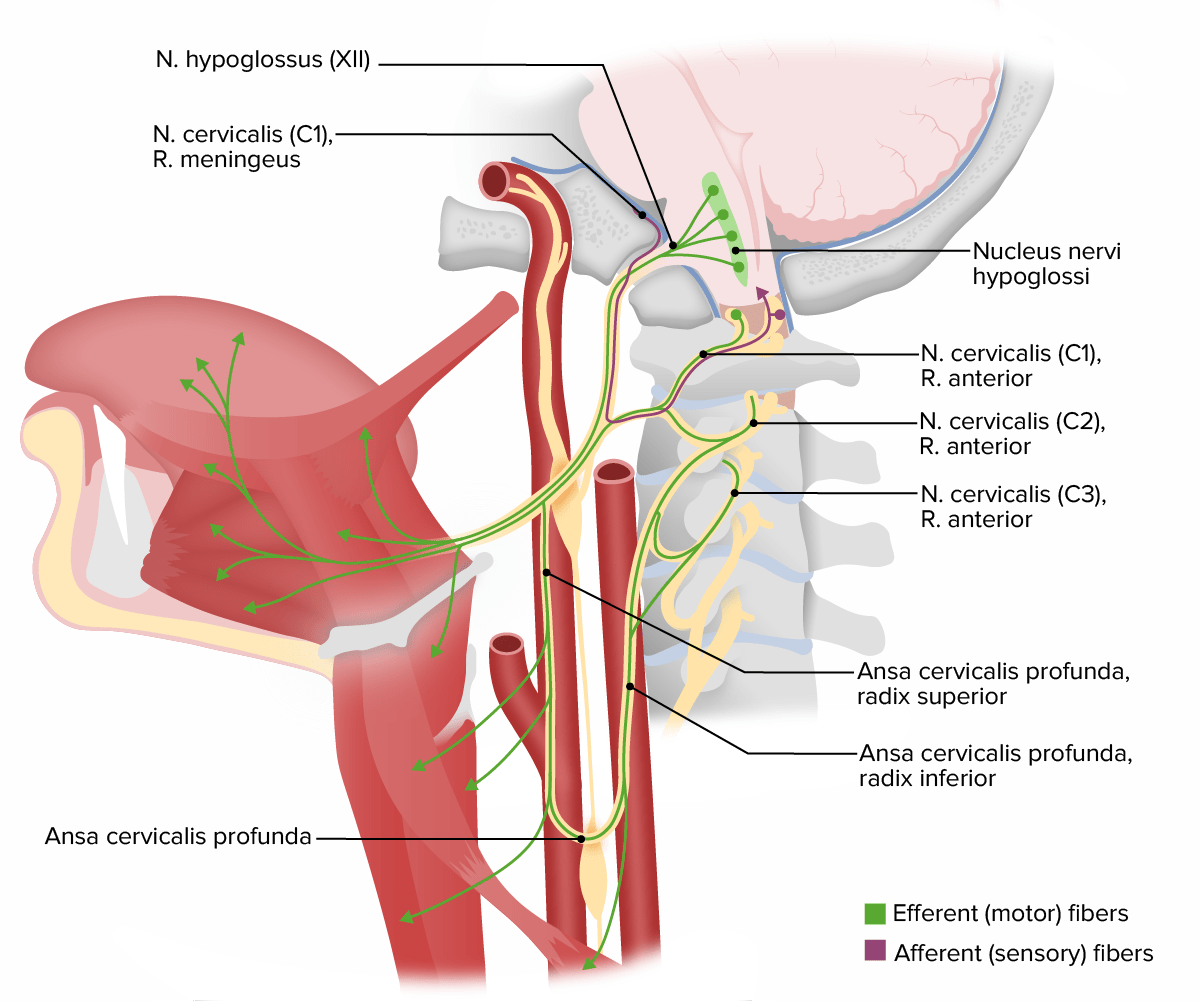
Estruturas inervadas pelo nervo craniano XII (hipoglosso)
N. = nervo
R. = ramo
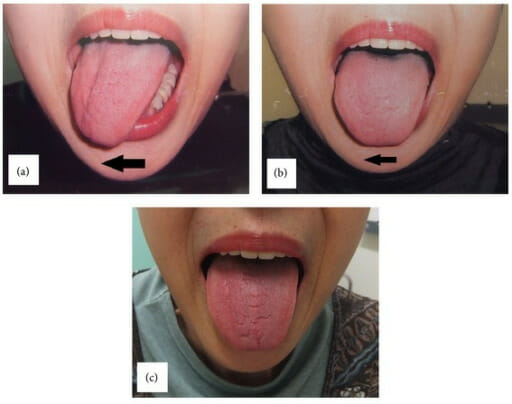
Parésia unilateral do nervo hipoglosso após utilização de máscara laríngea:
(a): No 1º dia de pós-operatório, a língua desvia para o lado direito na protusão, demonstrando parésia do nervo hipoglosso direito.
(b): O desvio melhora ligeiramente após 3 meses.
(c): O desvio desaparece 5 months após, com recuperação completa da função do nervo hipoglosso.