La parálisis de nervios craneales es una disfunción congénita o adquirida de uno o más nervios craneales que, a su vez, dará lugar a anomalías neurológicas focales en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum el movimiento o disfunción autonómica de su territorio. El trauma de cabeza/cuello, el efecto de masa, los LOS Neisseria procesos infecciosos y la isquemia/infarto se encuentran entre las muchas etiologías de estas disfunciones. El diagnóstico es inicialmente clínico y se apoya en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum ayudas diagnósticas. El tratamiento incluye tanto medidas sintomáticas como intervenciones dirigidas a corregir la causa subyacente.
Last updated: Dec 15, 2025
Contents
La siguiente tabla resume las funciones de los LOS Neisseria 12 nervios craneales.
| Nervio craneal | Nombre | Función | Tipo |
|---|---|---|---|
| I | Olfatorio | Olfato | Sensorial |
| II | Óptico | Visión | Sensorial |
| III | Oculomotor |
|
Motor Motor Neurons which send impulses peripherally to activate muscles or secretory cells. Nervous System: Histology |
| IV | Troclear | Movimiento ocular (músculo oblicuo superior) | Motor Motor Neurons which send impulses peripherally to activate muscles or secretory cells. Nervous System: Histology |
| V | Trigémino |
|
Motor Motor Neurons which send impulses peripherally to activate muscles or secretory cells. Nervous System: Histology/Sensorial |
| VI | Abducens | Movimiento ocular (músculo recto lateral) | Motor Motor Neurons which send impulses peripherally to activate muscles or secretory cells. Nervous System: Histology |
| VII | Facial |
|
Motor Motor Neurons which send impulses peripherally to activate muscles or secretory cells. Nervous System: Histology/Sensorial |
| VIII | Vestibulococlear |
|
Sensorial |
| IX | Glosofaríngeo | Motor Motor Neurons which send impulses peripherally to activate muscles or secretory cells. Nervous System: Histology/Sensorial | |
| X | Vago |
|
Motor Motor Neurons which send impulses peripherally to activate muscles or secretory cells. Nervous System: Histology/Sensorial |
| XI | Accesorio |
|
Motor Motor Neurons which send impulses peripherally to activate muscles or secretory cells. Nervous System: Histology |
| XII | Hipogloso | Movimientos de la lengua | Motor Motor Neurons which send impulses peripherally to activate muscles or secretory cells. Nervous System: Histology |
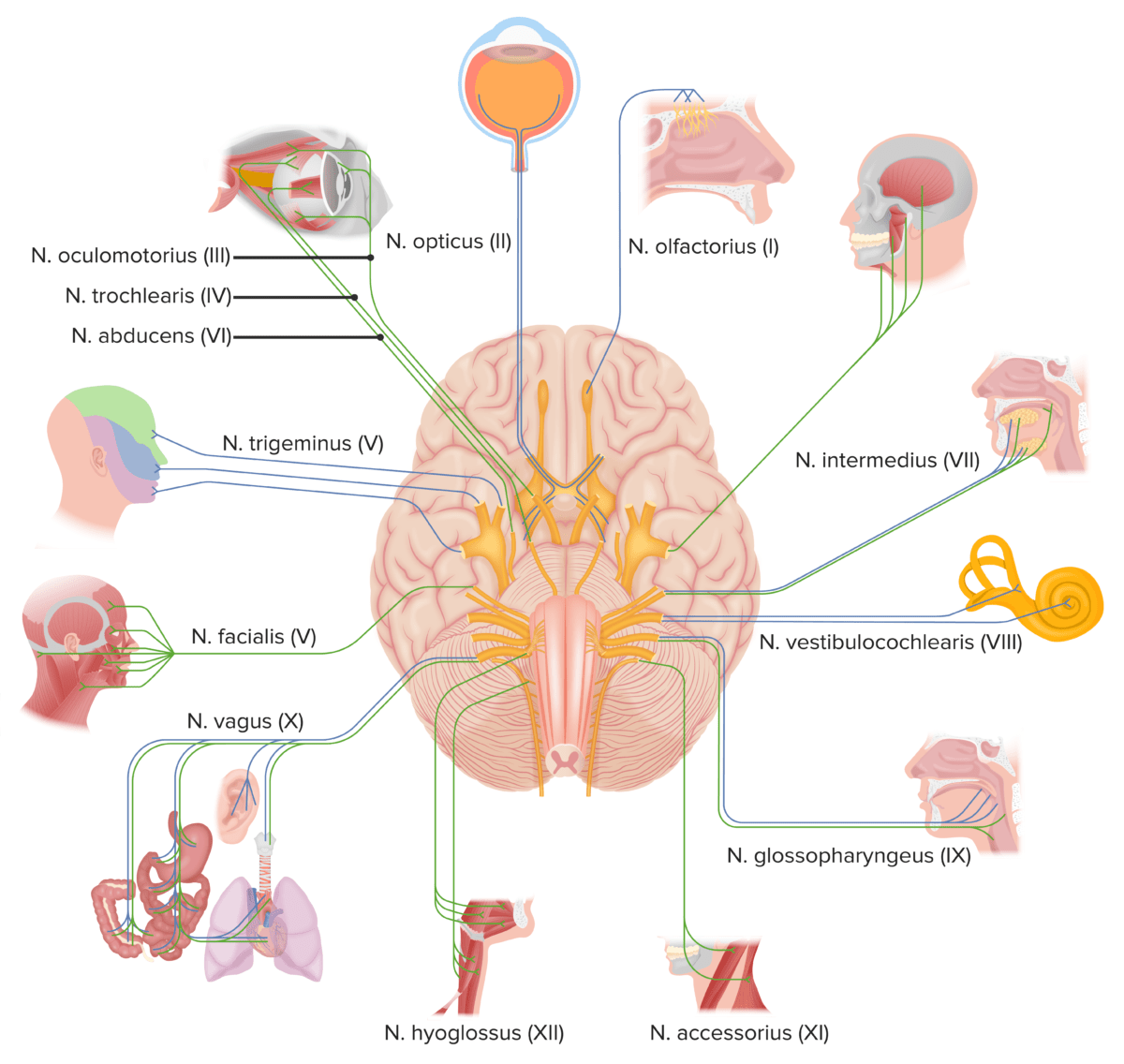
Nervios craneales
Imagen por Lecturio.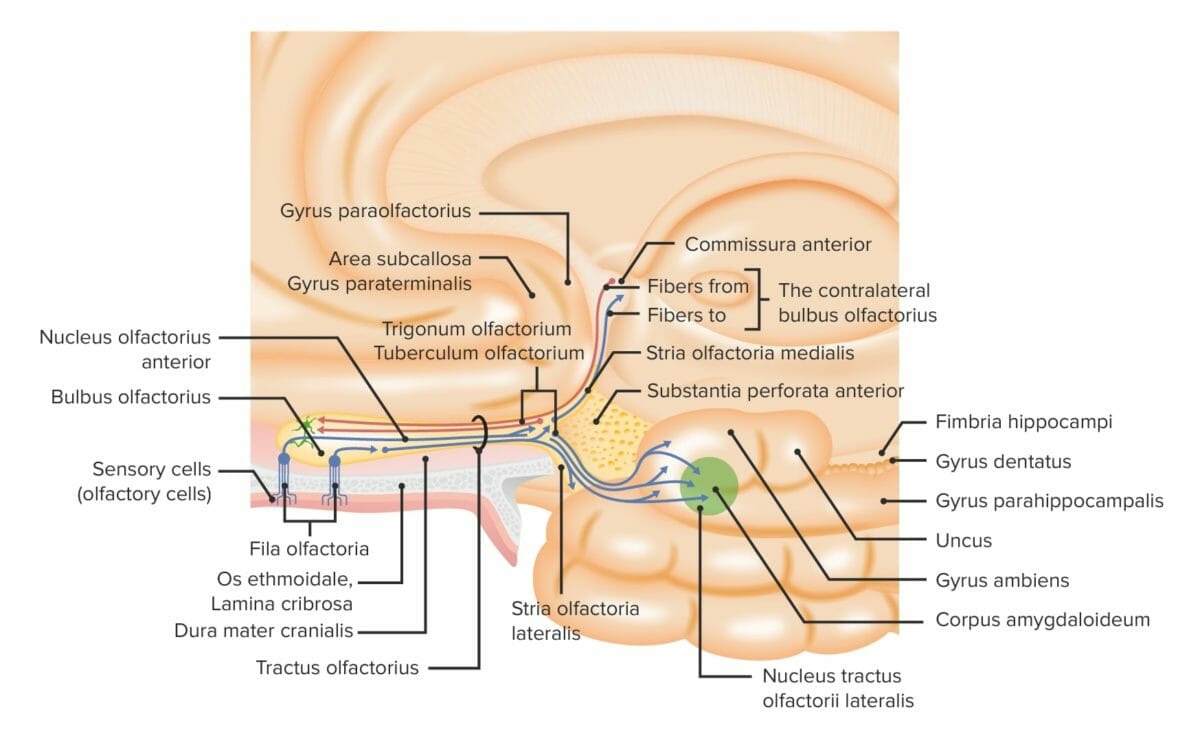
Resumen de los componentes periféricos y centrales del sistema olfatorio
Imagen por Lecturio.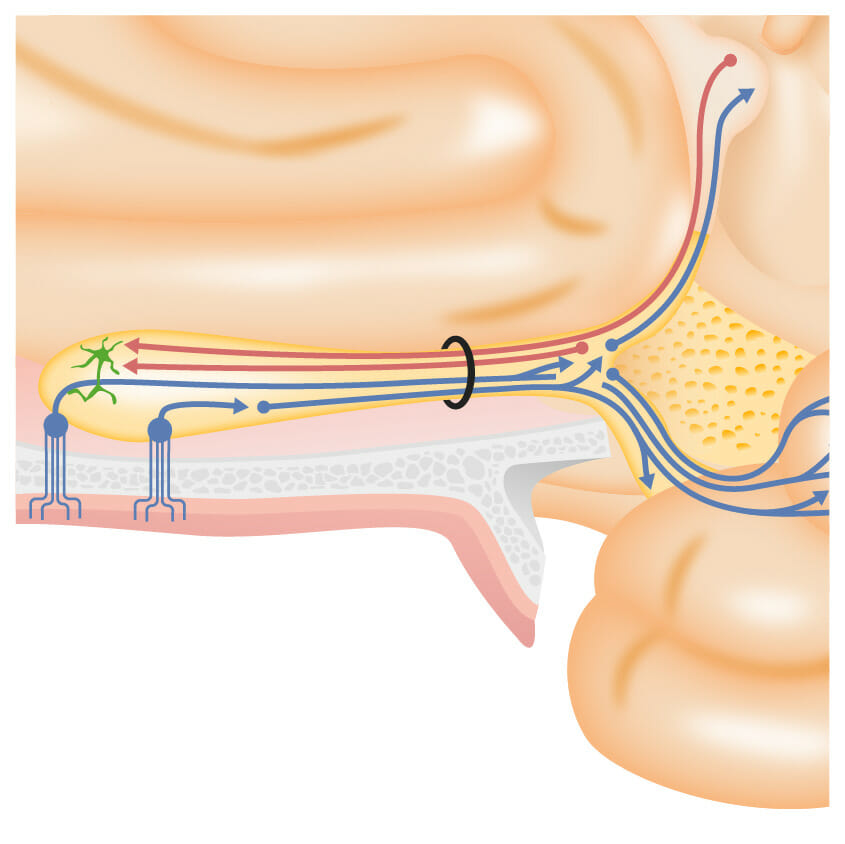
Una mirada más cercana a las células sensoriales olfatorias en la mucosa olfatoria, pasando a través de la lámina cribosa y haciendo sinapsis con el tracto olfatorio en los bulbos olfatorios
Imagen por Lecturio.
Examen del nervio craneal I: estimular al sujeto con un estímulo olfativo familiar
Imagen por Lecturio.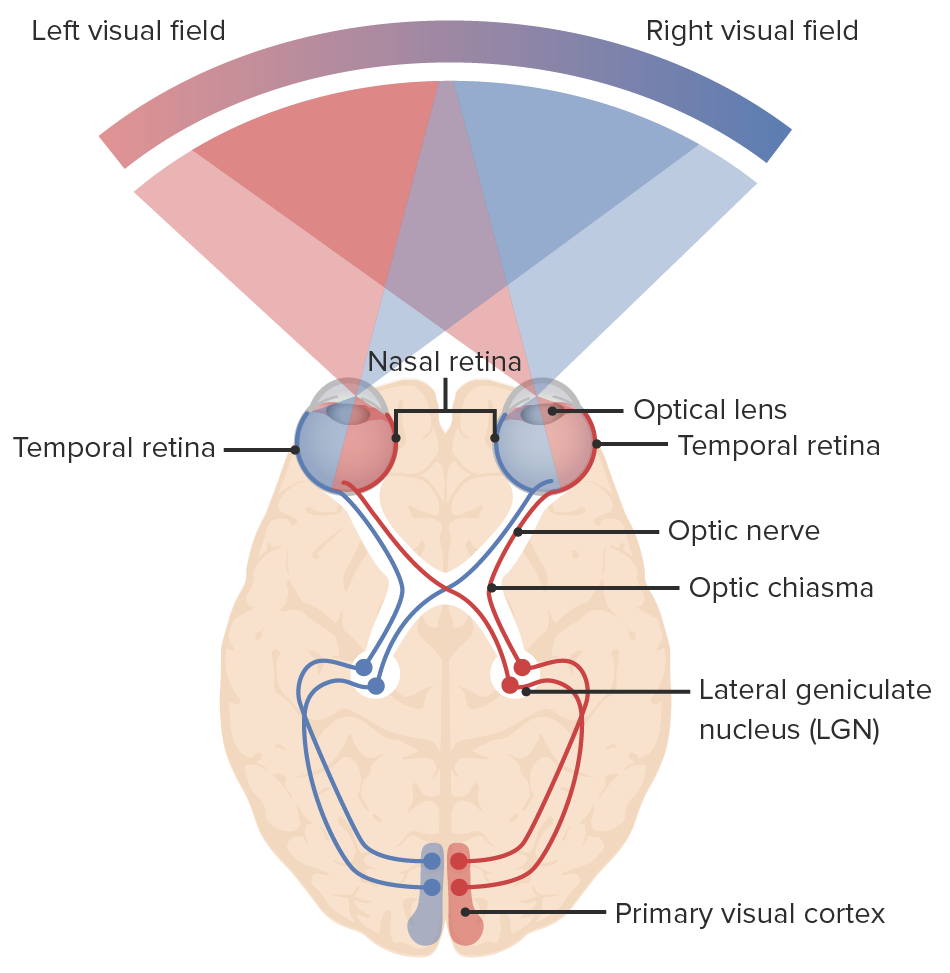
Diagrama de la vía visual y los campos visuales: la luz entra en el ojo y envía señales a la retina y a través del nervio óptico. Las fibras nasales de cada ojo se decusan en el quiasma óptico y continúan hasta el tracto óptico con las fibras temporales. Las fibras nasales derechas se unen a las fibras temporales izquierdas (líneas azules) y las fibras nasales izquierdas se unen a las fibras temporales derechas (líneas rojas). Las neuronas hacen sinapsis en el núcleo geniculado lateral. Las radiaciones ópticas conectan el núcleo geniculado lateral a la corteza visual primaria del lóbulo occipital donde se procesa la información visual.
Imagen por Lecturio.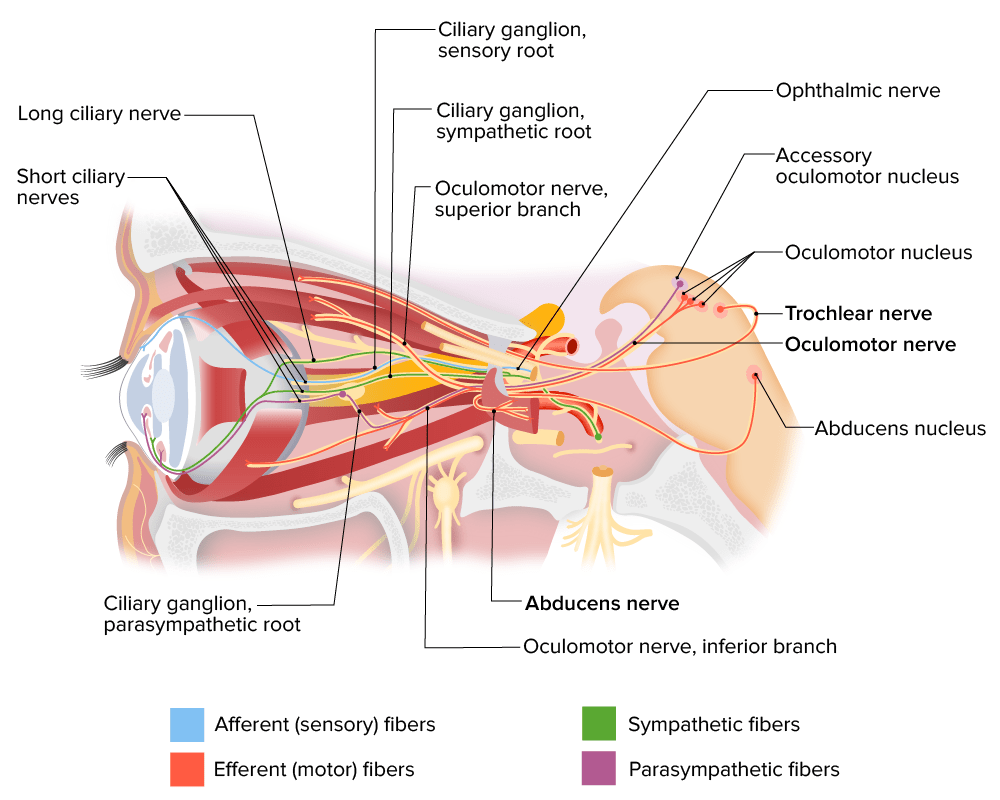
Inervación de los músculos oculares por los nervios craneales III, IV y VI
Imagen por Lecturio.
Pupila fija y midriática en posición de mirada lateral y hacia abajo (down-and-out)
Imagen: “Oculomotor nerve palsy” por Hakim W, Sherman R, Rezk T, Pannu K. Licencia: CC BY 3.0De urgencia:
No urgente:
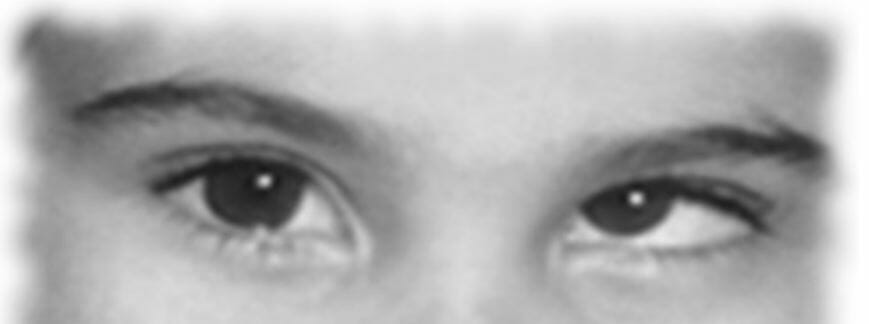
Parálisis del nervio troclear izquierdo:
Se le pidió al sujeto que mirara a la derecha después de mirar a la izquierda. El ojo izquierdo muestra extorsión.
| Sitio de la lesión | Hallazgos clínicos | Otros hallazgos: | Causas comunes |
|---|---|---|---|
| Corteza sensorial |
|
|
|
| Cápsula interna | Pérdida sensorial hemifacial | Hemiparesia del brazo |
|
| Corona radiada | Paresia central del 7mo nervio craneal | ||
| Núcleo posteromedial ventral del tálamo |
|
|
|
| Mesencéfalo |
|
Oftalmoparesia |
|
| Sitio de la lesión | Hallazgos clínicos | Otros hallazgos: | Causas comunes |
|---|---|---|---|
| Puente |
|
|
|
| Médula |
|
|
|
| Sitio de la lesión | Hallazgos clínicos | Otros hallazgos: | Causas comunes |
|---|---|---|---|
| Ángulo pontocerebeloso | Entumecimiento facial |
|
|
| Ganglio de Gasser | Entumecimiento facial y debilidad |
|
|
| Base del cráneo | Entumecimiento facial y debilidad |
|
Meningitis Meningitis Meningitis is inflammation of the meninges, the protective membranes of the brain, and spinal cord. The causes of meningitis are varied, with the most common being bacterial or viral infection. The classic presentation of meningitis is a triad of fever, altered mental status, and nuchal rigidity. Meningitis (bacteriana, TB TB Tuberculosis (TB) is an infectious disease caused by Mycobacterium tuberculosis complex bacteria. The bacteria usually attack the lungs but can also damage other parts of the body. Approximately 30% of people around the world are infected with this pathogen, with the majority harboring a latent infection. Tuberculosis spreads through the air when a person with active pulmonary infection coughs or sneezes. Tuberculosis, cáncer, sarcoidosis Sarcoidosis Sarcoidosis is a multisystem inflammatory disease that causes noncaseating granulomas. The exact etiology is unknown. Sarcoidosis usually affects the lungs and thoracic lymph nodes, but it can also affect almost every system in the body, including the skin, heart, and eyes, most commonly. Sarcoidosis) |
| Sitio de la lesión | Hallazgos clínicos | Otros hallazgos: | Causas comunes |
|---|---|---|---|
| V1: seno cavernoso |
|
|
|
| V1: fístula carótido-cavernosa | Entumecimiento facial |
|
Trauma |
| V2: región maxilar |
|
|
|
| V3: región mandibular |
|
|
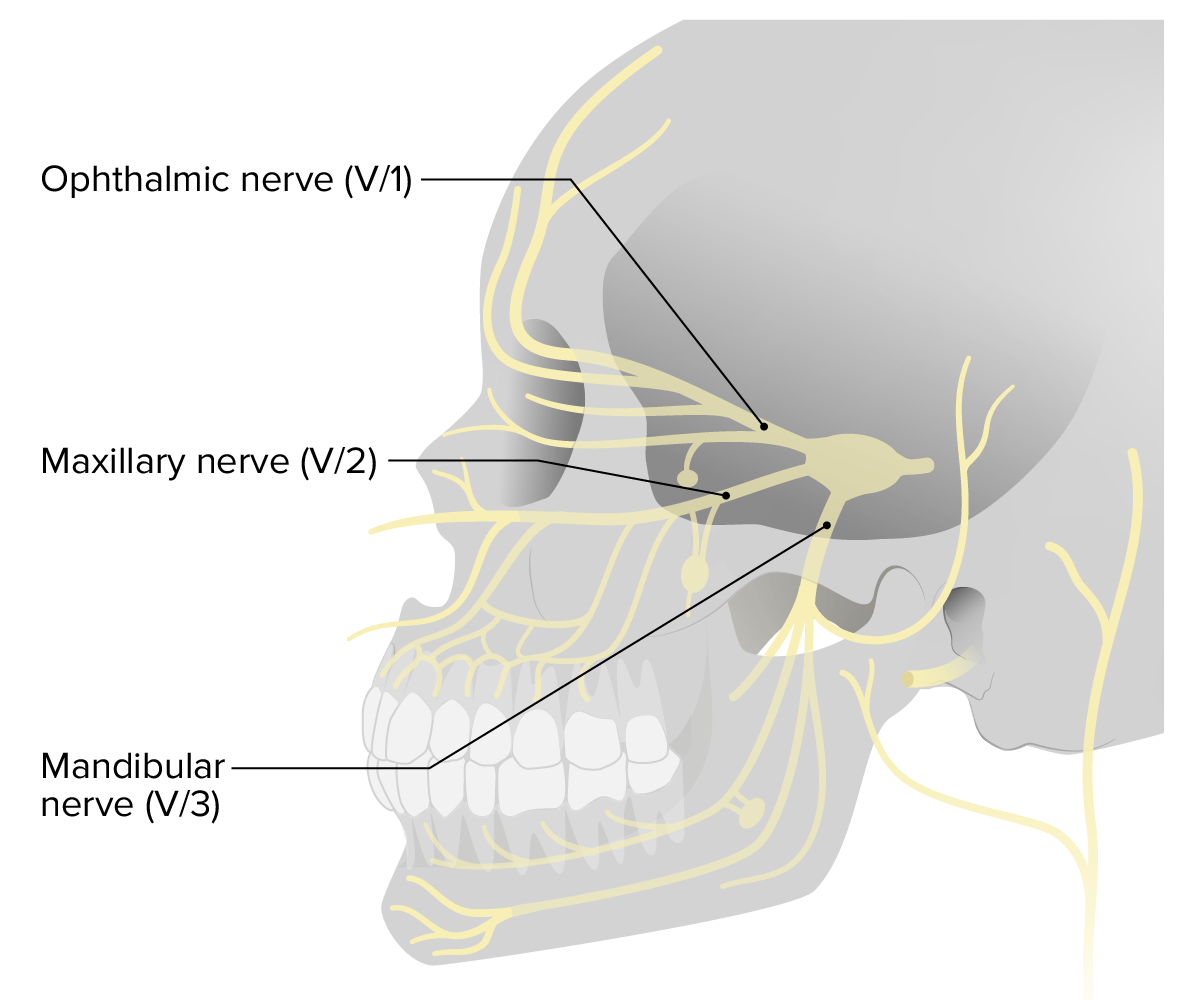
Distribución del nervio craneal V (trigémino), con sus ramas etiquetadas
Imagen por Lecturio.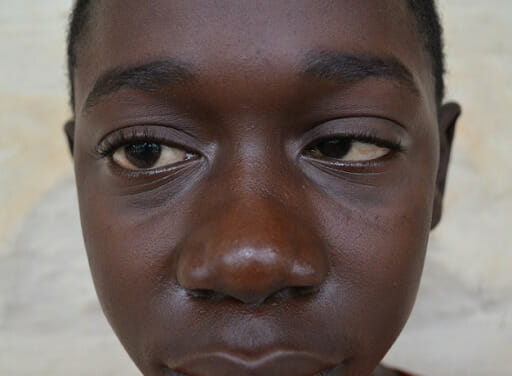
Un niño con síndrome nefrótico que muestra la típica hinchazón facial nefrótica y la parálisis del VI par craneal derecho: El paciente es incapaz de abducir el ojo derecho.
Imagen: “F0001” por Shalinee Bhoobun et al. Licencia: CC BY 2.0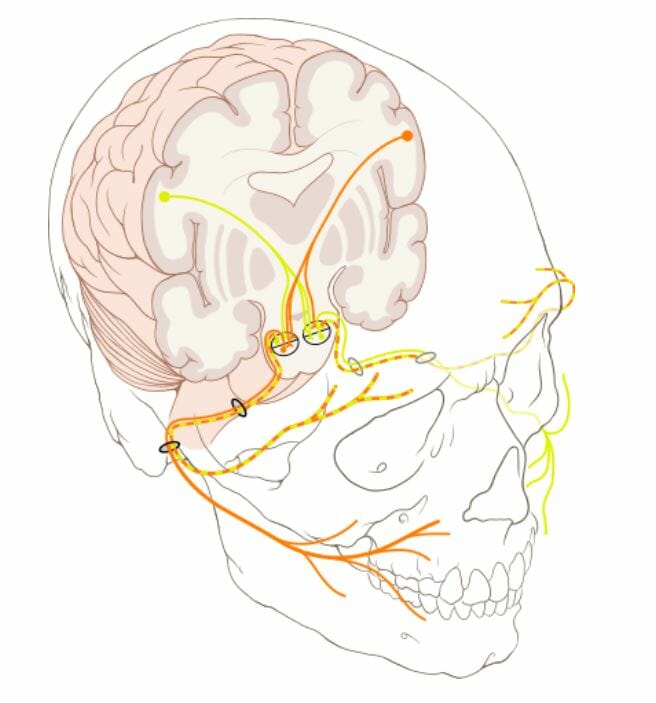
Los núcleos del nervio facial están en el tronco encefálico.
Naranja: nervios provenientes del hemisferio izquierdo del cerebro
Amarillo: nervios provenientes del hemisferio derecho del cerebro
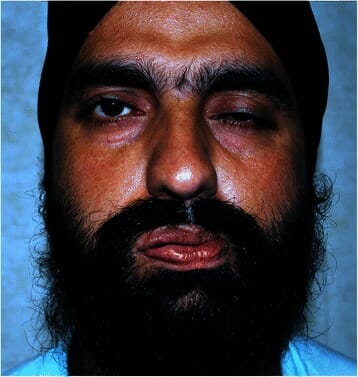
Individuo con parálisis de Bell (lesión motora inferior):
Se observan boca caída e incapacidad para cerrar el ojo izquierdo.
| Grado | Definición |
|---|---|
| I | Función simétrica normal en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum todo |
| II |
|
| III |
|
| IV |
|
| V |
|
| VI |
|
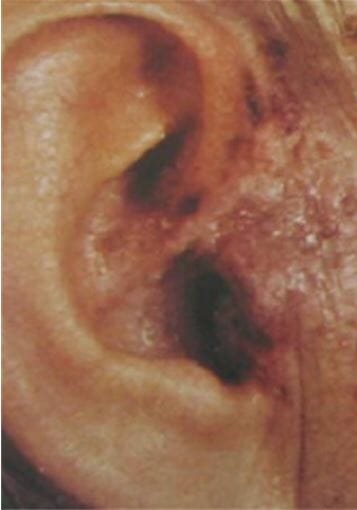
Vesículas del oído vistas en el síndrome de Ramsay-Hunt
Imagen: “Erythème et vésicules cutanées de la zone de Ramsay Hunt droite” por Mahfoudhi M, Lahiani R. Licencia: CC BY 2.0Fisiología general:
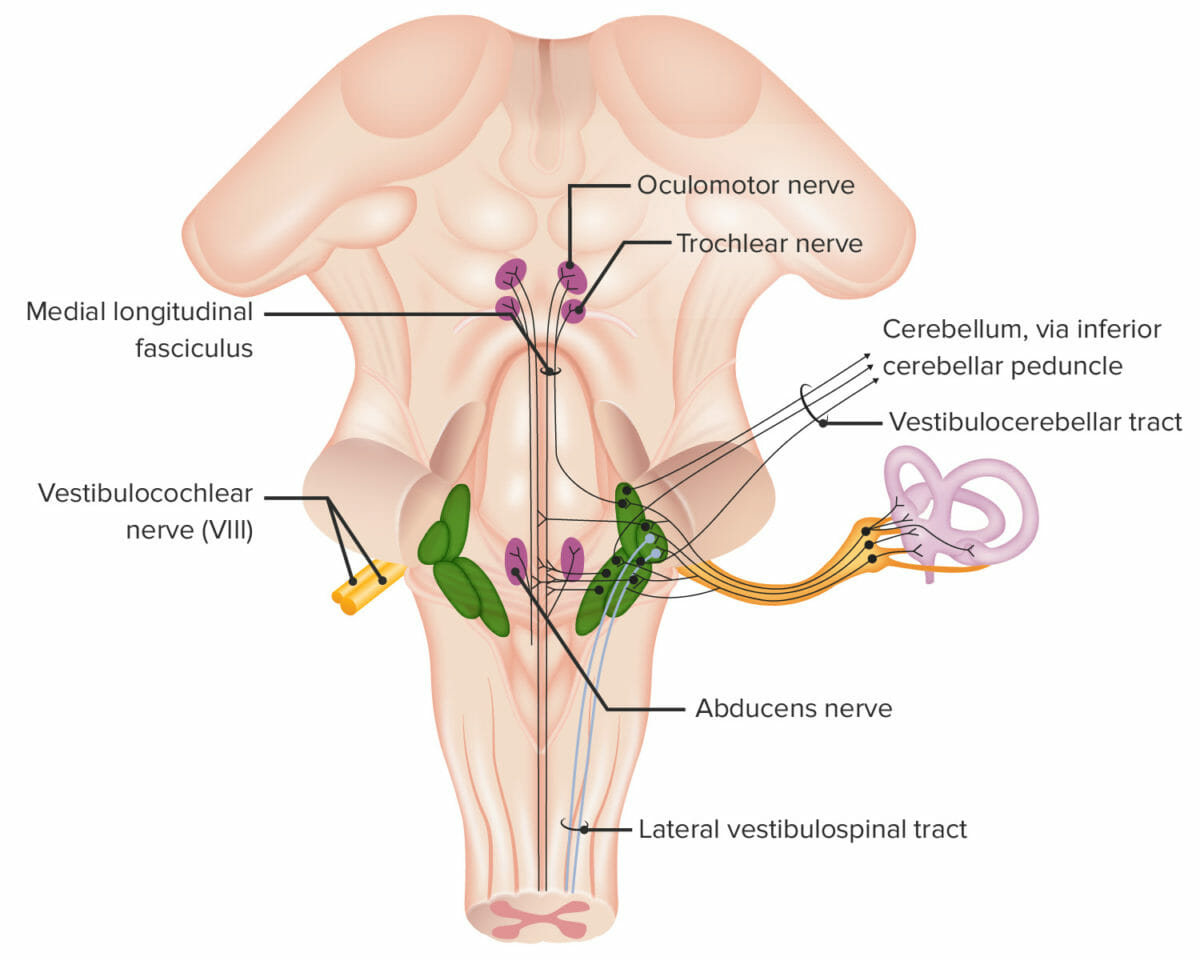
Estructuras asociadas con el nervio craneal VIII (vestibulococlear)
Imagen por Lecturio.Nervio coclear:
El nervio coclear transmite estímulos de sonido desde el oído interno (cóclea llena de líquido) al AL Amyloidosis núcleo coclear (tronco encefálico) y luego a la corteza auditiva primaria (lóbulo temporal).
Nervio vestibular:
Lesiones del nervio vestibulococlear:
Las lesiones del nervio coclear a menudo ocurren en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum:
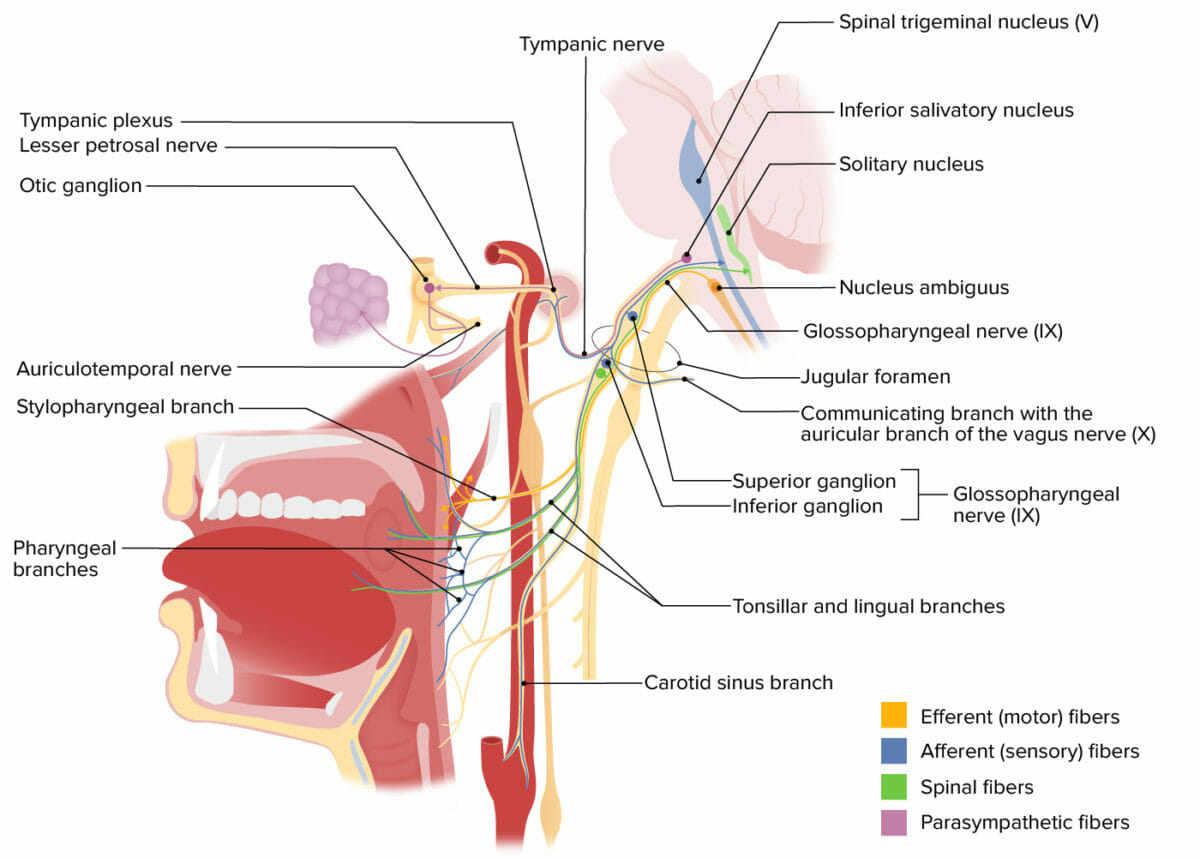
Estructuras inervadas por el nervio craneal IX (glosofaríngeo)
Imagen por Lecturio.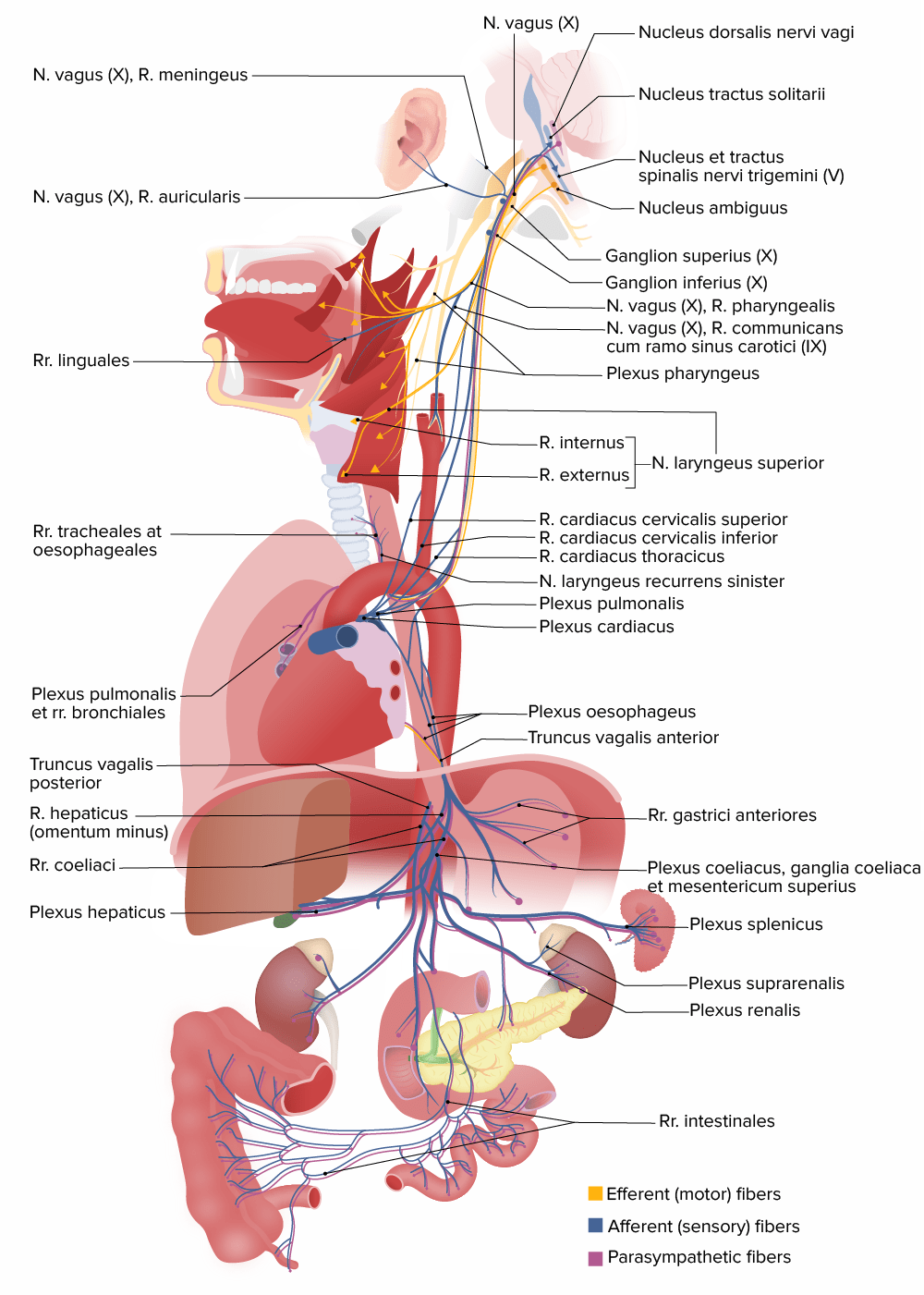
Estructuras inervadas por el nervio craneal X (vago)
N = nervio
R. = rama
Rr. = rama
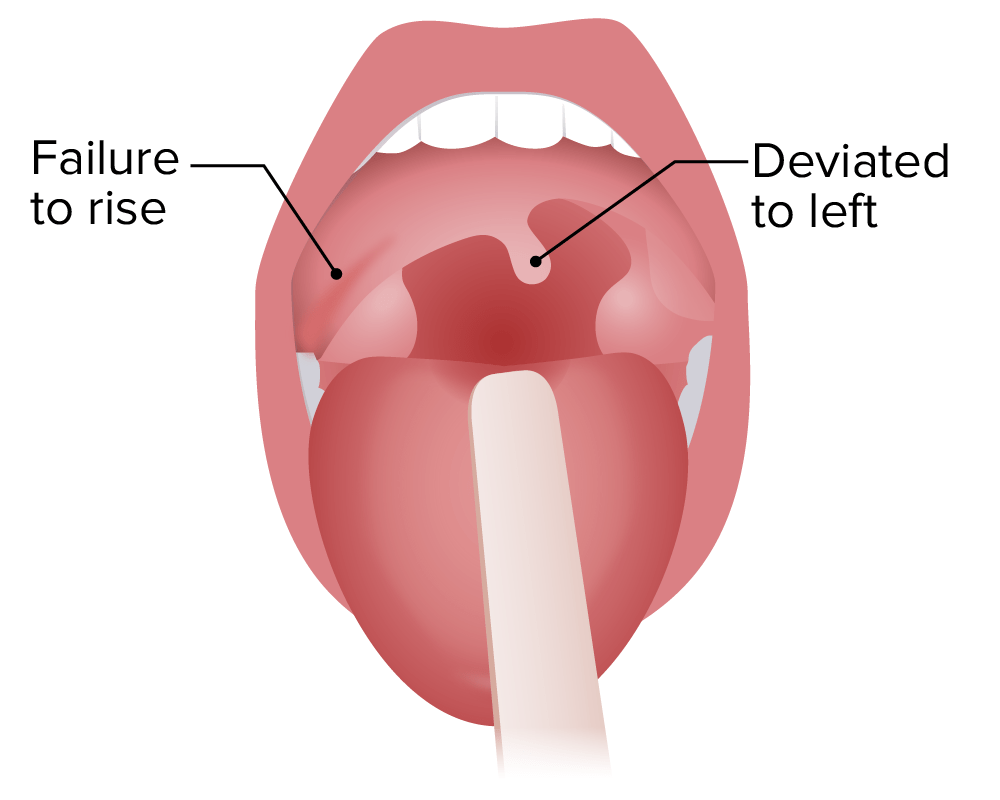
Parálisis vagal derecha: arco del paladar blando caído en el lado derecho, úvula desviada en el izquierdo
Imagen por Lecturio.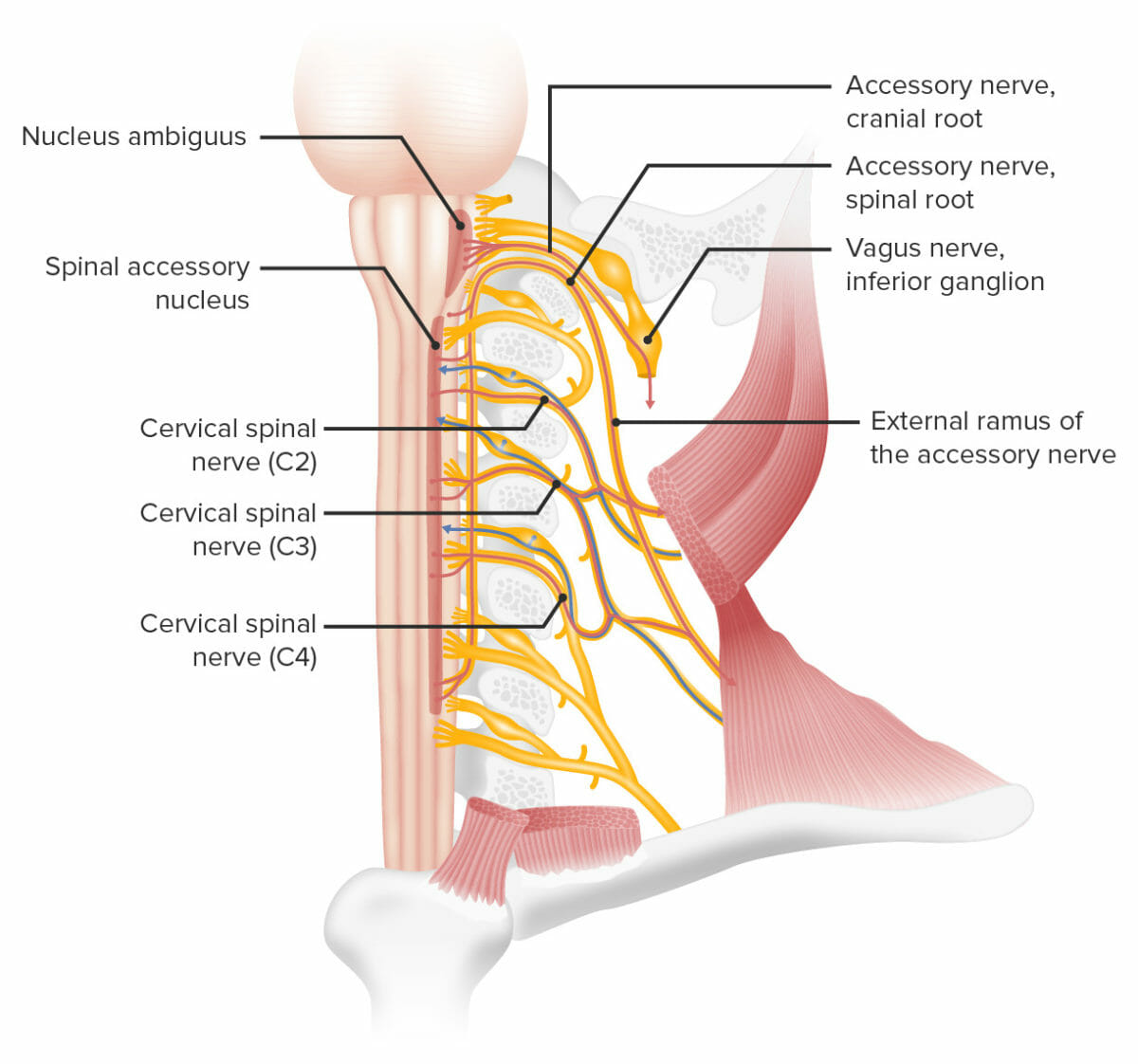
Inervación de los músculos esternocleidomastoideo y trapecio por el nervio craneal XI (nervio espinal accesorio)
Imagen por Lecturio.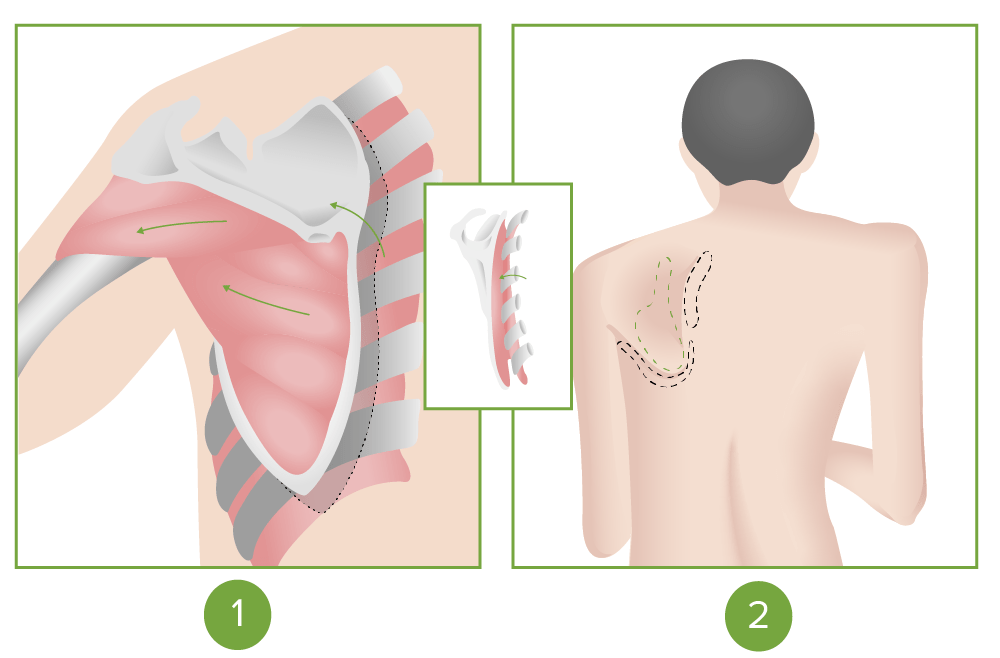
Signo de giro escapular positivo observado en la parálisis del nervio craneal XI (accesorio)
Imagen por Lecturio.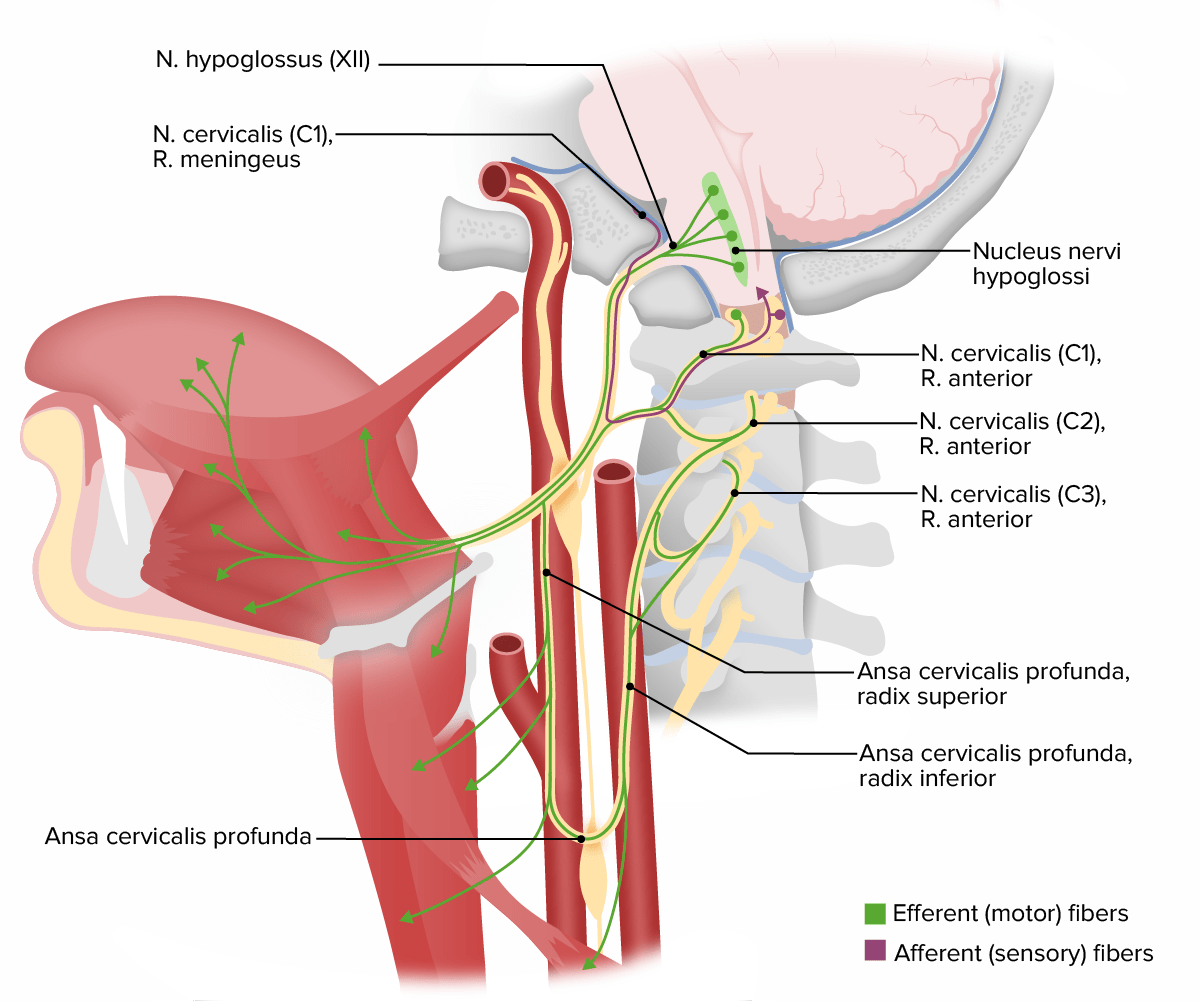
Estructuras inervadas por el nervio craneal XII (hipogloso)
N = nervio
R. = rama
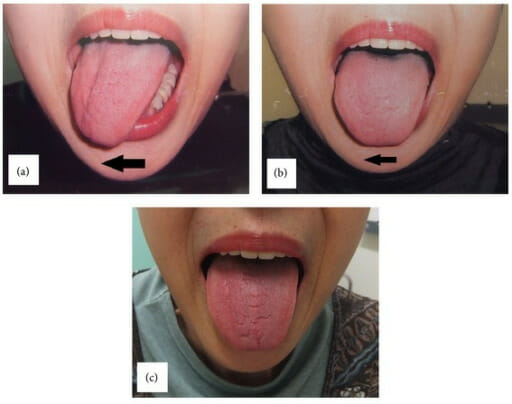
Parálisis unilateral del nervio hipogloso tras el uso de máscara laríngea:
(a): En el día postoperatorio 1, la lengua se desvía hacia el lado derecho en la protrusión, demostrando una parálisis del nervio hipogloso derecho.
(b): La desviación mejoró ligeramente 3 meses después.
(c): La desviación desapareció 5 meses más tarde para la recuperación completa de la función del nervio hipogloso.