A paralisia cerebral (CP, pela sigla em inglês) refere-se a um grupo de condições que resultam em défice motor, afetam o tónus e postura, e limitam a atividade física. A paralisia cerebral é a causa mais comum de deficiência na infância. É causada por uma lesão não progressiva do SNC no cérebro fetal ou infantil. É classificada de acordo com o tónus muscular, distribuição e o tempo presumido de lesão (a diplegia espástica é a mais comum), e está presente em cerca de 3 por cada 1.000 nados vivos. O diagnóstico é feito por uma história clínica detalhada e exame objetivo com uma ressonância magnética que confirma o insulto ao SNC. As intervenções são multidisciplinares e o prognóstico depende do grau de incapacidade.
Última atualização: Feb 18, 2025
A paralisia cerebral (CP) é uma síndrome de comprometimento motor permanente (postura e movimento) que resulta de lesões não progressivas no cérebro em desenvolvimento.
A causa definitiva da CP é a lesão do SNC na criança durante o seu desenvolvimento embrionário ou perinatal. A fisiopatologia deste insulto varia de acordo com a sua etiologia.
| Subtipo de CP | Etiologias | Achados da ressonância magnética |
|---|---|---|
| Hemiplegia (25%) |
|
|
| Quadriplegia espástica (20%) |
|
|
| Diplegia espástica (35%) |
|
|
| Extrapiramidal (atetoide, discinético) (15%) |
|
|
Neurológico:
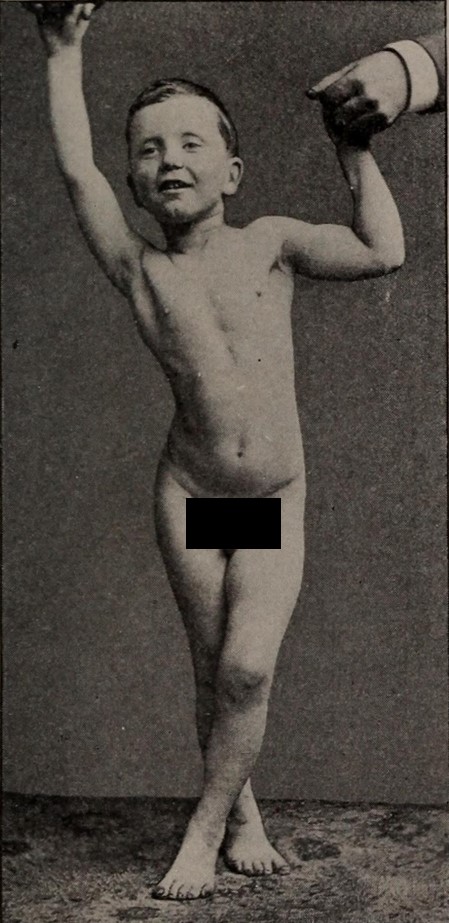
Fotografia de uma criança com diplegia espástica:
Observar o “scissoring” das pernas, um achado chave na forma diplégica espástica da paralisia cerebral (CP).
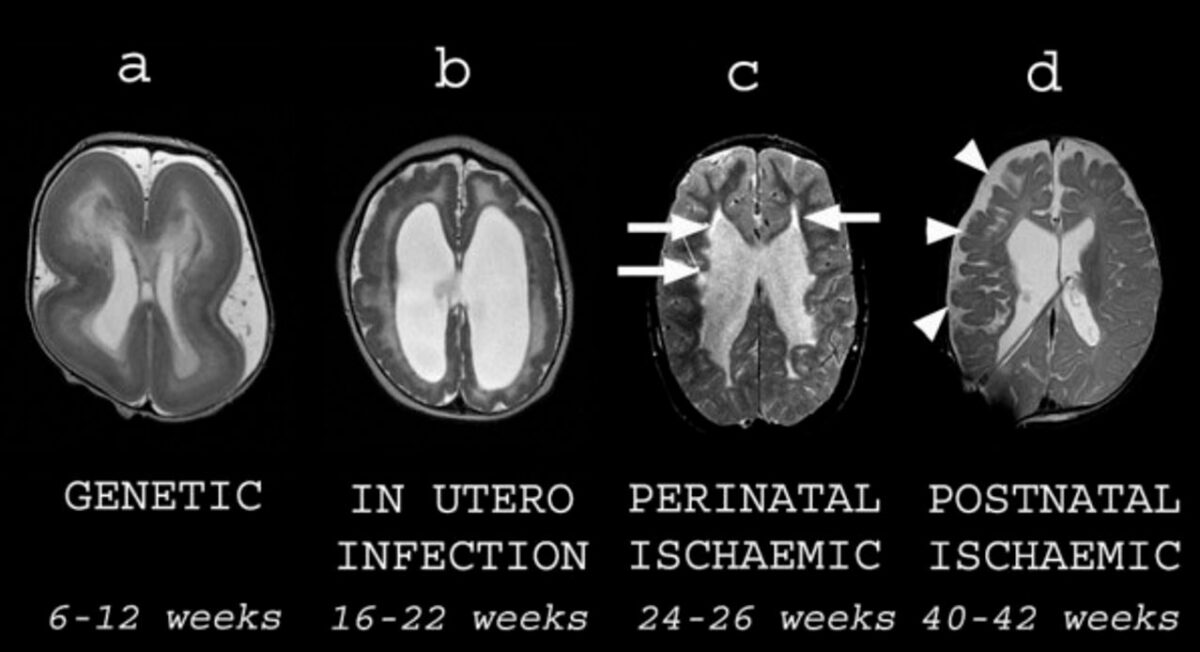
Diferentes tipos de anomalias cerebrais estruturais na paralisia cerebral (CP):
Todas as imagens são RM ponderadas em T2 axiais. Cada imagem é legendada pela sua suposta etiologia e tempo durante a gestação.
A: criança com lisencefalia apresentando espessamento cortical e agiria
B: criança com infeção congénita por citomegalovírus com um córtex sobredobrado (polimicrogiria), substância branca fina e ventrículos laterais dilatados
C: criança ex-prematura com lesão quística da substância branca (setas) compatível com leucomalácia periventricular
D: criança que sofreu acidente vascular cerebral hemorrágico no período neonatal. Há perda cortical e de substância branca nos lobos frontal e parietal direitos (pontas de seta) consistente com isquemia prévia.
Não há tratamento curativo neste momento. O tratamento centra-se em melhorar os sintomas e aumentar a função enquanto se abordam as comorbilidades. A intervenção multidisciplinar precoce melhora os resultados do doente.
As seguintes condições são fatores etiológicos e/ou de risco para CP: