La parálisis cerebral se refiere a un grupo de afecciones que resultan en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum un deterioro motor Motor Neurons which send impulses peripherally to activate muscles or secretory cells. Nervous System: Histology que afecta al AL Amyloidosis tono y la postura y limita la actividad física. La parálisis cerebral es la causa más común de discapacidad infantil. Es causada por una lesión no progresiva del SNC en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum el cerebro del feto o el lactante. Se clasifica según el tono muscular, su distribución y el momento en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum que se presume que se produjo la lesión (la diplejía espástica es la más común), y está presente en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum alrededor de 3 de cada 1 000 nacidos vivos. El diagnóstico se realiza mediante una toma completa de los LOS Neisseria antecedentes y un examen físico con una RM que confirme la lesión del SNC. Las intervenciones son multidisciplinarias y el pronóstico depende del grado de discapacidad.
Last updated: Dec 15, 2025
La parálisis cerebral es un síndrome de discapacidad motora permanente (postura y movimiento) que resulta de lesiones no progresivas en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum el cerebro en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum desarrollo.
La causa definitiva de la parálisis cerebral es una lesión en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum el SNC del niño durante su desarrollo embriológico o perinatal. La fisiopatología de esta lesión varía en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum función de su etiología.
| Subtipo de parálisis cerebral | Etiologías | Hallazgos de la RM |
|---|---|---|
| Hemiplejia (25%) |
|
|
| Tetraplejia espástica (20%) |
|
|
| Diplejía espástica (35%) |
|
|
| Extrapiramidal (atetoide, discinética) (15%) |
|
|
Neurológico:
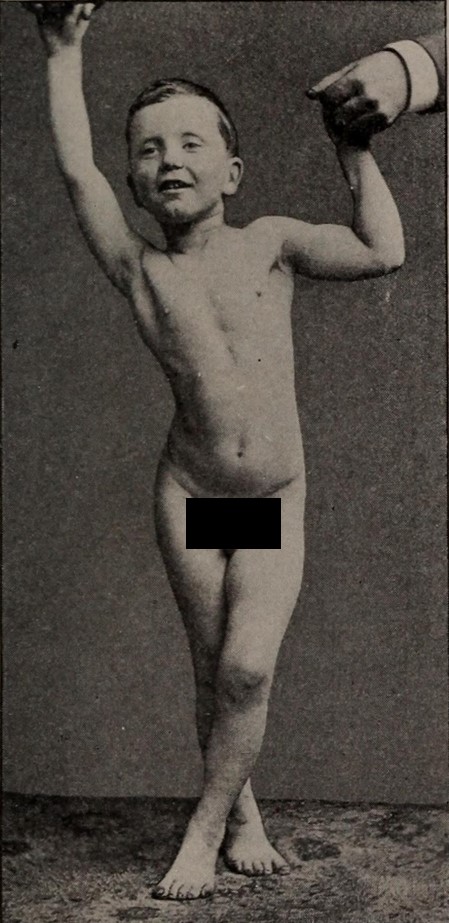
Fotografía de un niño con diplejía espástica:
Obsérvese la marcha en tijeras, un hallazgo clave en la forma dipléjica espástica de la parálisis cerebral.
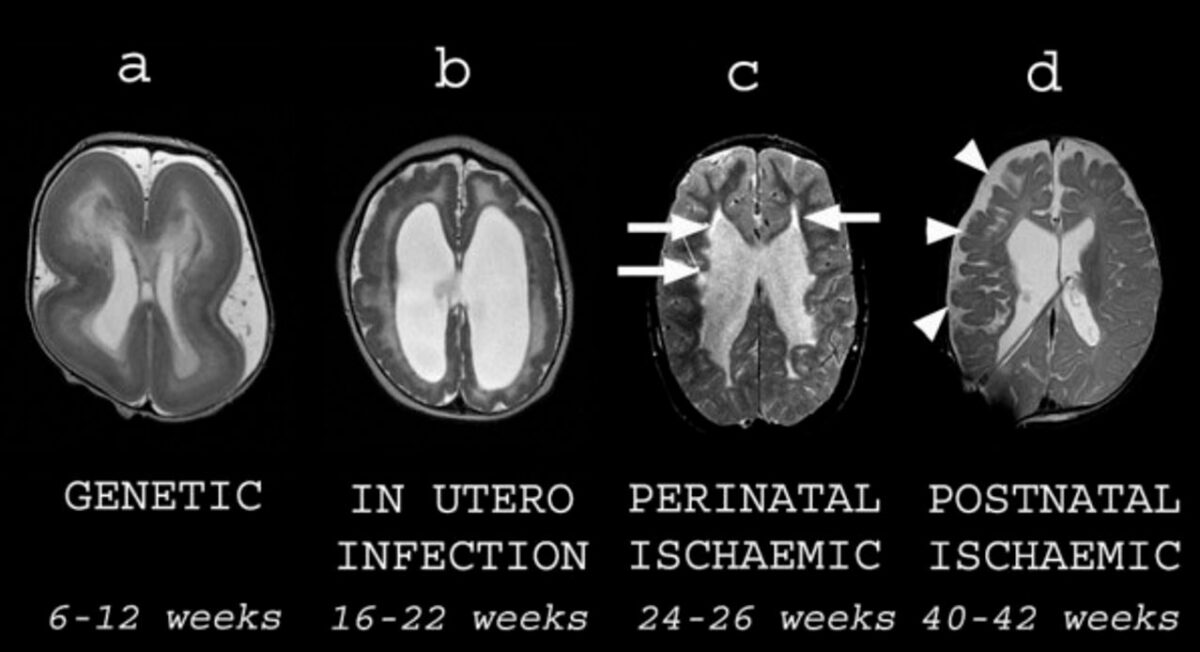
Diferentes tipos de anomalías estructurales del cerebro en la parálisis cerebral:
Todas las imágenes son resonancias magnéticas axiales ponderadas en T2. Cada imagen está subtitulada con su presunta etiología y momento de la gestación.
A: un niño con lisencefalia que muestra engrosamiento cortical y agiria
B: un niño con infección congénita por citomegalovirus que muestra una corteza sobreplegada (polimicrogiria), materia blanca delgada y ventrículos laterales dilatados
C: un niño exprematuro que muestra una lesión quística de la sustancia blanca (flechas) consistente con leucomalacia periventricular
D: un niño que ha sufrido un accidente cerebrovascular hemorrágico en el periodo neonatal. Hay una pérdida cortical y de materia blanca en los lóbulos frontal y parietal derechos (puntas de flecha) consistente con una isquemia previa.
No hay tratamiento curativo en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum este momento. El tratamiento se centra en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum mejorar los LOS Neisseria síntomas y aumentar la función, mientras se abordan las comorbilidades. La intervención multidisciplinaria temprana mejora los LOS Neisseria resultados para los LOS Neisseria pacientes.
Las siguientes afecciones son factores etiológicos y/o de riesgo de parálisis cerebral: