A miocardiopatia dilatada (MCD) é o tipo mais MAIS Androgen Insensitivity Syndrome comum de miocardiopatia não isquémica e uma causa comum de insuficiência cardíaca ( IC IC Inhaled Anesthetics). A causa pode ser idiopática, familiar ou secundária a várias doenças subjacentes. A doença é caracterizada pelo aumento de 1 ou ambos os ventrículos e pela redução da função sistólica. Os pacientes normalmente apresentam sintomas de IC IC Inhaled Anesthetics, tais como falta de ar AR Aortic regurgitation (AR) is a cardiac condition characterized by the backflow of blood from the aorta to the left ventricle during diastole. Aortic regurgitation is associated with an abnormal aortic valve and/or aortic root stemming from multiple causes, commonly rheumatic heart disease as well as congenital and degenerative valvular disorders. Aortic Regurgitation, fadiga, fraqueza e edema Edema Edema is a condition in which excess serous fluid accumulates in the body cavity or interstitial space of connective tissues. Edema is a symptom observed in several medical conditions. It can be categorized into 2 types, namely, peripheral (in the extremities) and internal (in an organ or body cavity). Edema periférico. Normalmente são feitos análises de sangue, ECG ECG An electrocardiogram (ECG) is a graphic representation of the electrical activity of the heart plotted against time. Adhesive electrodes are affixed to the skin surface allowing measurement of cardiac impulses from many angles. The ECG provides 3-dimensional information about the conduction system of the heart, the myocardium, and other cardiac structures. Electrocardiogram (ECG), radiografias, ecocardiograma e outros estudos e procedimentos cardíacos para se obter o diagnóstico. O tratamento inclui fármacos usados para reduzir a sobrecarga de volume (por exemplo, diuréticos) e gerir a IC IC Inhaled Anesthetics (por exemplo, beta-bloqueadores). Também podem ser necessários dispositivos como pacemakers e cardioversores-desfibrilhadores. Em casos graves, é necessário um transplante cardíaco. As complicações incluem eventos tromboembólicos e morte súbita cardíaca.
Last updated: Dec 15, 2025
A miocardiopatia dilatada (MCD) é uma doença do músculo cardíaco:
Os sintomas podem desenvolver-se e progredir lentamente ao longo do tempo, ou desenvolver-se abruptamente. Os sintomas são semelhantes aos observados na IC IC Inhaled Anesthetics.
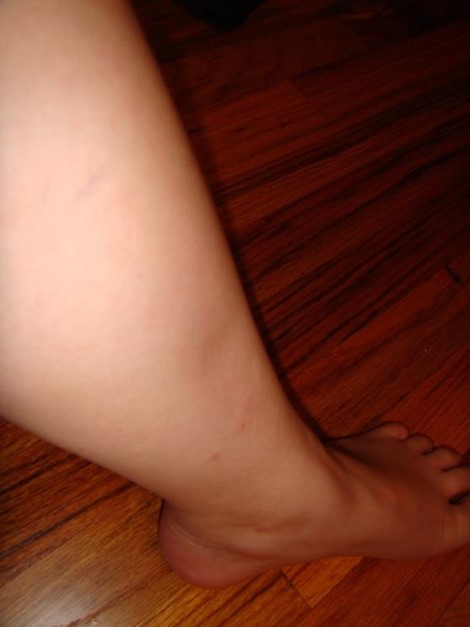
Edema depressível nas extremidades inferiores:
A acumulação de fluido nos tecidos moles das extremidades inferiores pode ser um sinal de IC de múltiplas etiologias.
O diagnóstico é feito principalmente através da história e do exame físico, exames laboratoriais, ECG ECG An electrocardiogram (ECG) is a graphic representation of the electrical activity of the heart plotted against time. Adhesive electrodes are affixed to the skin surface allowing measurement of cardiac impulses from many angles. The ECG provides 3-dimensional information about the conduction system of the heart, the myocardium, and other cardiac structures. Electrocardiogram (ECG) e exames de imagem (confirmatórios ou para excluir outras etiologias).
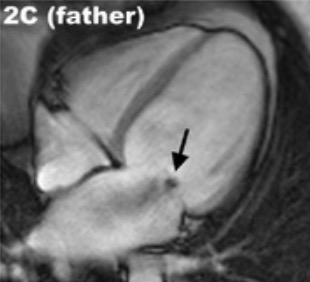
Imagem de MCD com ressonância magnética:
A miocardiopatia dilatada (MCD) com regurgitação mitral funcional (seta preta) pode ser quantificada e estudada mais especificamente graças às modalidades de imagem avançadas.
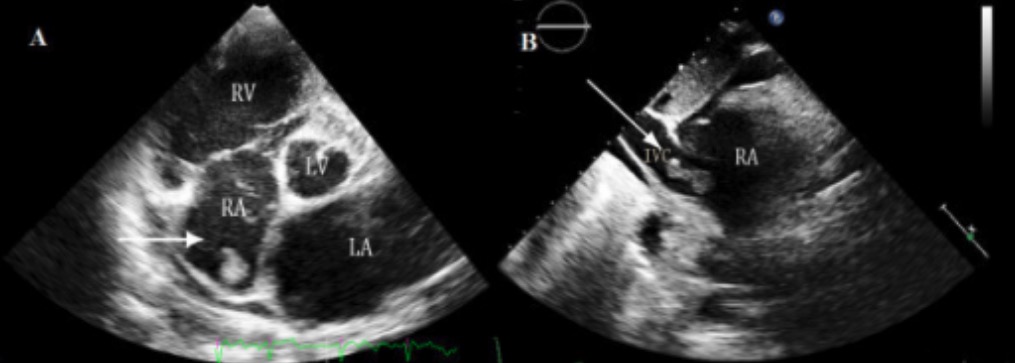
Ecocardiograma na MCD:
O ecocardiograma é muitas vezes uma ferramenta de primeira linha utilizada para avaliar a miocardiopatia, dando muita informação sobre o tamanho, a estrutura e a função cardíacas. O ecocardiograma também pode identificar complicações (como o trombo atrial direito visto aqui), através do ecocardiograma transtorácico 3D em tempo real, em um paciente com miocardiopatia dilatada.
Geralmente, o prognóstico em indivíduos com esta doença é mau.