La miocardiopatía dilatada (MCD) es el tipo más común de miocardiopatía no isquémica y una causa común de insuficiencia cardíaca (IC). La causa puede ser idiopática, familiar o secundaria a una variedad de condiciones subyacentes. La enfermedad se caracteriza por el agrandamiento de uno o ambos ventrículos y una función sistólica reducida. Los pacientes suelen presentar síntomas de IC, como disnea, fatiga, debilidad y edema periférico. Por lo general, se realizan análisis de sangre, ECG, radiografías, ecocardiografía, y otros estudios y procedimientos cardíacos para obtener el diagnóstico. El tratamiento incluye medicamentos utilizados para reducir la sobrecarga de volumen (e.g., diuréticos) y controlar la IC (e.g., betabloqueadores). También pueden ser necesarios dispositivos como marcapasos y cardioversores-desfibriladores. En casos severos, se requiere un trasplante cardíaco. Las complicaciones incluyen eventos tromboembólicos y muerte súbita cardíaca.
Última actualización: Jul 3, 2023
La miocardiopatía dilatada es una enfermedad del músculo cardíaco:
Los síntomas pueden desarrollarse y progresar lentamente con el tiempo, o desarrollarse abruptamente. Los síntomas son similares a los observados con la IC.
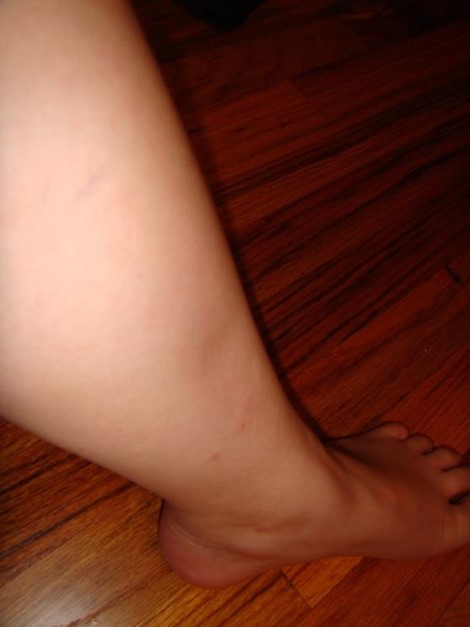
Edema con fóvea de la extremidad inferior:
La acumulación de líquido en los tejidos blandos de las extremidades inferiores puede ser un signo de IC de múltiples etiologías.
El diagnóstico se realiza principalmente a través de los antecedentes y el examen físico, exámenes de laboratorio, el ECG e imagenología (confirmatorias o para excluir otras etiologías).
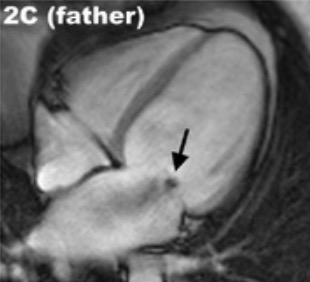
Imagenología de MCD con RM:
La miocardiopatía dilatada (MCD) con insuficiencia mitral funcional (flecha negra) se puede cuantificar y estudiar con mayor precisión gracias a las modalidades de imagen avanzadas.
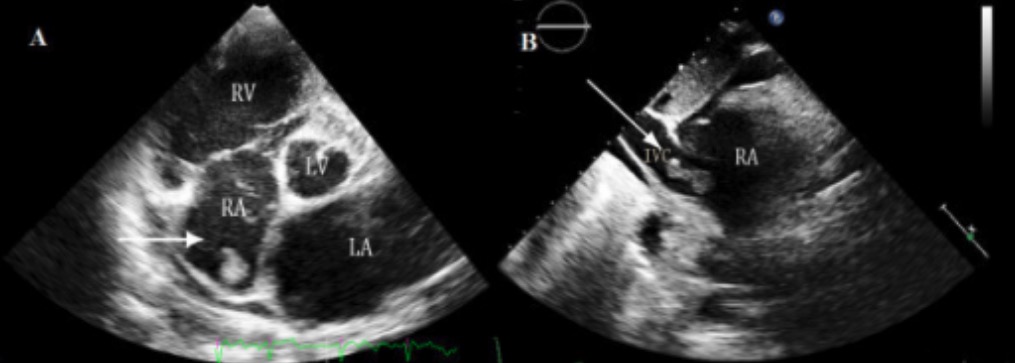
Ecocardiograma en MCD:
El ecocardiograma suele ser una herramienta de primera línea que se utiliza para evaluar la miocardiopatía y proporciona información detallada sobre el tamaño, la estructura y la función del corazón. Un ecocardiograma también puede identificar complicaciones (como el trombo en la aurícula derecha que se visualiza en esta imagen) a través de una ecocardiografía transtorácica 3D en tiempo real en un paciente con miocardiopatía dilatada.
El pronóstico es generalmente malo para las personas con esta afección.