A Malassezia Malassezia Malassezia is a lipophilic yeast commonly found on the skin surfaces of many animals, including humans. In the presence of certain environments or triggers, this fungus can cause pathologic diseases ranging from superficial skin conditions (tinea versicolor and dermatitis) to invasive disease (e.g., Malassezia folliculitis, catheter-associated fungemia, meningitis, and urinary tract infections). Malassezia Fungi é uma levedura lipofílica encontrada frequentemente na superfície da pele de muitos animais, incluindo os humanos. Na presença de certos ambientes ou fatores desencadeantes, este fungo pode causar doenças patológicas que variam desde doenças superficiais da pele ( tinea versicolor Tinea versicolor A common chronic, noninflammatory and usually symptomless disorder, characterized by the occurrence of multiple macular patches of all sizes and shapes, and varying in pigmentation from fawn-colored to brown. It is seen most frequently in hot, humid, tropical regions and is mostly caused by Malassezia furfur (formerly Pityrosporum orbiculare). Malassezia Fungi e dermatite) a doenças invasivas (por exemplo, foliculite por Malassezia Malassezia Malassezia is a lipophilic yeast commonly found on the skin surfaces of many animals, including humans. In the presence of certain environments or triggers, this fungus can cause pathologic diseases ranging from superficial skin conditions (tinea versicolor and dermatitis) to invasive disease (e.g., Malassezia folliculitis, catheter-associated fungemia, meningitis, and urinary tract infections). Malassezia Fungi, fungémia associada a cateter, meningite e infeções do trato urinário). Os doentes com tinea versicolor Tinea versicolor A common chronic, noninflammatory and usually symptomless disorder, characterized by the occurrence of multiple macular patches of all sizes and shapes, and varying in pigmentation from fawn-colored to brown. It is seen most frequently in hot, humid, tropical regions and is mostly caused by Malassezia furfur (formerly Pityrosporum orbiculare). Malassezia Fungi desenvolvem um exantema cutâneo hipo ou hiperpigmentado, assintomático ou levemente pruriginoso, no tórax, nas costas, no abdómen ou na face. A dermatite seborreica apresenta-se com uma erupção cutânea eritematosa e pruriginosa com descamação oleosa e crostas amarelas, afetando mais MAIS Androgen Insensitivity Syndrome frequentemente áreas da face, a parte superior do tronco ou as regiões intertriginosas. A apresentação da foliculite por Malassezia Malassezia Malassezia is a lipophilic yeast commonly found on the skin surfaces of many animals, including humans. In the presence of certain environments or triggers, this fungus can cause pathologic diseases ranging from superficial skin conditions (tinea versicolor and dermatitis) to invasive disease (e.g., Malassezia folliculitis, catheter-associated fungemia, meningitis, and urinary tract infections). Malassezia Fungi é semelhante à da foliculite bacteriana, com pápulas ou pústulas monomórficas pruriginosas em padrão folicular. O diagnóstico das doenças superficiais da pele é feito principalmente pelo exame objetivo, no entanto, pode ser confirmado pela microscopia da raspagem de pele. O tratamento envolve a utilização de antifúngicos tópicos e orais.
Last updated: Dec 15, 2025
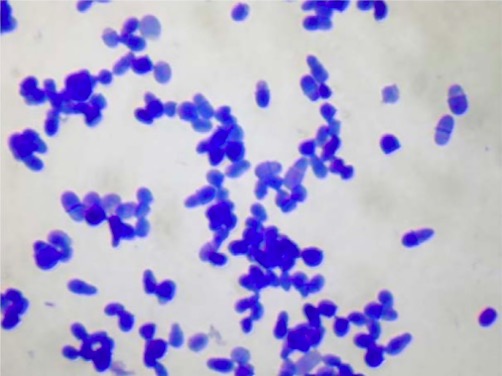
Coloração com azul de metileno da levedura Malassezia
Imagem: “2916” da Allergy Unit, Department of Dermatology, University Hospital of Zurich, Gloriastrasse 31, 8091 Zurich, Switzerland. Licença: CC BY 4.0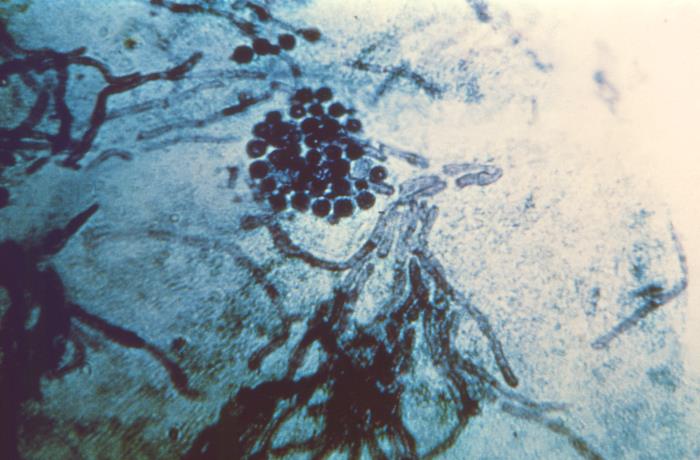
Fotomicrografia de uma amostra de raspagem de pele de um doente com tinea versicolor:
Notar a presença das células esféricas semelhantes a leveduras e das hifas curtas da espécie Malassezia.
Aspeto microscópico das células e das hifas do fungo Malassezia furfur por raspagem de pele num caso de tinea versicolor
Imagem: “3938” do CDC. Licença: Domínio PúblicoExistem várias espécies reconhecidas:
Tinea versicolor Tinea versicolor A common chronic, noninflammatory and usually symptomless disorder, characterized by the occurrence of multiple macular patches of all sizes and shapes, and varying in pigmentation from fawn-colored to brown. It is seen most frequently in hot, humid, tropical regions and is mostly caused by Malassezia furfur (formerly Pityrosporum orbiculare). Malassezia Fungi:
Foliculite por Malassezia Malassezia Malassezia is a lipophilic yeast commonly found on the skin surfaces of many animals, including humans. In the presence of certain environments or triggers, this fungus can cause pathologic diseases ranging from superficial skin conditions (tinea versicolor and dermatitis) to invasive disease (e.g., Malassezia folliculitis, catheter-associated fungemia, meningitis, and urinary tract infections). Malassezia Fungi:
As Malassezia Malassezia Malassezia is a lipophilic yeast commonly found on the skin surfaces of many animals, including humans. In the presence of certain environments or triggers, this fungus can cause pathologic diseases ranging from superficial skin conditions (tinea versicolor and dermatitis) to invasive disease (e.g., Malassezia folliculitis, catheter-associated fungemia, meningitis, and urinary tract infections). Malassezia Fungi fazem parte da flora normal da pele em humanos e animais.
Os fatores de risco que predispõem a doença incluem:
Tinea versicolor Tinea versicolor A common chronic, noninflammatory and usually symptomless disorder, characterized by the occurrence of multiple macular patches of all sizes and shapes, and varying in pigmentation from fawn-colored to brown. It is seen most frequently in hot, humid, tropical regions and is mostly caused by Malassezia furfur (formerly Pityrosporum orbiculare). Malassezia Fungi:
Dermatite seborreica:
Foliculite por Malassezia Malassezia Malassezia is a lipophilic yeast commonly found on the skin surfaces of many animals, including humans. In the presence of certain environments or triggers, this fungus can cause pathologic diseases ranging from superficial skin conditions (tinea versicolor and dermatitis) to invasive disease (e.g., Malassezia folliculitis, catheter-associated fungemia, meningitis, and urinary tract infections). Malassezia Fungi:
Sintomas:
Exame objetivo:
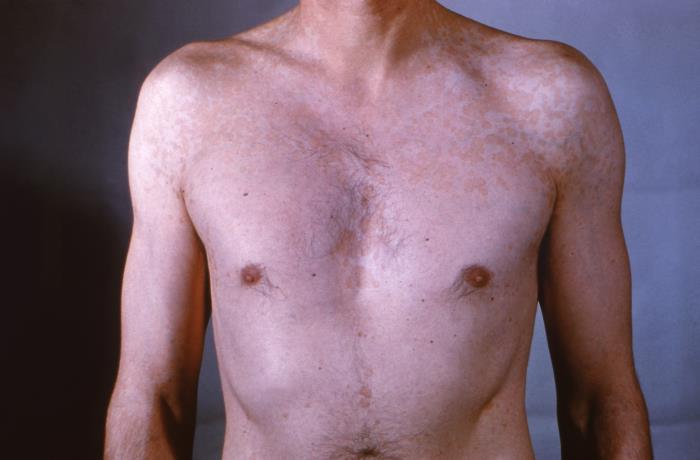
Exantema irregular e eritematoso no tórax, pescoço e abdómen de um doente, consistente com tinea versicolor
Imagem: “22849” do CDC/Dr. Lucille K. Georg. Licença: Domínio Público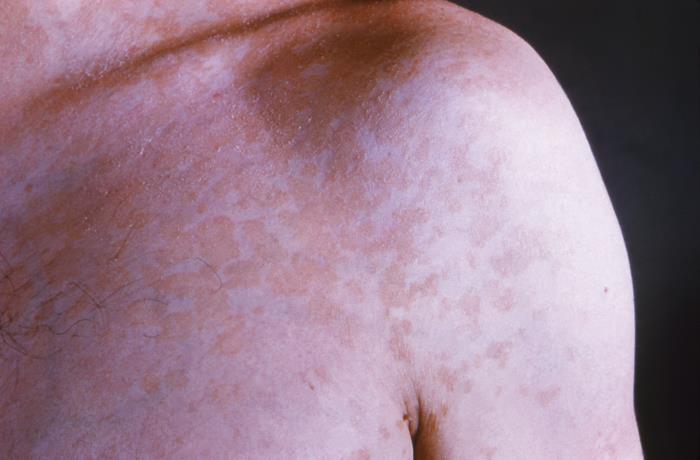
Exantema eritematoso, às manchas e semelhante a placas, no ombro esquerdo de um doente, devido à tinea versicolor
Imagem: “22847” do CDC/Dr. Lucille K. Georg. Licença: Domínio Público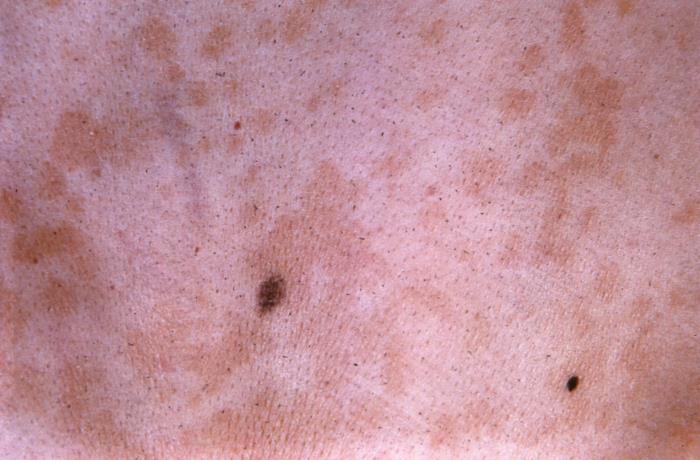
Vista aproximada da pele de um doente com lesões hiperpigmentadas de tinea versicolor
Imagem: “22848” do CDC/Dr. Lucille K. Georg. Licença: Domínio Público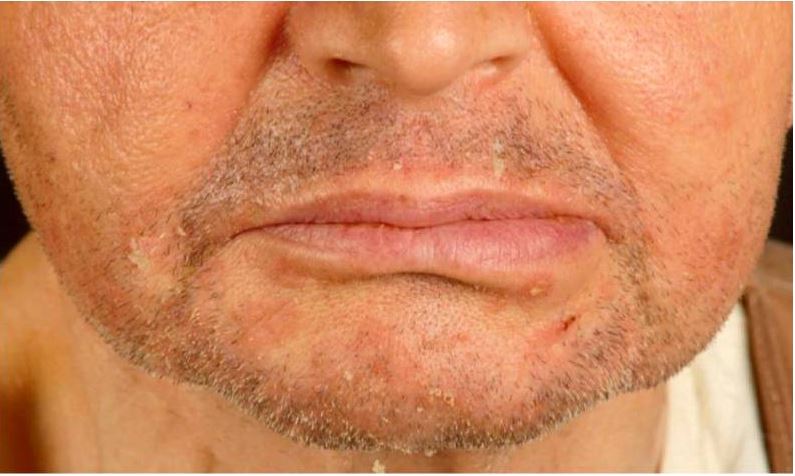
Dermatite seborreica num doente recetor de transplante renal:
Notar as pápulas eritematosas descamativas no queixo e nas pregas nasolabiais.
Esta condição pode parecer semelhante ao acne vulgar ou à foliculite bacteriana:
O diagnóstico é feito sobretudo clinicamente, com base na história e no exame objetivo. O estudo adicional pode incluir:
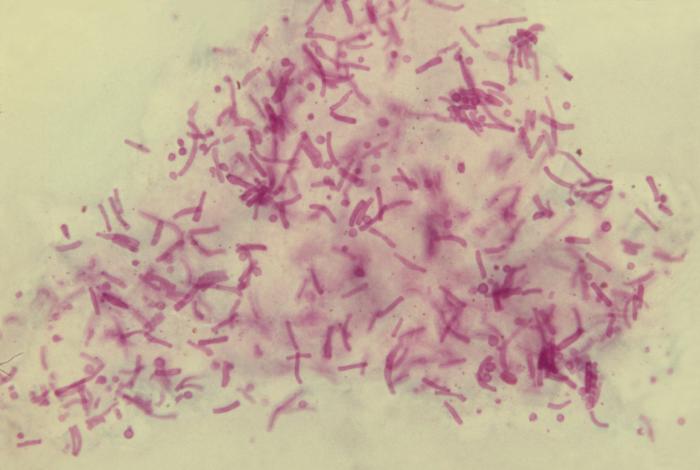
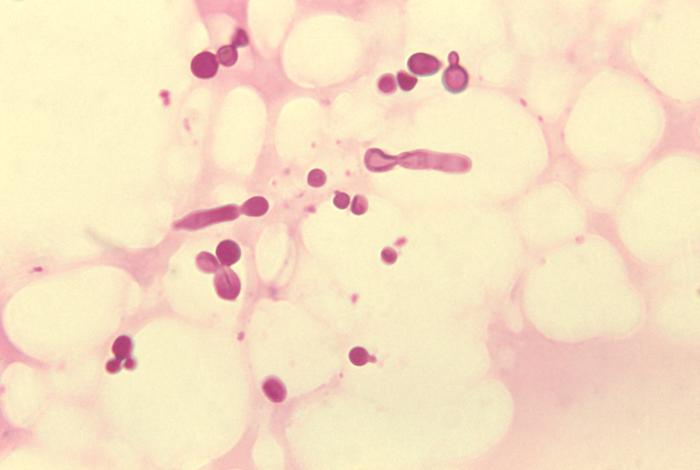
Organismos fúngicos de Malassezia furfur:
Esta fotomicrografia de uma amostra tecidual de descamação da pele revela a presença de numerosos organismos fúngicos de M. furfur. Notar o aspeto em esparguete com almôndegas devido à presença de leveduras e de hifas.
As recorrências de tinea versicolor Tinea versicolor A common chronic, noninflammatory and usually symptomless disorder, characterized by the occurrence of multiple macular patches of all sizes and shapes, and varying in pigmentation from fawn-colored to brown. It is seen most frequently in hot, humid, tropical regions and is mostly caused by Malassezia furfur (formerly Pityrosporum orbiculare). Malassezia Fungi e de dermatite seborreica podem ser prevenidas com profilaxia antifúngica tópica.