O lúpus eritematoso sistémico (LES) é uma doença autoimune, crónica e inflamatória que leva à deposição de imunocomplexos em diversos órgãos. Esta deposição difusa explica as diferentes manifestações sistémicas. As mulheres são afetadas com maior frequência, particularmente as de ascendência afroamericana. A apresentação clínica pode variar muito. Algumas características clínicas típicas incluem rash Rash Rocky Mountain Spotted Fever cutâneo, artrite não destrutiva, nefrite lúpica, serosites, citopenias, doença tromboembólica, convulsões e/ou psicose. O diagnóstico é baseado em critérios clínicos. Estes incluem a determinação dos anticorpos ANA, outros anticorpos específicos do LES e achados clínicos específicos. O objetivo na abordagem destes doentes é controlar os sintomas e prevenir a lesão de órgão. Para isto são usados fármacos como os corticosteroides, a hidroxicloroquina e alguns imunossupressores.
Last updated: Dec 15, 2025
O mecanismo etiológico exato é desconhecido. É provável que os doentes tenham uma predisposição genética que lhes confere autorreatividade das células imunes B e T.
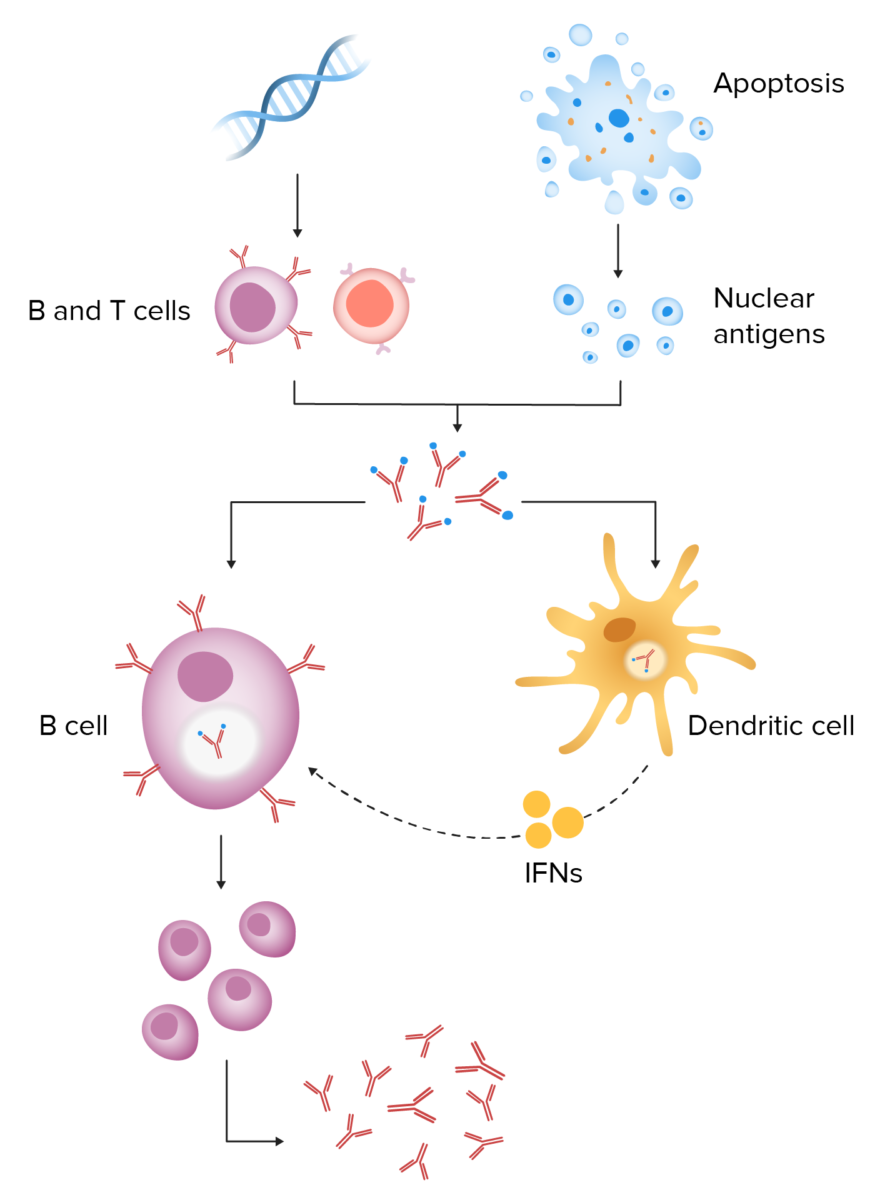
Patogénese do lúpus eritematoso sistémico:
A predisposição genética leva ao surgimento de células B e T autorreativas. Quando um estímulo ambiental causa apoptose celular, a limpeza deficiente dos resíduos leva a uma maior exposição a antigénios nucleares. Estes antigénios e autoanticorpos resultam na formação de imunocomplexos. A endocitose dos complexos imunológicos pelas células dentríticas liberta interferon, o que ativa de forma contínua as células B e estimula a produção incessante de anticorpos.
A apresentação clínica do LES é altamente variável e pode incluir vários sistemas de órgãos.
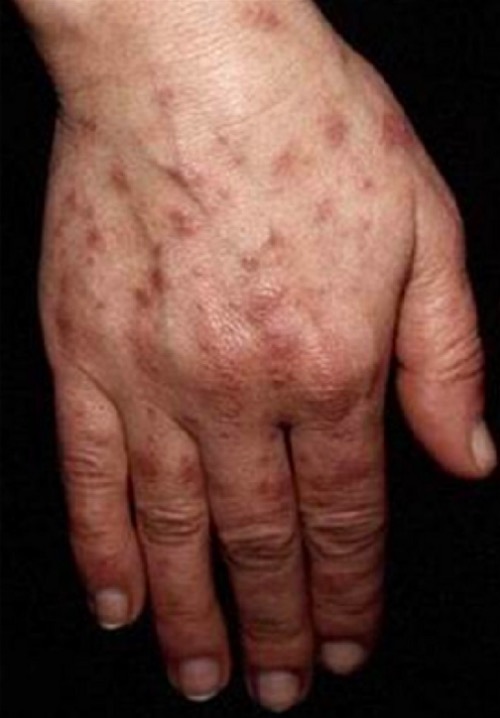
Lesões fotossensíveis na mão de um doente com LES
Imagem: “Photosensitive lesions” da Faculdade de Medicina de Lisboa, Clínica Universitária de Dermatologia, Avenida Prof. Egas Moniz, 1649-035 Lisboa, Portugal. Licença: CC BY 3.0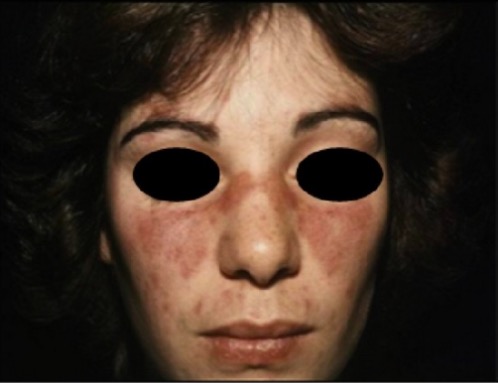
Rash malar do LES: rash típico em “borboleta” que poupa as pregas nasolabiais
Imagem: “Malar rash” por Faculdade de Medicina de Lisboa, Clínica Universitária de Dermatologia, Avenida Prof. Egas Moniz, 1649-035 Lisboa, Portugal. Licença: CC BY 3.0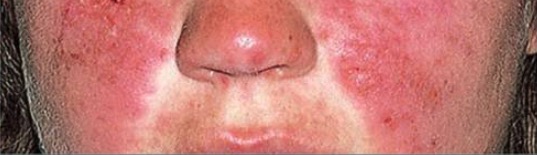
Rash malar típico num doente com LES: de notar que poupa as pregas nasolabiais.
Imagem: “Typical features” por Department of Bacteriology and Immunology, Haartman Institute, University of Helsinki, Helsinki, Finland. Licença: CC BY 4.0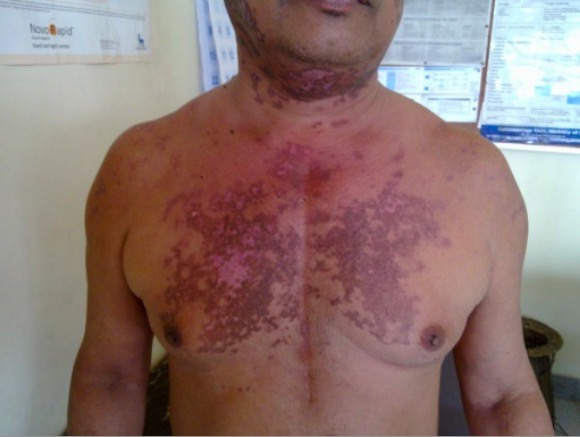
Rash discoide num doente com LES.
Imagem: “Discoid rash on patient’s neck and chest” por Wards 45 and 46 A, National Hospital of Sri Lanka, Regent Street, Colombo, Sri Lanka. Licença: CC BY 2.0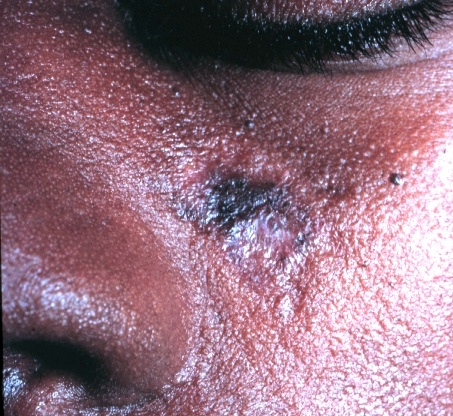
Apresentação cutânea do lúpus discoide:
A imagem mostra uma placa descamativa com cicatriz.
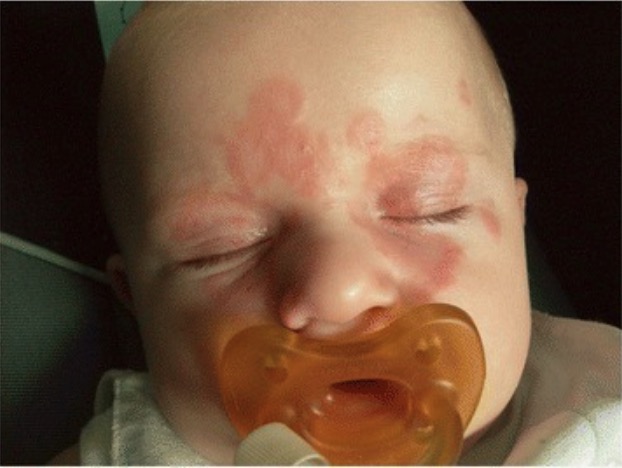
Apresentação cutânea do lúpus neonatal:
Rash com lesões anulares de bordos elevados.
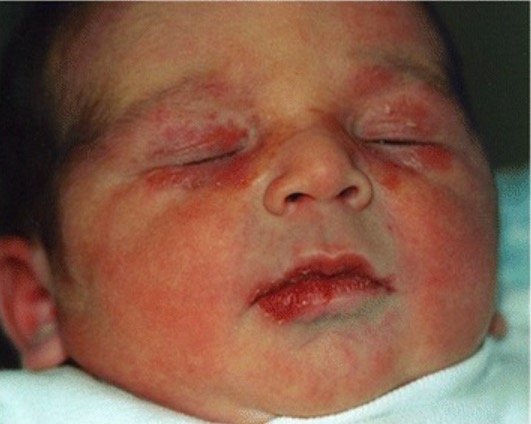
Apresentação cutânea do lúpus neonatal:
Observam-se lesões periorbitais, escamosas e eritematosas.
Se há suspeita inicial de LES: ANA
Se o ANA for positivo avaliar o seguinte:
| Domínio | Critério | Pontuação |
|---|---|---|
| Achados clínicos | ||
| Sintomas constitucionais | Febre | 2 |
| Sintomas mucocutâneos | Alopecia Alopecia Alopecia is the loss of hair in areas anywhere on the body where hair normally grows. Alopecia may be defined as scarring or non-scarring, localized or diffuse, congenital or acquired, reversible or permanent, or confined to the scalp or universal; however, alopecia is usually classified using the 1st 3 factors. Alopecia não cicatrizante | 2 |
| Úlceras orais | 2 | |
| Lúpus subagudo cutâneo ou lúpus discoide | 4 | |
| Lúpus cutâneo agudo | 6 | |
| Musculoesqueléticas | > 2 articulações envolvidas | 6 |
| Manifestações neuropsiquiátricas | Delírium | 2 |
| Psicose | 3 | |
| Convulsão | 5 | |
| Serosite | Derrame pleural ou pericárdico | 5 |
| Pericardite aguda | 6 | |
| Manifestações Hematológicas | Leucopenia | 3 |
| Trombocitopenia | 4 | |
| Hemólise autoimune | 4 | |
| Manifestações Renais | Proteinúria | 4 |
| Biópsia renal com nefrite lúpica classe II ou V | 8 | |
| Biópsia renal com nefrite lúpica classe III ou IV | 10 | |
| Achados imunológicos | ||
| Anticorpos específicos do LES | Anticorpo anti-dsDNA ou Anticorpo anti-Smith | 6 |
| Níveis de complemento | C3 ou C4 baixo | 3 |
| C3 e C4 baixos | 4 | |
| Anticorpos antifosfolipídicos | Anticorpo anticardiolipina ou anticoagulante de lúpus ou anti-beta2-glicoproteína | 2 |
Para te ajudar a recordar alguns critérios, lembra-te de“SOAP BRAIN MD:”
Visto que não existe, atualmente, um tratamento definitivo disponível, a abordagem do LES visa controlar as agudizações da doença, conter os sintomas e prevenir a lesão de órgão.
Para memorizar as 3 causas de morte mais MAIS Androgen Insensitivity Syndrome comuns no LES, lembra-te: “Lupus patients Patients Individuals participating in the health care system for the purpose of receiving therapeutic, diagnostic, or preventive procedures. Clinician–Patient Relationship die with Redness In their Cheeks.” (Doentes com LES morrem com vermelhidão nas bochechas)