A lesão renal aguda refere-se à perda súbita e frequentemente reversível da função renal, que se desenvolve ao longo de dias ou semanas. A azotemia refere-se a níveis elevados de substâncias que contém nitrogénio no sangue, que acompanham a LRA, e incluem BUN e creatinina. A uremia refere-se especificamente ao conjunto de sintomas que ocorrem na disfunção renal grave. As etiologias da LRA são classificadas como pré-renal, renal ou pós-renal, e a apresentação clínica é variada dependendo da gravidade da disfunção renal. A lesão renal aguda é diagnosticada inicialmente por uma alteração nos níveis de creatinina sérica e, em seguida, a etiologia é determinada pela história clínica, exames laboratoriais, exames de imagem e, eventualmente, biópsia renal. O tratamento da LRA depende da etiologia; no entanto, as condições de volume do indivíduo e os eletrólitos séricos são sempre importantes. Se o tratamento não for bem-sucedido e a LRA progredir para DRC (doença renal crónica), é necessária a terapia renal de substituição com diálise ou transplante renal.
Última atualização: Jul 11, 2023
A lesão renal aguda refere-se a uma diminuição abrupta da função renal, manifestada por um aumento do nível de creatinina sérica, com ou sem redução do débito urinário.
Anteriormente, haviam mais de 30 definições de “insuficiência renal aguda” na literatura que foram atualizadas para o termo LRA.
As causas da LRA são frequentemente organizadas em etiologias pré-renais, renais ou pós-renais. Em causas pré e pós-renais, os rins têm anatomia normal e a lesão deve-se aos efeitos do fator desencadeante.
A lesão renal aguda pode-se manifestar com uma ampla variedade de sintomas, desde estar assintomático, com apenas alterações laboratoriais, até estar em coma por urémia grave.
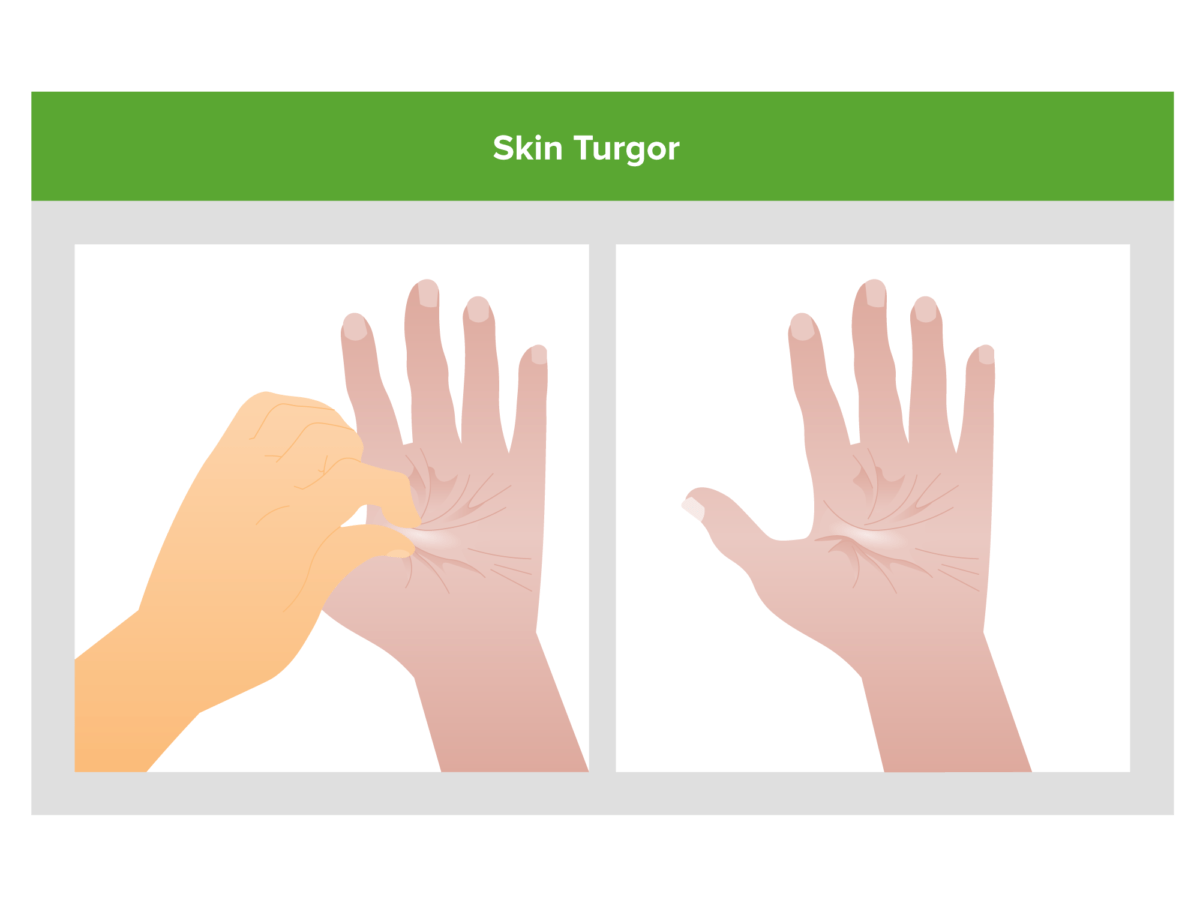
A diminuição do turgor cutâneo (a pele permanece em tenda após ser puxada) Poor skin turgor (skin remains tented after being pinched) é uma potencial pista de que a depleção de volume posse ser a causa da lesão renal aguda de um indivíduo.
Imagem por Lecturio.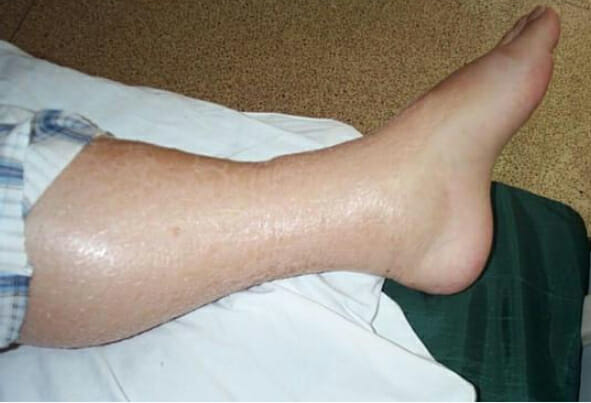
Edema do membro inferior: pode ser visto em indivíduos que se apresentem com hipervolemia como consequência da lesão renal aguda
Imagem: “Leg Edema 01” por Wang Kai-feng, Pan Hong-ming, Lou Hai-zhou, Shen Li-rong, Zhu Xi-yan. Licença: CC BY 2.0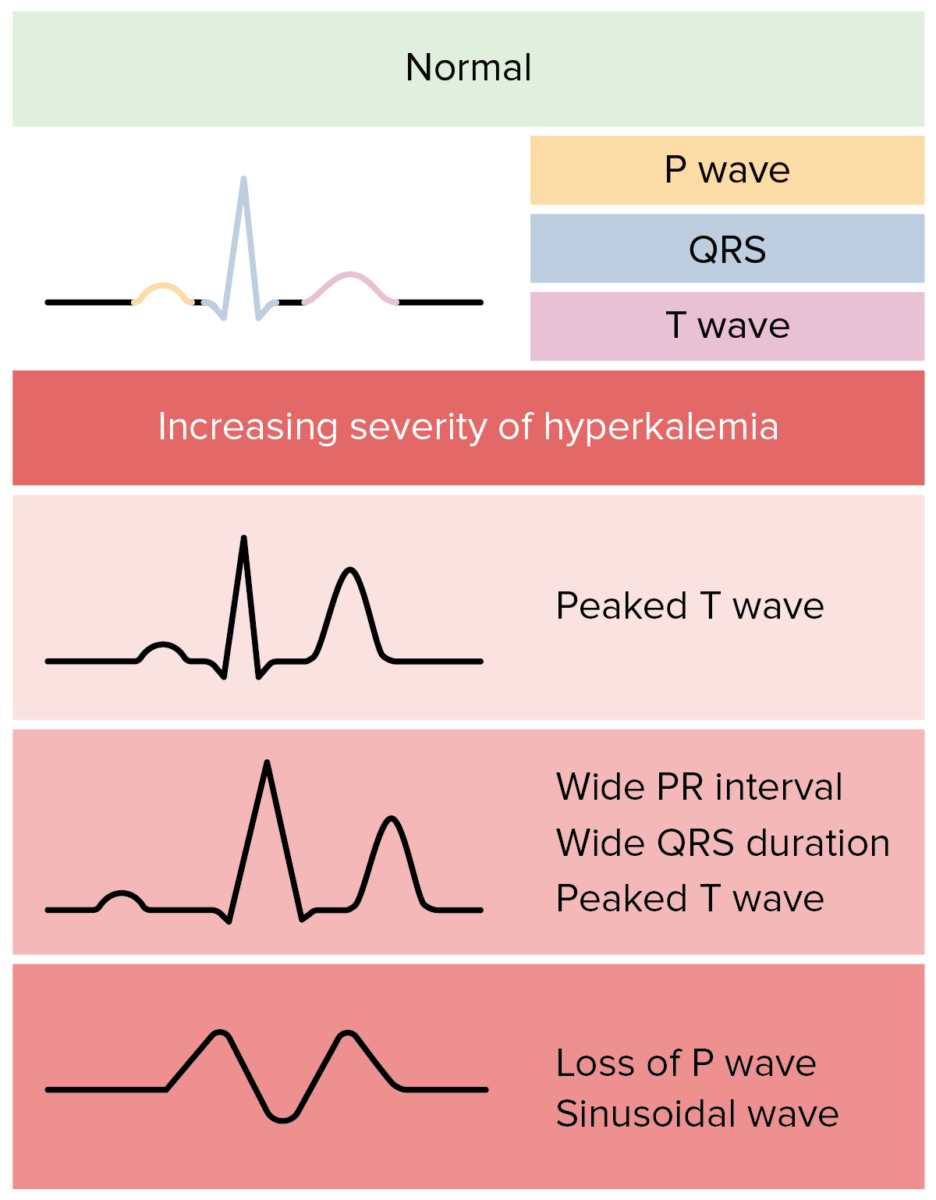
Possíveis alterações do ECG devido a hipercaliemia em indivíduos com lesão renal aguda:
Na realidade, as alterações do ECG na hipercaliemia são mais variáveis e menos previsíveis.
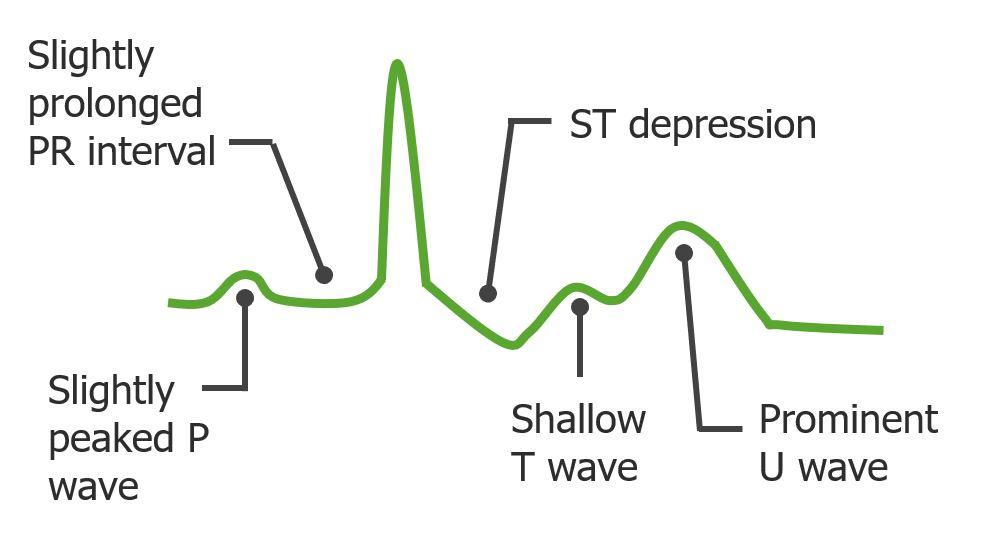
Possíveis alterações no ECG de indivíduos com lesão renal aguda que se apresentem com hipocaliemia
Imagem por Lecturio. Licença: CC BY-NC-SA 4.0
Asterixis: um potencial achado ao exame objetivo num indivíduo com uremia devido à lesão renal aguda
Imagem por Lecturio.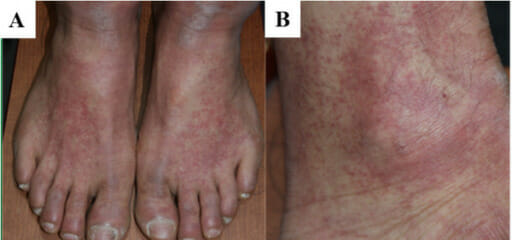
Máculas e manchas eritematosas de tamanho variável num indivíduo com nefrite intersticial aguda
Imagem: “F1: Gross and microscopic exam of the skin.” por Ha Yeon Kim, Sung Sun Kim, Soo Hyeon Bae, Eun Hui Bae, Seong Kwon Ma & Soo Wan Kim. Licença: CC BY 4.0, recortada por Lecturio.A necrose tubular aguda segue um curso clínico característico que envolve 3 fases.
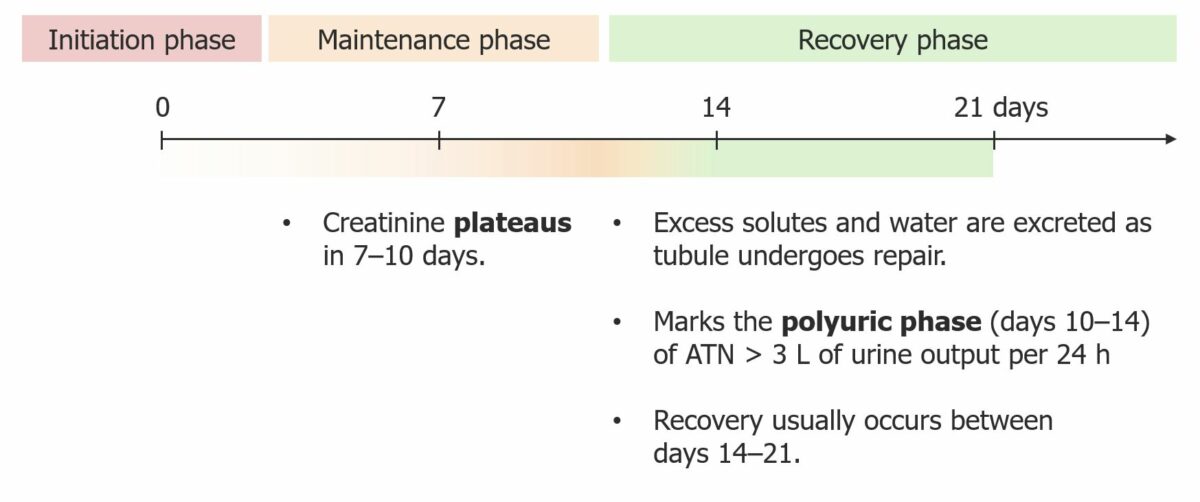
Curso clínico da necrose tubular aguda (NTA)
Imagem por Lecturio. Licença CC BY-NC-SA 4.0O diagnóstico de LRA inclui a identificação de fatores desencadeantes e a determinação da etiologia pré-renal, renal ou pós-renal, para planeamento de um tratamento adequado.
Considerar outros testes específicos para etiologias menos comuns:
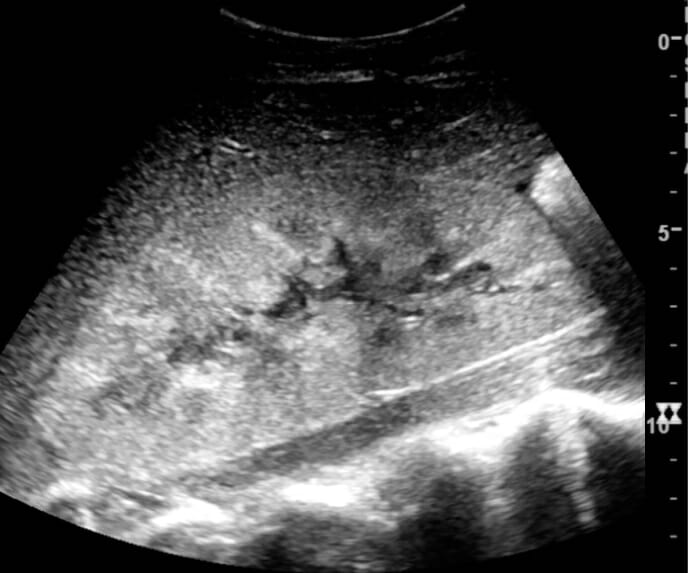
Imagem de ecografia que mostra aumento da ecogenicidade cortical e aumento do rim:
Uma biópsia posterior mostrou necrose tubular aguda.
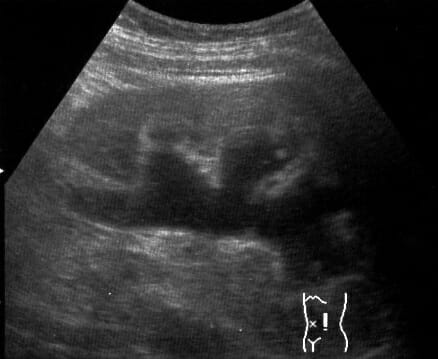
Imagem de ecografia que mostra hidronefrose do rim esquerdo devido a um cálculo ureteral
Imagem: “Hydro” por morning2k. Licença: CC BY 2.5| Pré-renal | Renal (NTA) | |
|---|---|---|
| Densidade Específica | ≥ 1.020 | ≤ 1.010 |
| Osmolalidade urinária (mOsm / kg) | > 500 | <350 |
| Sódio na urina (mEq / L) | 20 | |
| FENa | 1% | |
| Proteína urinária | Mínima | Mínima a grave, dependendo da etiologia |
| Achado | Significado |
|---|---|
| Células tubulares renais | Lesão tubular aguda |
| Eritrócitos | Hemorragia não glomerular / em qualquer parte do trato urinário |
| Eritrócitos dismórficos | Doença glomerular |
| Cilindros eritocitários | Diagnóstico de doença glomerular |
| Leucócitos | Infeção do trato urinário |
| Cilindros leucocitários | Infeção renal |
| Cilindros hialinos | Qualquer doença renal |
| Cilindros granulares | Doença renal mais significativa |
| “Cilindros acastanhados” (muddy brown) | Células tubulares necróticas / lesão tubular aguda |
A etiologia da LRA dita o tratamento; testes adicionais com biópsia podem ser indicados após investigação apropriada e tratamento da hipovolemia ou sobrecarga de fluidos.