A intolerância à lactose (LI) é uma condição clínica que se apresenta com sintomas intestinais após a ingestão de lactose. A má absorção nem sempre está presente, mas quando existe, a causa mais MAIS Androgen Insensitivity Syndrome comum é o défice de lactase Lactase An enzyme which catalyzes the hydrolysis of lactose to d-galactose and d-glucose. Defects in the enzyme cause lactose intolerance. Digestion and Absorption of Carbohydrates devido à não persistência da enzima. A lactose é um dissacarídeo presente no leite que requer a lactase Lactase An enzyme which catalyzes the hydrolysis of lactose to d-galactose and d-glucose. Defects in the enzyme cause lactose intolerance. Digestion and Absorption of Carbohydrates para a decompor nos seus 2 constituintes absorvíveis, a glucose Glucose A primary source of energy for living organisms. It is naturally occurring and is found in fruits and other parts of plants in its free state. It is used therapeutically in fluid and nutrient replacement. Lactose Intolerance e a galactose Galactose An aldohexose that occurs naturally in the d-form in lactose, cerebrosides, gangliosides, and mucoproteins. Deficiency of galactosyl-1-phosphate uridyltransferase causes an error in galactose metabolism called galactosemia, resulting in elevations of galactose in the blood. Lactose Intolerance. A LI apresenta-se tipicamente com distensão e cólicas abdominais, diarreia e flatulência. A suspeita do diagnóstico de IL pode ser clínica, com base nos sintomas após uma refeição contendo lactose e confirmado por um teste respiratório do hidrogénio com lactose. O objetivo do tratamento é eliminar os sintomas, mantendo, ao mesmo tempo, uma ingestão suficiente de cálcio e vitamina D.
Last updated: Dec 15, 2025
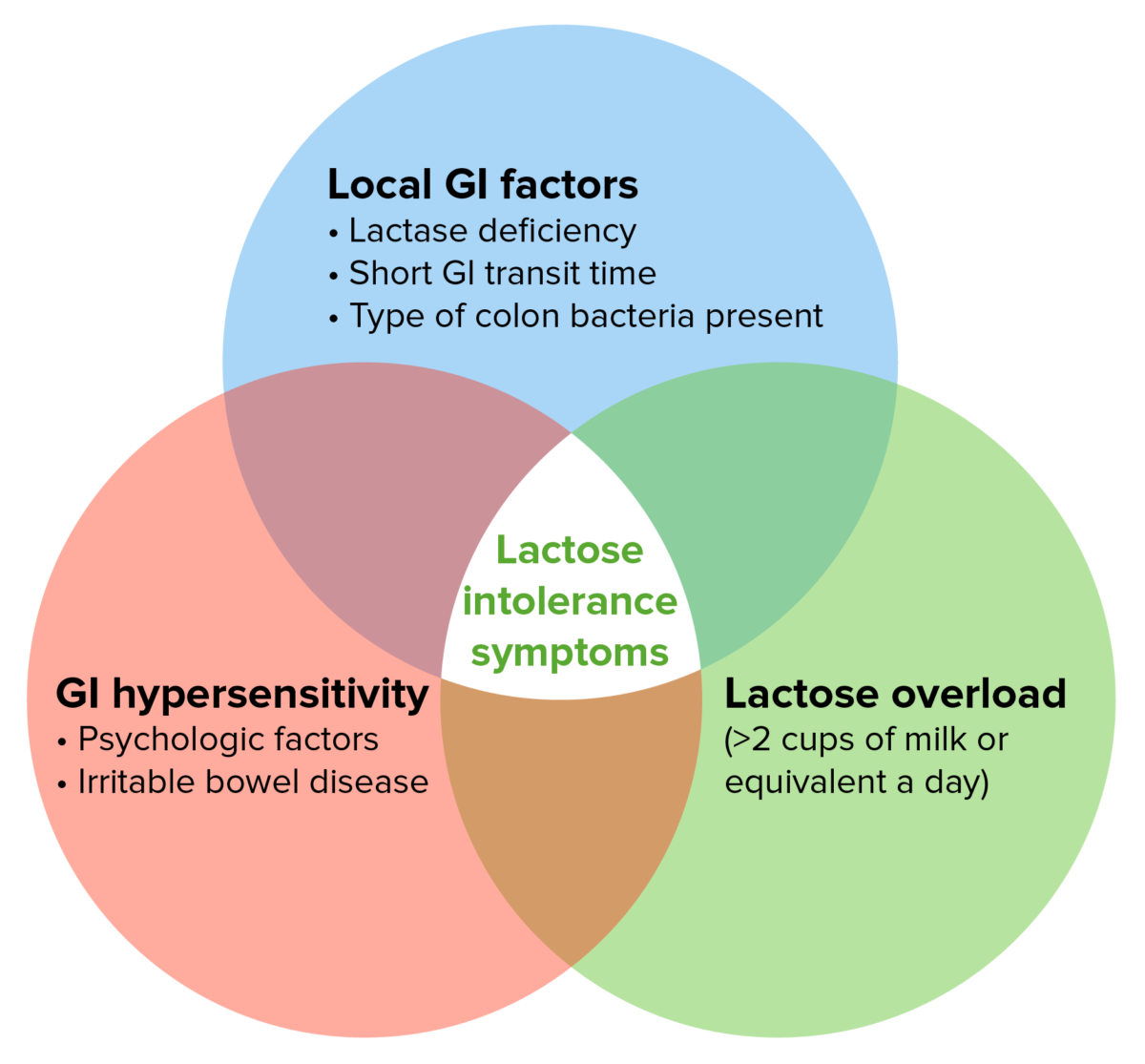
Patogénese dos sintomas da IL:
A probabilidade de uma pessoa com DL primária desenvolver sintomas após a ingestão de lactose depende de vários fatores.
Considerar o diagnóstico de IL caso os sintomas típicos ocorram dentro de poucas horas após a ingestão de uma refeição que contenha lactose e desapareçam após 5 a 7 dias.
Nota: Os estudos realizados para o DL não são suficientes para confirmar IL, exceto se os sintomas também forem provocados pela ingestão de lactose.
Quando é realizado o diagnóstico, devem ser sempre consideradas possíveis causas secundárias do DL:
Tratar a patologia primária. Pode demorar meses até que a atividade da lactase Lactase An enzyme which catalyzes the hydrolysis of lactose to d-galactose and d-glucose. Defects in the enzyme cause lactose intolerance. Digestion and Absorption of Carbohydrates regresse ao normal.