A imunidade humoral adaptativa faz parte integrante do sistema imunológico adaptativo, que confere uma defesa altamente específica contra agentes patogénicos, mas apresenta um maior período de resposta (em comparação com o sistema imunológico inato). A imunidade humoral é o braço do sistema imunológico que protege os fluidos extracelulares linfáticos (linfa), interstício e sistema circulatório (plasma) da contaminação microbiana mediada por moléculas solúveis. As células B desempenham um papel importante, produzindo anticorpos ou imunoglobulinas. A génese linfocitária B inicia-se na medula óssea, através de um progenitor linfoide comum, passando por diferentes estadios para constituir um recetor de células B. A ativação dependente de células T (que produz células de memória) ou independente de células T (produzindo uma resposta de curta duração) torna-o funcionalmente ativo. Quando ativadas, as células B passam por processos que potencializam a afinidade do antigénio, mudança de classe e diferenciação em células plasmáticas e células de memória. As células plasmáticas produzem os anticorpos, enquanto as células B de memória respondem à reinfeção. Existem diferentes isotipos de imunoglobulinas que conferem proteção imunológica através da ativação do complemento, opsonização, neutralização de toxinas ou vírus e indução da lise celular.
Última atualização: Aug 1, 2022
O sistema imunológico fornece defesa (imunidade) contra agentes patogénicos invasores que variam de vírus a parasitas. Os componentes do sistema estão interligados pelo sangue e pela circulação linfática.
Existem 2 linhas de defesa (que se sobrepõem):
| Imunidade inata | Imunidade adaptativa | |
|---|---|---|
| Genética | Codificada pela linha germinativa | Rearranjos de genes envolvidos no desenvolvimento de linfócitos |
| Resposta imune | Inespecífica | Altamente específica |
| Tempo de resposta | Imediata (minutos a horas) | Desenvolve-se por um longo período de tempo |
| Resposta de memória | Sem resposta de memória | Com resposta de memória, que responde rapidamente ao reconhecimento do antigénio |
| Reconhecimento do agente patogénico | Os recetores de reconhecimento de padrões (PRRs), como os TLRs, reconhecem padrões moleculares associados a agentes patogénicos (PAMPs). |
|
| Componentes |
|
|
O sistema imunológico é o principal responsável pela resposta a invasores microbianos. Muitas vezes, o sistema imunológico inato consegue conter os agentes patogénicos, mas os invasores apresentam meios para escapar. A linha de defesa seguinte é o sistema imunológico adaptativo.
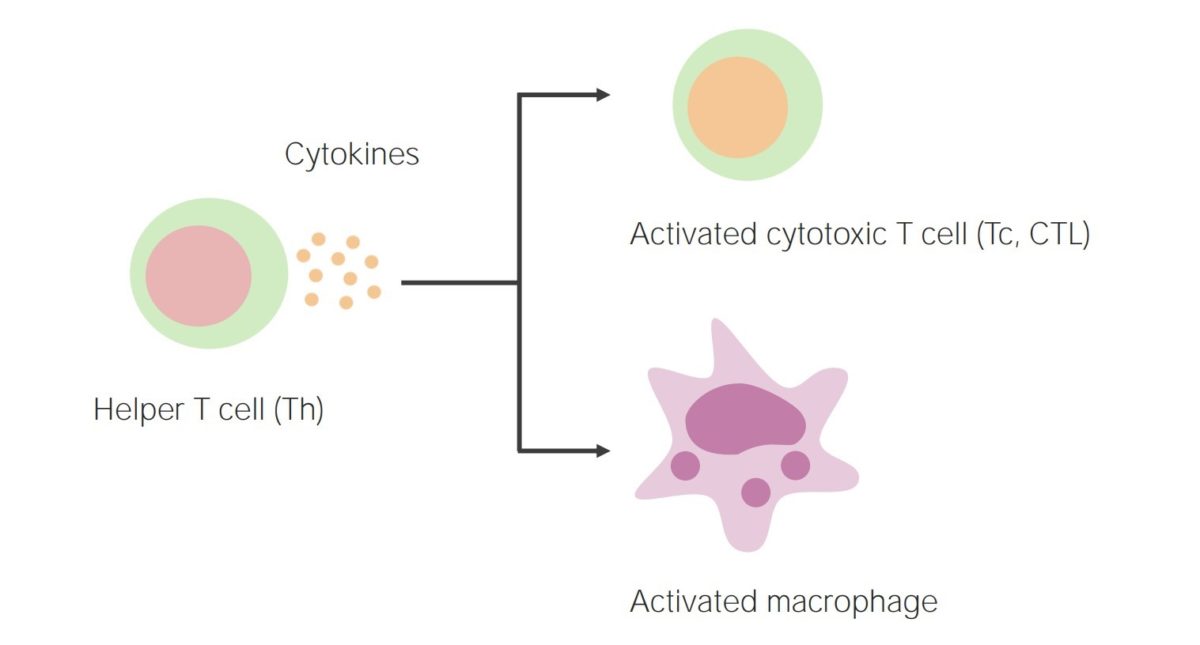
Imunidade mediada por células:
A ativação das células T helper resulta na libertação de citocinas, ativando células T citotóxicas e fagócitos (como macrófagos).
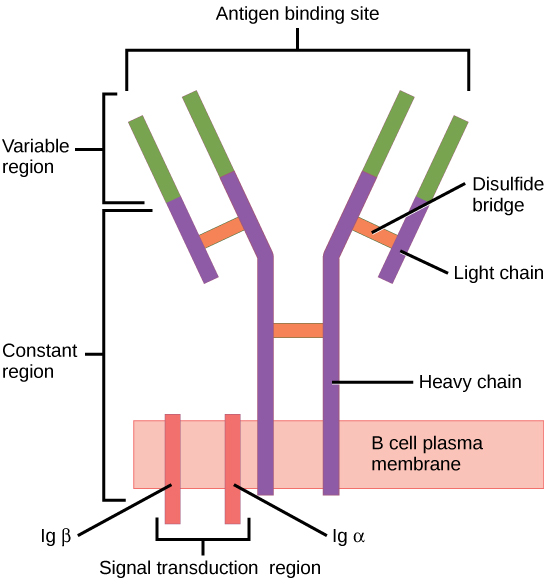
O recetor da célula B (RCB) consiste na molécula de Ig e na molécula sinalizadora:
A Ig contém 2 cadeias pesadas idênticas e 2 cadeias leves idênticas ligadas por uma ponte dissulfeto. A Ig ligada à membrana está ancorada à superfície celular.
Etapas necessárias para a célula B funcionar:
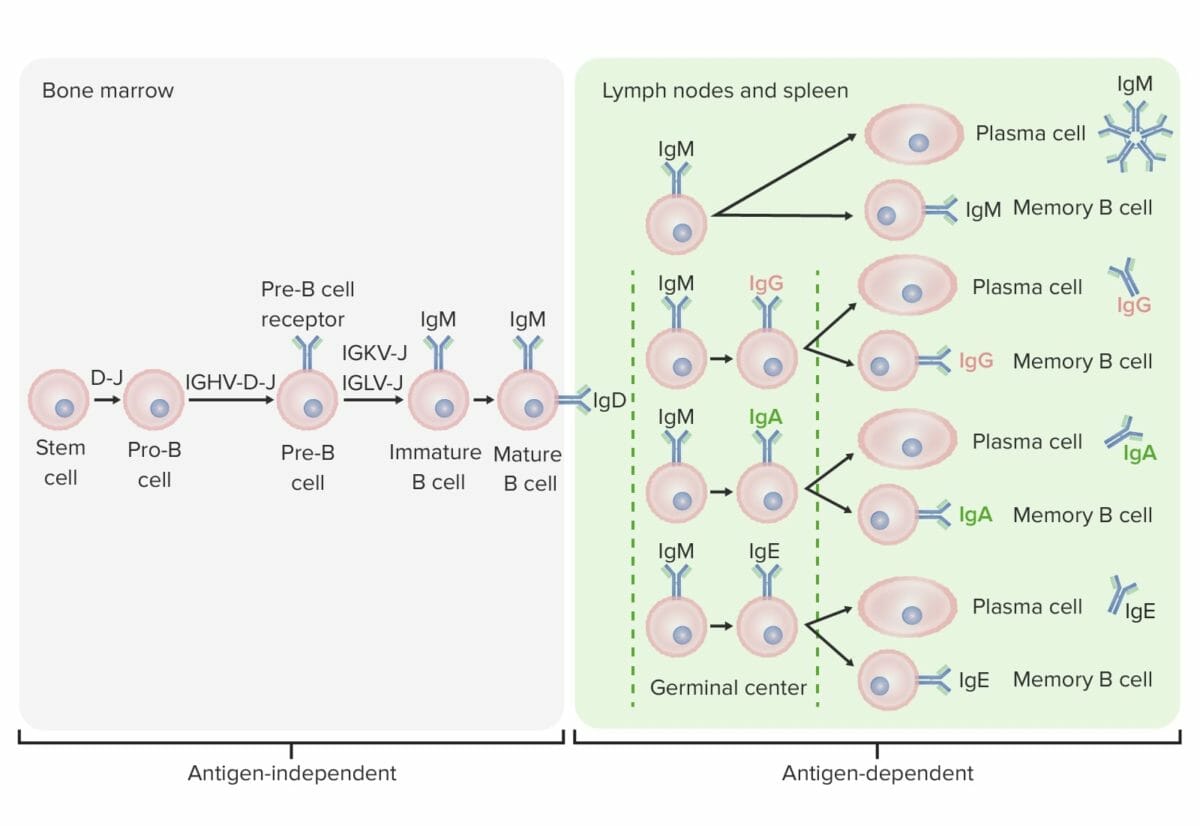
Fases de diferenciação da célula B:
Em estadios independentes de antigénio, a produção de células B começa com a célula estaminal hematopoiética (HSC, pela sigla em inglês), que se torna um progenitor linfoide comum (CLP, pela sigla em inglês), depois uma célula pré-pró-B ou célula B-progenitora. Os próximos passos incluem o rearranjo génico para montagem da molécula de imunoglobulina (Ig). As cadeias pesadas de imunoglobulinas começam com o rearranjo da diversidade e a junção de segmentos para formar a célula pró-B. Na próxima etapa (pré-célula B), é completada a recombinação da cadeia pesada de Ig (variável, diversidade, junção) e forma-se o recetor pré-célula B. O rearranjo da cadeia leve (kappa (κ) ou lambda (λ)) ocorre como resulta da expressão de uma molécula de anticorpo IgM completa por uma célula B imatura. Segue-se a formação da célula B madura (naive) com IgM e IgD.
Os estadios dependentes de antigénio ocorrem em tecidos linfoides secundários. Uma vez que a célula B madura produz IgM e IgD, pode ocorrer a mudança de classe para produzir IgE, IgG e IgA. As células B são ativadas e tornam-se células plasmáticas ou células de memória.
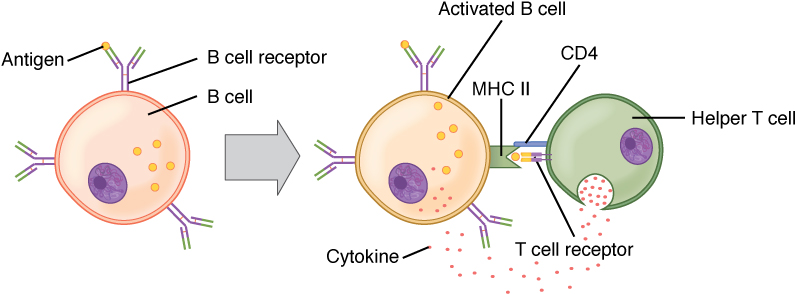
Ativação de células B (dependente de células T):
O antigénio circulante interage com o recetor da célula B (BCR) da célula B. O antigénio é endocitado e degradado, e os componentes peptídicos são complexados com moléculas MHC II da superfície celular. As células T auxiliares foliculares (Tfh, pela sigla em inglês) (células T auxiliares especializadas CD4+) reconhecem e ligam-se ao complexo antigénio-MHC II. As citocinas são libertadas pelas células Tfh, levando à ativação e proliferação de células B. As células B ativadas entram nos centros germinativos, onde continuam o processo, levando à diferenciação.
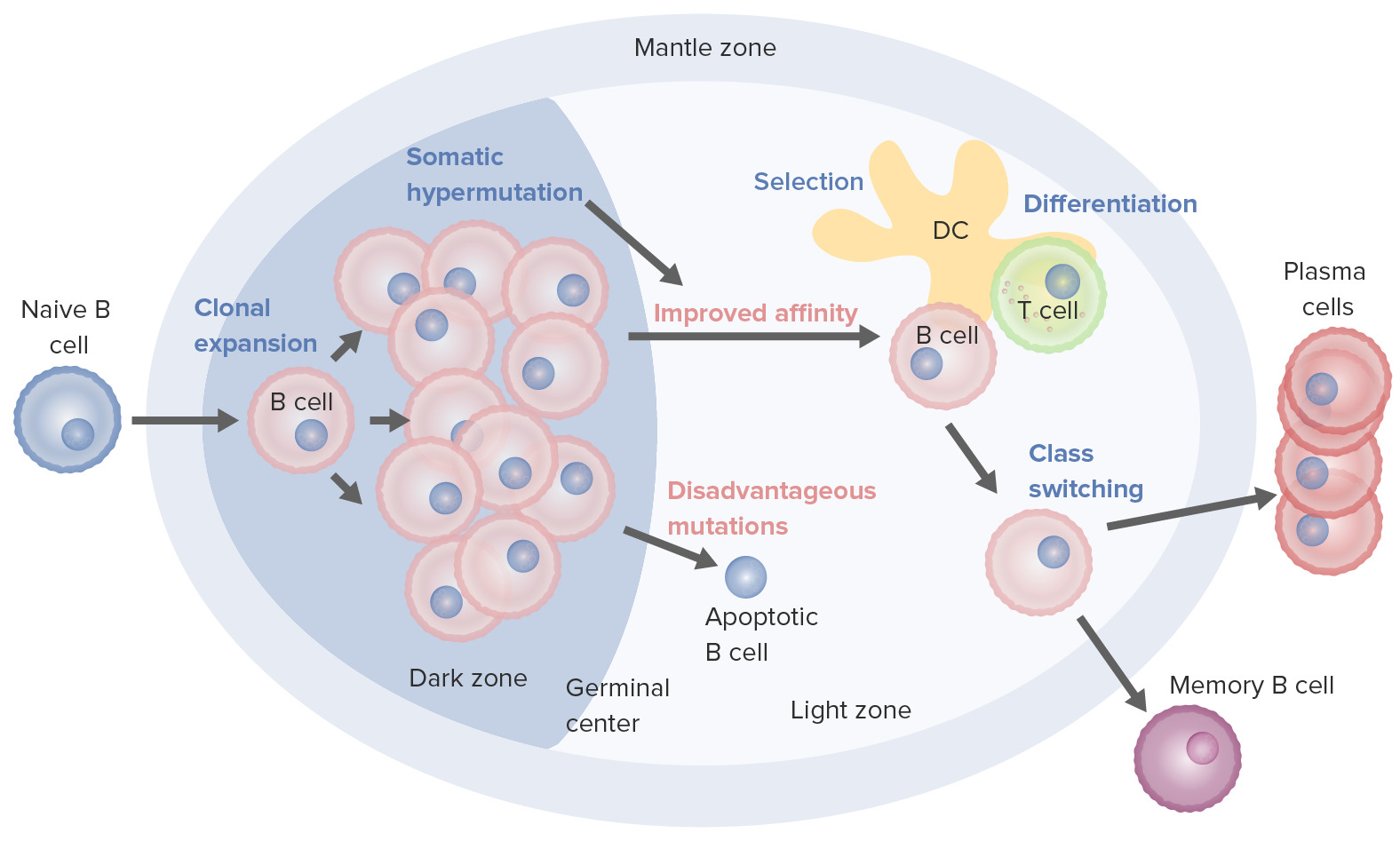
Processos de ativação e maturação de células B que ocorrem no centro germinativo:
Na ativação, a célula B desloca-se da zona do manto e entra no centro germinativo. Dá-se a proliferação de células B (expansão clonal) e o aumento da afinidade do anticorpo para o antigénio, através do processo de hipermutação somática. Os ciclos repetidos de proliferação e hipermutação ajustam o recetor de células B. Contudo, nem todas as células B continuam a diferenciação, sobretudo se a afinidade for fraca. Se a ligação antigénio-anticorpo não for adequada pode ocorrer a apoptose. As células com forte afinidade sobrevivem (seleção) com a ajuda de sinais de sobrevivência de células dendríticas foliculares e células T. Estas células B selecionadas seguem para a mudança de classe e diferenciação em células plasmáticas ou células de memória.
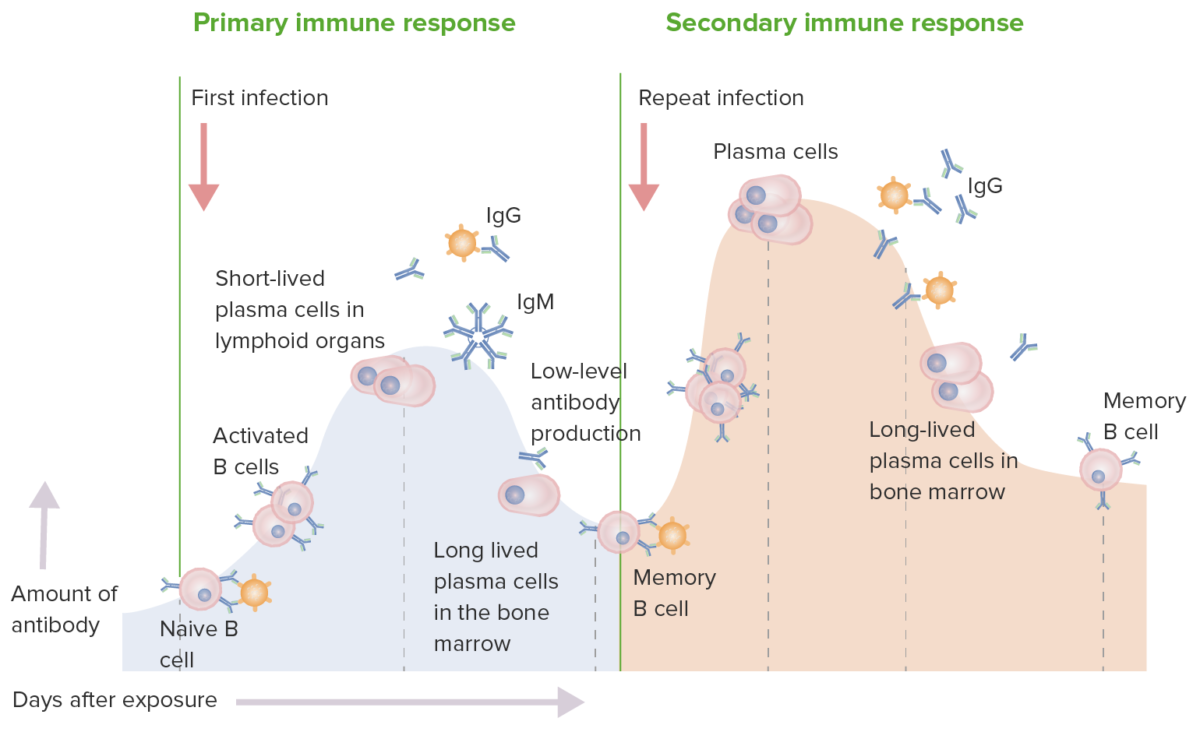
Resposta imune primária e secundária:
Numa resposta imune primária, as células B “naive” são estimuladas pelo antigénio. Ocorre a ativação das células B e, posteriormente, a diferenciação em células secretoras de anticorpos. Os anticorpos são específicos para o antigénio. Inicialmente são produzidos anticorpos IgM e, de seguida, IgG. Embora seja desencadeada uma resposta imune, a produção é de baixa quantidade. Na resposta imune secundária, o mesmo antigénio estimula as células B de memória, levando à produção de maiores quantidades de anticorpos específicos produzidos na resposta primária. A produção e libertação de IgG também ocorrem mais cedo.
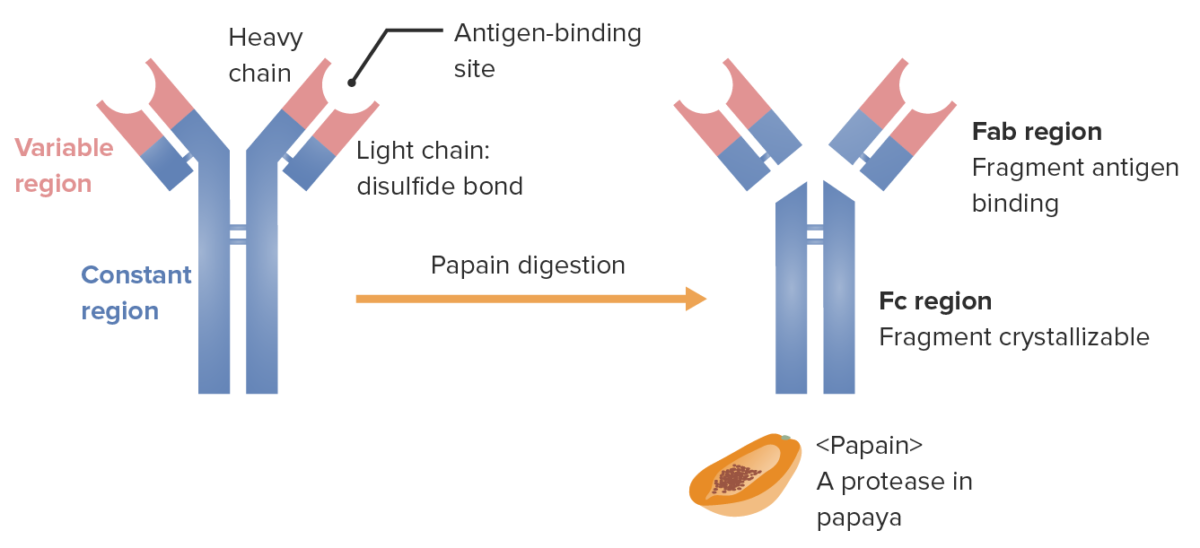
Fragmentos da imunoglobulina (determinada pelo local onde a enzima papaína divide a Ig):
A região Fab (fragmento de ligação ao antigénio) contém as regiões variáveis (a vermelho) e partes da região constante (a azul) das cadeias pesada e leve. A região Fc (fragmento cristalizável) contém a parte restante (cauda) do anticorpo (região constante apenas da cadeia pesada).
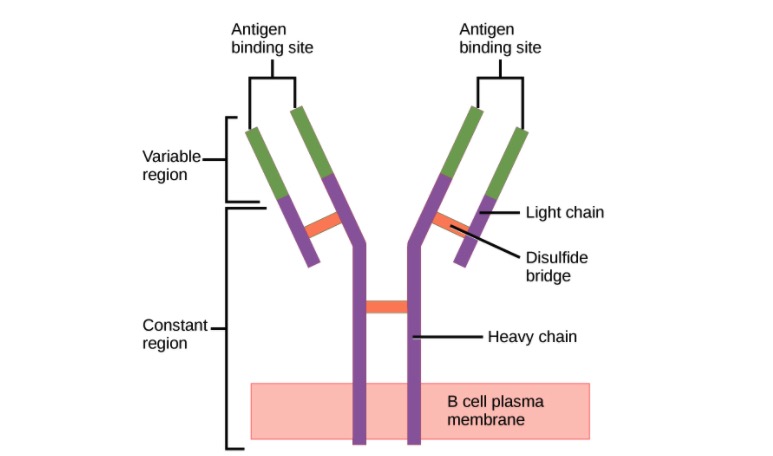
Estrutura do anticorpo (regiões):
Um anticorpo possui uma região variável única (formada por cadeias pesadas e leves) capaz de se ligar a um antigénio diferente e uma região constante (formada por cadeias pesadas).
Proteção contra agentes infeciosos e produtos através de:
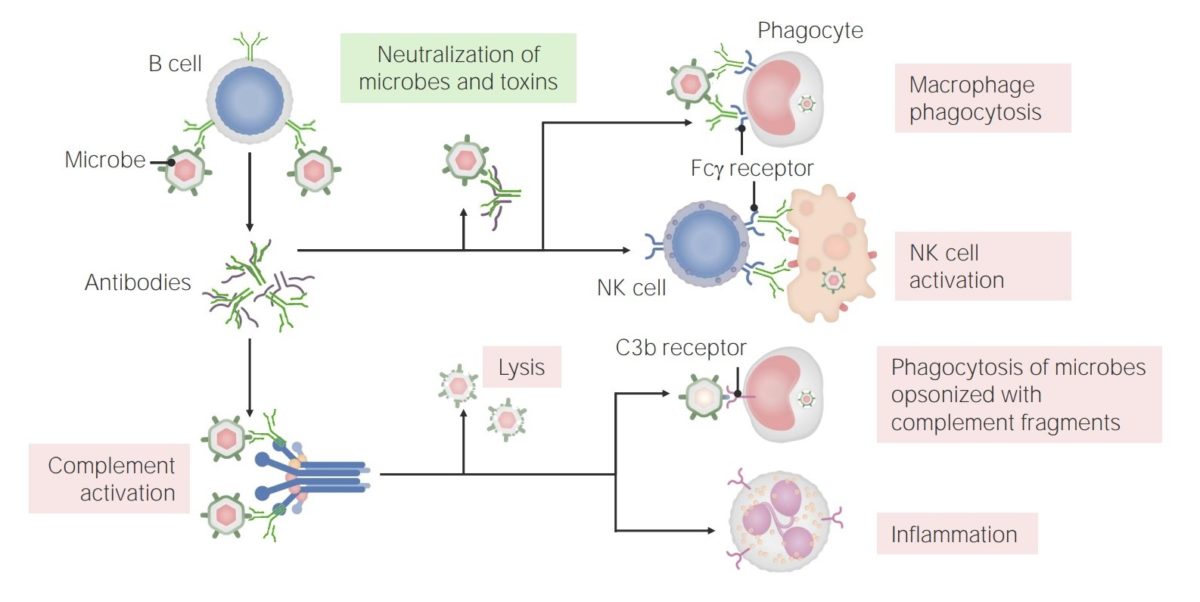
As funções dos anticorpos:
Os anticorpos têm múltiplos papeis na imunidade, incluindo neutralização (de microorganismos e toxinas), promoção da fagocitose e ativação das células NK. Adicionalmente, os anticorpos têm um papel no complemento, que consegue levar a lise microbiana, opsonização e fagocitose, bem como recrutamento/ativação de neutrófilos.