O sistema hepatobiliar é composto pelo fígado, vesícula biliar e vias biliares (intra e extra-hepáticas). O fígado produz a bile Bile An emulsifying agent produced in the liver and secreted into the duodenum. Its composition includes bile acids and salts; cholesterol; and electrolytes. It aids digestion of fats in the duodenum. Gallbladder and Biliary Tract: Anatomy, um fluido constituído por colesterol, fosfolípidos, bilirrubina conjugada, sais biliares, eletrólitos e água. A bile Bile An emulsifying agent produced in the liver and secreted into the duodenum. Its composition includes bile acids and salts; cholesterol; and electrolytes. It aids digestion of fats in the duodenum. Gallbladder and Biliary Tract: Anatomy, que auxilia na digestão e ajuda a eliminar os resíduos, é armazenada na vesícula biliar. O sistema hepatobiliar pode ser afetado por infeções, quistos, massas sólidas, isquemia e obstrução mecânica do fluxo, condições que exigem exames de imagem confiáveis para determinar a respetiva etiologia. Os métodos imagiológicos que avaliam as alterações estruturais hepáticas e das vias biliares incluem a ecografia, a tomografia computadorizada e a ressonância magnética (incluindo a colangiopancreatografia por ressonância magnética). Além disso, a colecintilografia, um estudo de imagem funcional nuclear, ajuda a identificar a patologia da vesícula biliar ao traçar o percurso da bile Bile An emulsifying agent produced in the liver and secreted into the duodenum. Its composition includes bile acids and salts; cholesterol; and electrolytes. It aids digestion of fats in the duodenum. Gallbladder and Biliary Tract: Anatomy na via biliar.
Last updated: Dec 15, 2025
Antes da interpretação de qualquer exame de imagem, o médico deve realizar alguns passos de preparação. Deve ser seguida sempre a mesma abordagem sistemática.
O relatório inclui:
| Tecido | Imagens ponderadas em T1 | Imagens ponderadas em T2 |
|---|---|---|
| Fluido (por exemplo, LCR) | Escuro | Claro |
| Gordura | Claro | Claro |
| Inflamação | Escuro | Claro |
A medicina nuclear difere do resto da radiologia porque é imagiologia funcional, e não estrutural.
| Achado imagiológico | O que significa |
|---|---|
| Vias biliares visíveis | Função hepática normal |
| Enchimento da vesícula biliar | Ducto cístico patente |
| Radiomarcador visível no duodeno | Ducto biliar comum (colédoco) patente |
| Radiomarcador não visível na vesícula biliar | Vesícula biliar obstruída (colecistite aguda) |
| Radiomarcador não visível no duodeno | Atrésia biliar |
| Radiomarcador fora do sistema biliar | Fuga biliar |
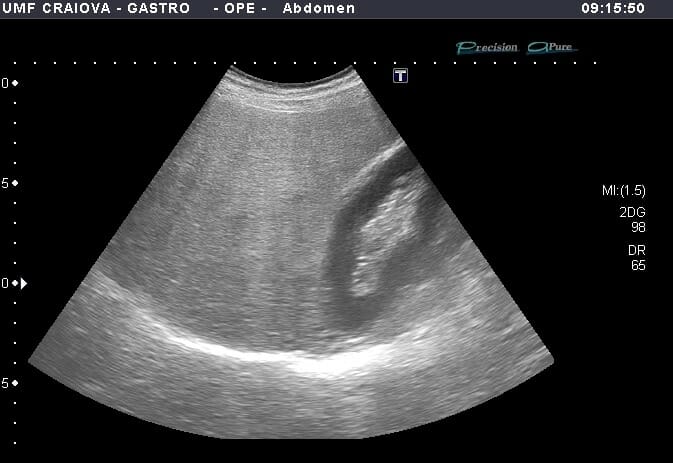
Ecografia em modo B que mostra um fígado hiperecoico em comparação com o parênquima renal e atenuação posterior do parênquima hepático profundo no contexto da esteatose hepática.
Imagem: “Figure 1” de Lăpădat, A.M et al. Licença: CC BY 3.0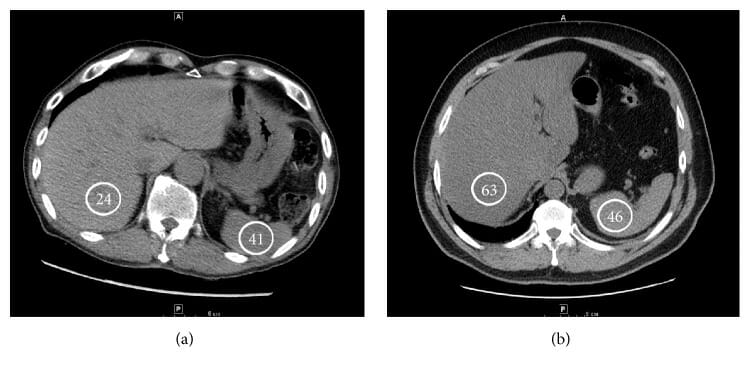
Imagens de TC que mostram um exemplo de um fígado esteatótico (a) e uma atenuação hepática normal (b):
As unidades de Hounsfield estão indicadas nos círculos.
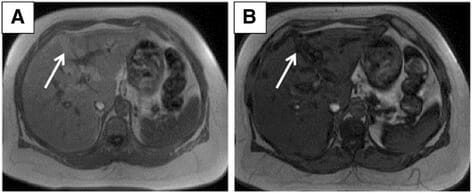
Esteatose hepática subcapsular:
A: A ressonância magnética axial ponderada em T1 gradiente eco de fase mostra áreas de hiperintensidade na região subcapsular (seta).
B: A RM axial ponderada em T1 gradiente eco de fase oposta mostra uma perda de sinal nas regiões subcapsulares correspondentes (seta).

Colecistite na ecografia:
Vesícula biliar com parede espessada
Imagem: “Fig1” de Fujioka, K. et al. Licença: CC BY 4.0, cortada por Lecturio.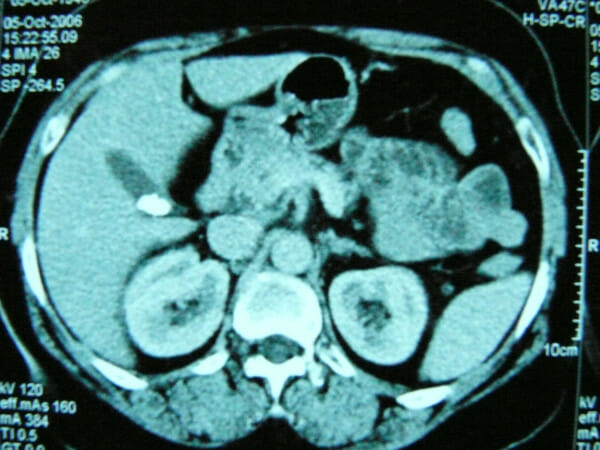
Tomografia computadorizada que mostra a vesícula biliar com um cálculo biliar
Imagem: “F1” de Zagouri, F. et al. Licença: CC BY 2.0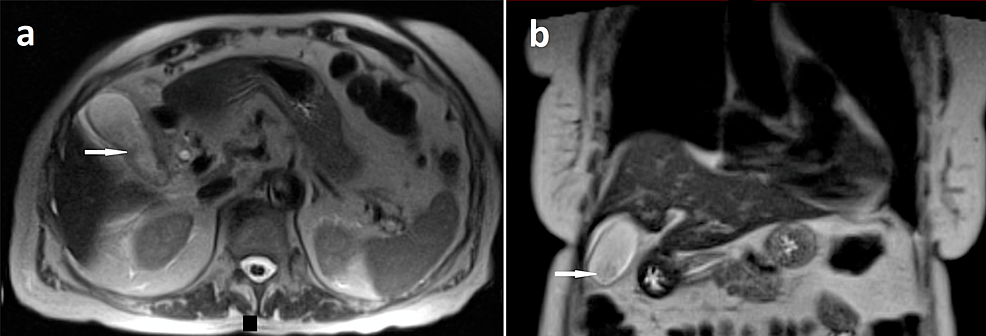
RM do abdómen que mostra uma colecistite:
Os cortes axial (a) e coronal (b) de RM abdominal com contraste ponderada em T2 mostram lama biliar em camadas na vesícula biliar (setas brancas) com espessamento da parede da vesícula biliar e uma lâmina de líquido perivesicular.
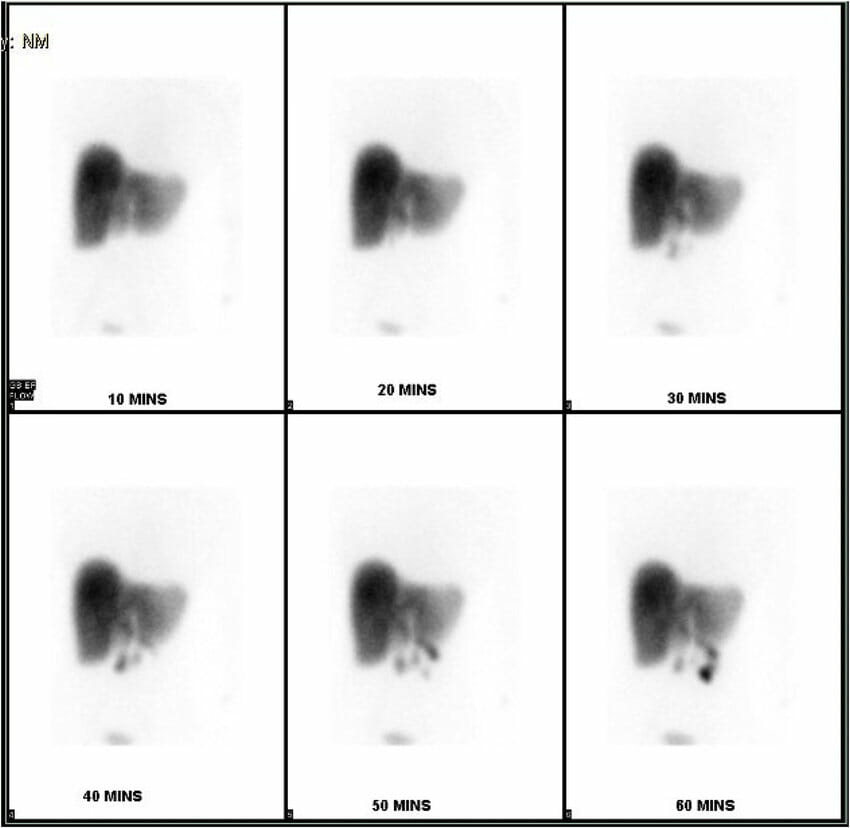
Cintilografia hepatobiliar com ácido iminodiacético que mostra ausência de acumulação do isótopo na vesícula biliar num caso de colecistite alitiásica.
Imagem: “HIDA scan showing non-accumulation of the isotope within the gallbladder” de Rezkallah, K. et al. Licença: CC BY 4.0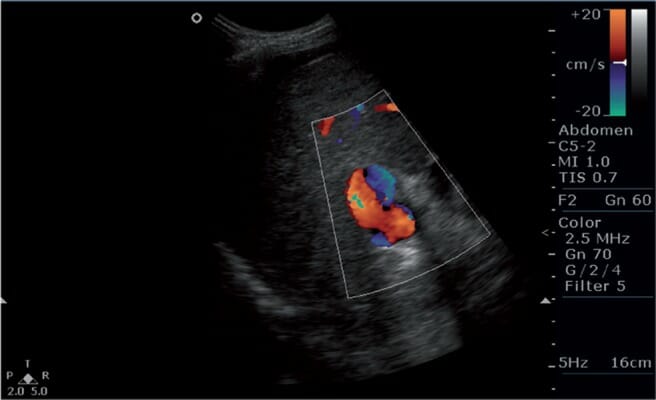
Imagem de Doppler colorido que mostra um fluxo bidirecional (ou inversão do fluxo) na veia porta, achado sugestivo de hipertensão portal
Imagem: “s5fig2” de Mittal, P. et al. Licença: CC BY 2.5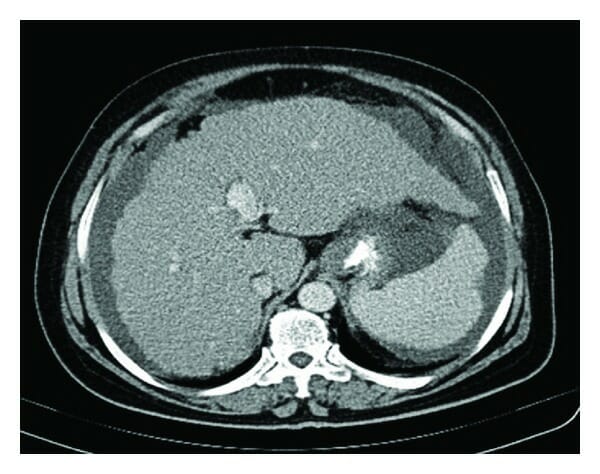
TC abdominal que mostra um fígado cirrótico, esplenomegalia e ascite.
Imagem: “Figure 1” de Nasrollah, M. et al. Licença: CC BY 3.0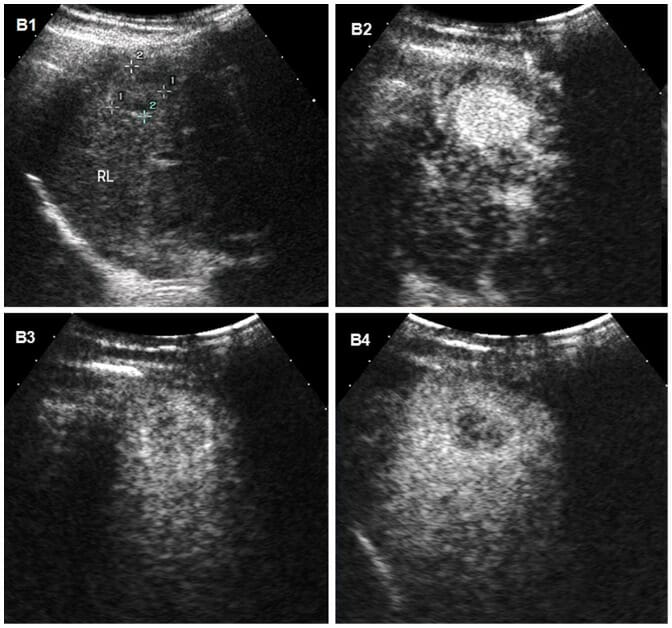
Carcinoma hepatocelular na ecografia:
Imagens ecográficas de carcinoma hepatocelular no fígado de um homem de 31 anos com cirrose.
B1: A ecografia convencional mostra a massa como um nódulo hipoecoico mal definido.
B2–B4: Imagens sequenciais de ecografia com contraste (CEUS) foram obtidas após a injeção de um agente de contraste de microbolhas.
B2: A hipervascularização típica (realce) do CHC é observada durante a fase arterial, 95 segundos após a injeção do agente de contraste.
B3, B4: a massa torna-se hipoecoica nas fases portal e tardia, com a imagem da fase tardia B4 mostrando um leve washout do meio de contraste em 179 segundos, o que ajuda a diferenciar o CHC do colangiocarcinoma ou tumor metastático, que têm tempos de washout mais rápidos.
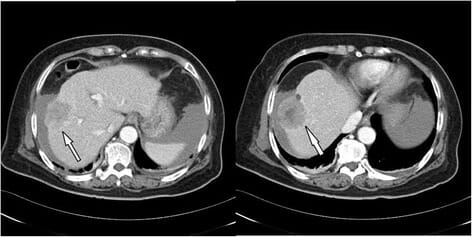
Carcinoma hepatocelular na TC:
TC abdominal trifásica revelando grande tumor (4,8 cm de diâmetro) no lobo direito, compatível com CHC (seta)
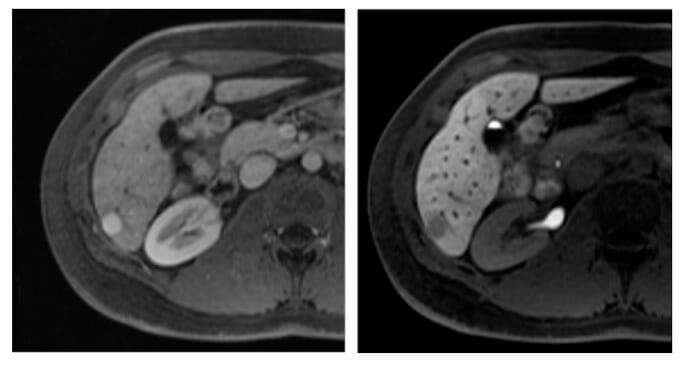
Carcinoma hepatocelular (CHC) na ressonância magnética:
Imagens axiais de RM do fígado obtidas após administração IV de um agente de contraste específico para o hepatócito nas fases arterial (esquerda) e hepatobiliar (direita) obtidas 20 minutos após a aplicação do contraste IV.
Observa-se uma lesão hipervascular (imagem à esquerda, seta a apontar para a lesão). Na imagem da fase hepatobiliar à direita, a lesão (na seta) é hipointensa em relação ao fígado circundante devido à redução da captação do meio de contraste (atribuída à perda de hepatócitos funcionantes na lesão do CHC pouco diferenciada).
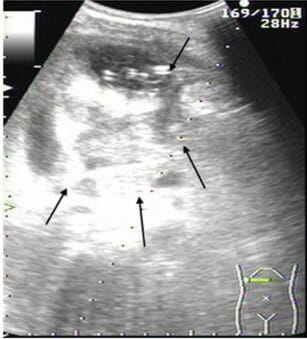
Ecografia abdominal de um abcesso hepático no lobo direito do fígado:
Múltiplas áreas grandes (82 mm × 78 mm) e de baixo sinal (setas)
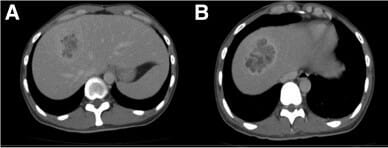
Imagens de TC de um abcesso hepático:
A: Lesão cística heterogénea no segmento 8 do lobo direito do fígado, com um componente parcialmente liquefeito.
B: Imagens axiais que mostram uma lesão com realce das margenss e hipoatenuação central, apontando para um abscesso.
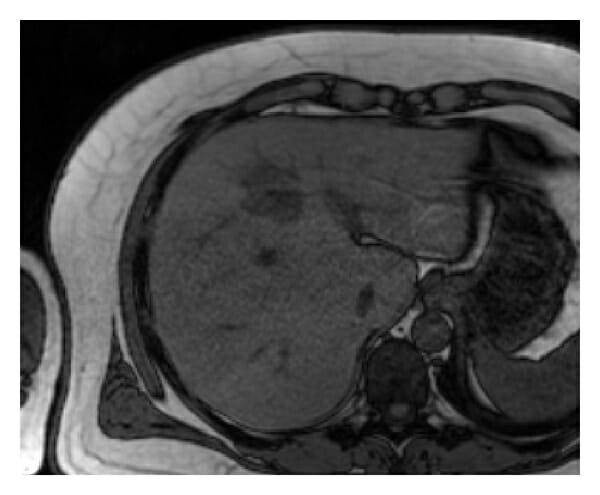
RM hepática que mostra um abcesso:
A massa nodular é hipointensa na RM axial fora de fase ponderada em T1.
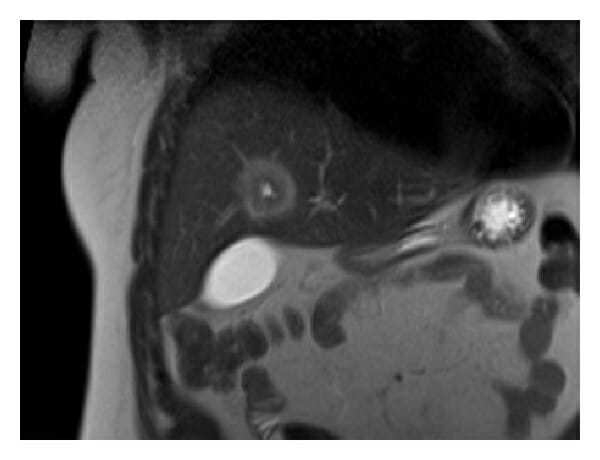
RM hepática que mostra um abcesso:
A lesão apresenta um aspeto em alvo na RM coronal ponderada em T2, com a margem apresentando uma maior intensidade de sinal que o componente central.
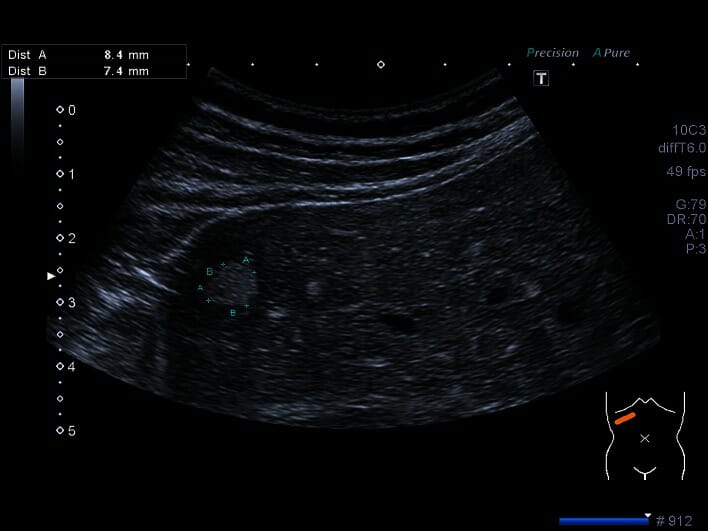
Imagem ecográfica que mostra uma lesão hiperecogénica difusa que representa um hemangioma.
Imagem: “Fig3” de Kaltenbach, TE et al. Licença: CC BY 4.0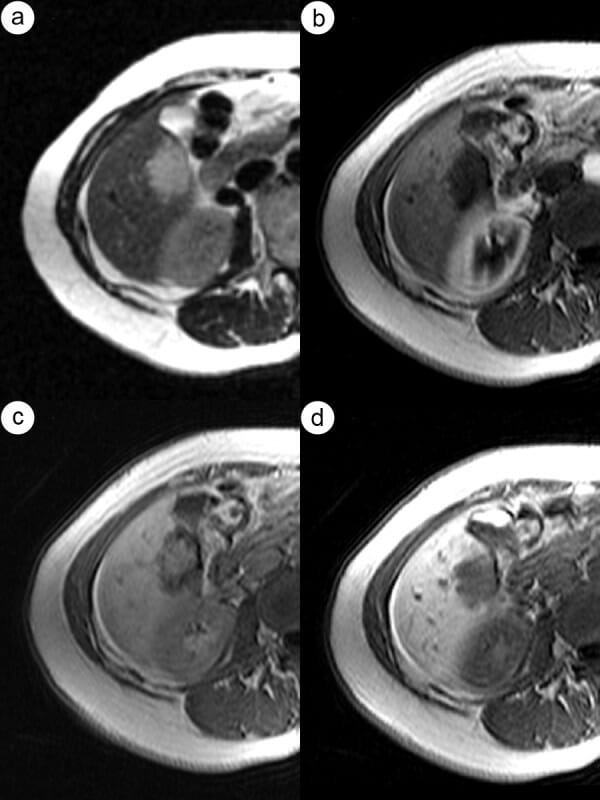
Imagens de TC e RM de hemangioma hepático:
a: A imagem de TC na fase arterial hepática mostra um realce do tipo globular.
b: O padrão globular de realce também é visível na imagem de RM em fase arterial hepática.
c e d: O padrão de realce de preenchimento progressivo pode ser observado nas fases venosa portal (c) e de equilíbrio (d) do estudo de RM.
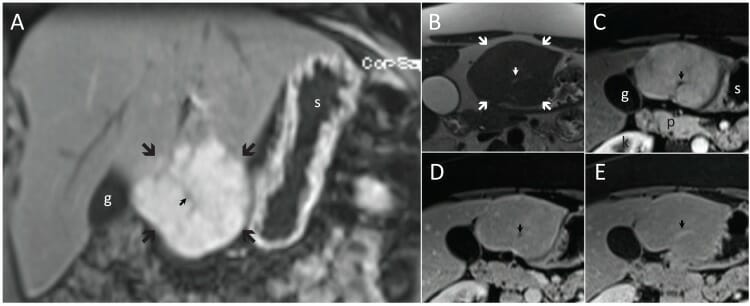
Hiperplasia nodular focal típica (HNF, setas grandes) nos planos coronal (A) e transversais (B–E). A hiperplasia nodular focal é levemente hiperintensa em relação ao fígado em T2 (B) e apresenta um realce marcado em T1 na fase arterial (A e C) seguida de isointensidade nas fases tardias (D e E).
Notar a cicatriz central (seta pequena), hiperintensa em T2 (B) e hipointensa em T1 nas fases arteriais (A e C) e venosa portal (D), e hiperintensa após 5 minutos (E).
g: vesícula biliar
k: rim direito
p: pâncreas
s: estômago
Imagem: “F4”de Albiin, N. Licença: CC BY 2.5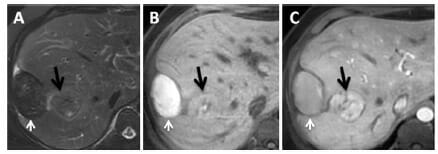
RM num doente com adenoma com hemorragia:
A: Uma sequência T2 com saturação da gordura mostra um nódulo hepático subcapsular com sinal hipointenso.
B: Uma sequência T1 pré-contraste revela uma lesão com sinal hiperintenso, indicando a presença de produtos de degradação da hemoglobina
C: Uma sequência T1 pós-contraste na fase arterial enfatiza a lesão intra-hepática, onde a seta preta aponta para a lesão e a seta branca para o hematoma.