A hipocalcemia, um nível de cálcio sérico < 8,5 mg/dL, pode resultar de várias condições. As causas podem incluir hipoparatiroidismo, fármacos, distúrbios que levam ao défice de vitamina D e muito mais. Os níveis de cálcio são regulados e afetados por diferentes elementos, como a ingestão alimentar, a hormona paratiroideia (PTH), a vitamina D, o pH e a albumina. A apresentação pode variar de uma doença assintomática (défice ligeiro) a uma doença com risco de vida (défice agudo significativo). Os pacientes podem apresentar sintomas que vão desde irritabilidade neuromuscular (tetania, sinal de Chvostek, sinal de Trousseau) a disfunção cardiovascular (arritmia). Para confirmar a hipocalcemia é necessário fazer correção do valor com o nível de albumina ou o cálcio ionizado (a forma metabolicamente ativa), seguido pelo nível de PTH e determinação da causa subjacente. A correção do cálcio é ditada pelo grau de gravidade da hipocalcemia. Em casos graves, é necessário administrar cálcio intravenoso. Recomenda-se o tratamento da causa subjacente.
Última atualização: Dec 21, 2022
O cálcio é o mineral mais abundante no corpo humano; 99% é encontrado no osso. O cálcio no sangue existe em 3 formas:
Níveis:
Importância do cálcio:
Os ossos, os intestinos e os rins estão envolvidos na homeostasia.
Elementos-chave da regulação do cálcio:
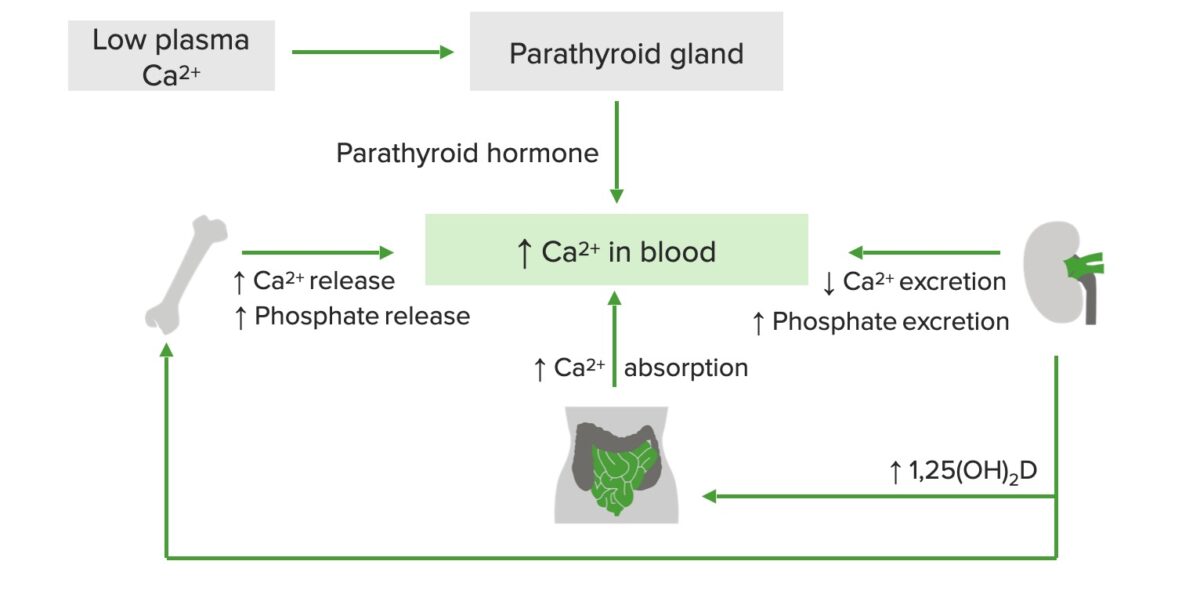
Diagrama esquemático da regulação do cálcio:
O cálcio plasmático baixo estimula a libertação da hormona paratiroideia (PTH), que aumenta a libertação de cálcio e fosfato dos ossos, a absorção de cálcio no trato gastrointestinal e a produção de vitamina D nos rins. Por sua vez, a vitamina D ativa aumenta a libertação de cálcio dos ossos e a absorção de cálcio no intestino delgado.
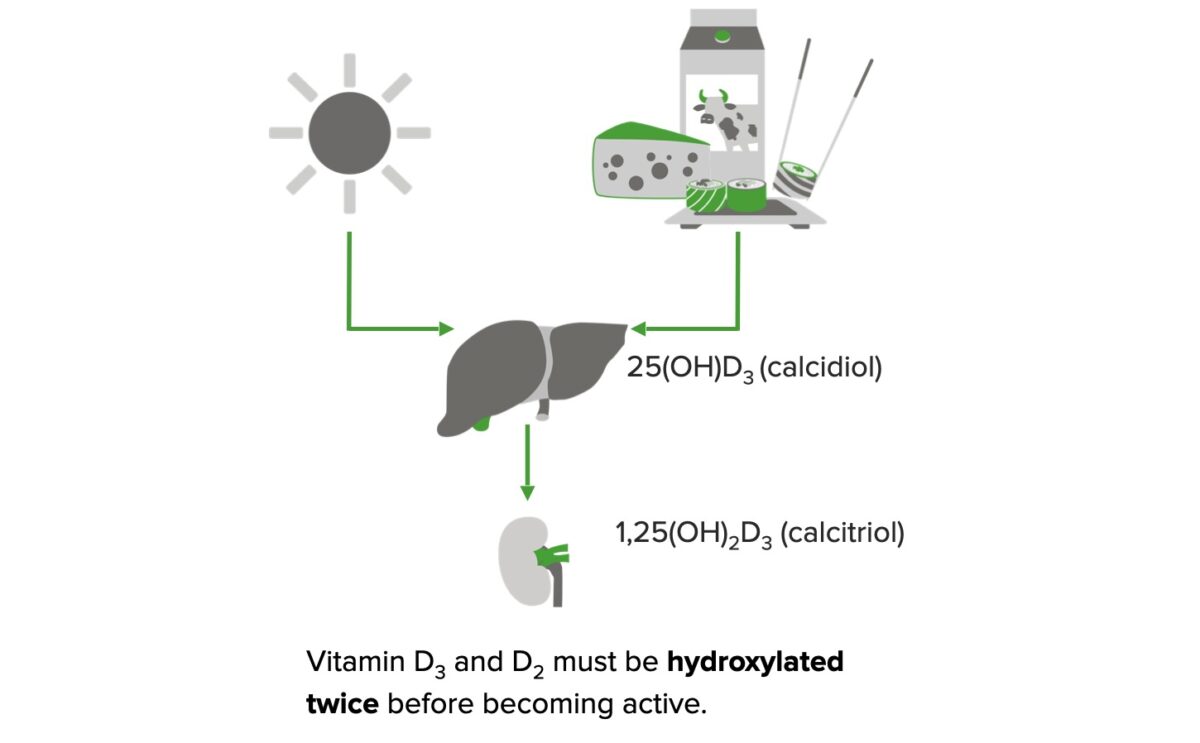
Formação de vitamina D ativa:
Na presença de luz solar, o 7-desidrocolesterol é convertido em colecalciferol (vitamina D3) na pele.
A vitamina D2 (fontes/suplementos vegetais) e a vitamina D3 (fontes/suplementos animais) são obtidas a partir da dieta.
Ambas as formas requerem um processo de hidroxilação enzimática de 2 etapas antes de poderem exercer efeitos biológicos.
A vitamina D2/D3 é convertida em 25-hidroxivitamina D3 (calcidiol) no fígado. No rim, o calcidiol é convertido em 1,25-di-hidroxivitamina D3 (calcitriol), que é a forma ativa.
Associado a ↑ PTH:
Hipoparatiroidismo (↓ PTH):
Induzido por fármacos:
Outros:
As manifestações dependem do nível e do início da hipocalcemia:
Sintomas:

Sinal de Trousseau:
O sinal de Trousseau é induzido insuflando o braçal do esfigmomanómetro acima da pressão sistólica durante 3 minutos. O sinal é demonstrado pela adução do polegar, flexão das articulações metacarpofalângicas, extensão das articulações interfalângicas e flexão do punho.
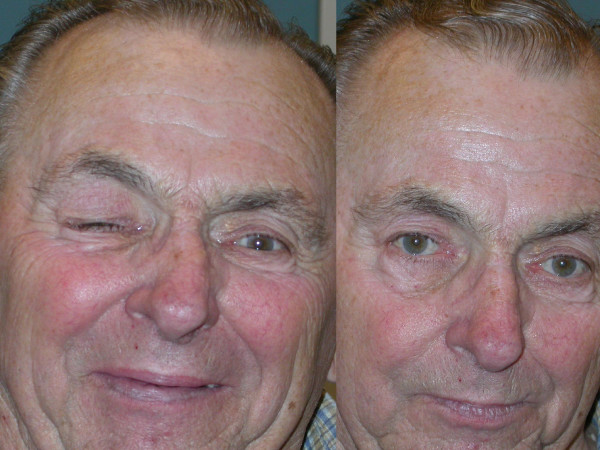
Sinal de Chvostek:
O sinal de Chvostek é induzido pela percussão sobre o nervo facial da bochecha, o que causa espasmos da musculatura da boca.
| Diagnóstico | Hipoparatiroidismo | Défice de vitamina D | Défice de magnésio | Doença renal crónica |
|---|---|---|---|---|
| PTH | Baixa | Alta | Normal/baixa | Alta |
| Fos | Alto | Baixo | Normal | Alto |
| 25(OH)D | Normal | Baixo* | Normal | Normal/baixo |
| 1,25(OH)2D | Normal/baixo | Normal/alto* | Normal | Baixo |
| Mg | Normal | Normal | Baixo | Normal/alto |
| Pistas clínicas |
|
|
|
Creatinina anormal |
O tratamento depende da causa subjacente e da gravidade.
Abordagem em:
Tratamento:
Abordagem em:
Tratamento:
A seguir estão as doenças relacionadas com a hipocalcemia: