A hemorragia intracerebral (HIC) refere-se a um sangramento espontâneo ou traumático no parênquima cerebral e é a segunda causa mais MAIS Androgen Insensitivity Syndrome comum de acidente vascular cerebral, frequentemente conhecido como AVC, após o AVC isquémico. Trauma, hipertensão, vasculopatia, malformações vasculares, tumores, coagulopatia e conversão hemorrágica de AVC isquémico podem ser todos fatores causais. A apresentação clínica pode variar dependendo do tamanho e da localização da hemorragia e pode incluir cefaleia, sinais e sintomas neurológicos e alteração do nível de consciência até ao coma Coma Coma is defined as a deep state of unarousable unresponsiveness, characterized by a score of 3 points on the GCS. A comatose state can be caused by a multitude of conditions, making the precise epidemiology and prognosis of coma difficult to determine. Coma. O tratamento inclui estabilização, interrupção ou reversão da anticoagulação, controlo da pressão arterial, monitorização numa UCI neurológica e possível intervenção neurocirúrgica. A hemorragia intracerebral está associada a morbilidade e mortalidade significativas.
Last updated: Dec 15, 2025
A hemorragia intracerebral (HIC) refere-se a um sangramento espontâneo ou traumático no parênquima cerebral e é a segunda causa mais MAIS Androgen Insensitivity Syndrome comum de acidentes vasculares cerebrais (AVCs).
HIC profunda:
HIC lobar:
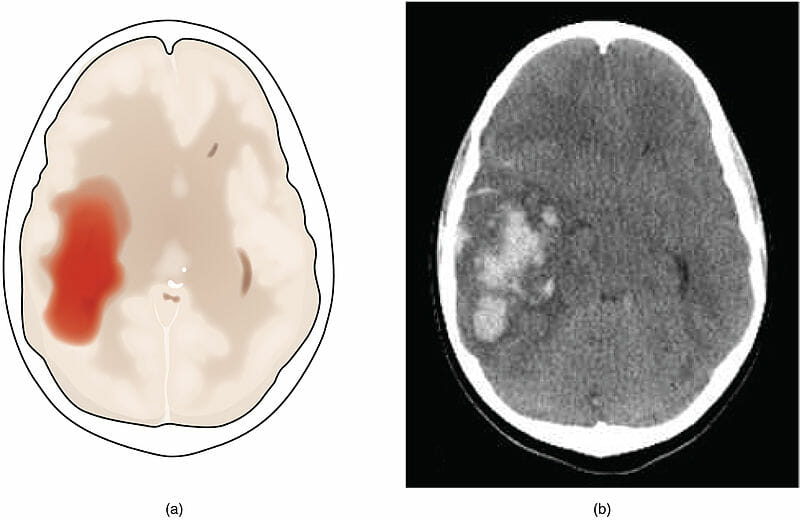
(a) ilustração de uma hemorragia intracerebral
(b) TC de uma hemorragia intracerebral
Na ausência de trauma, o sangramento do parênquima cerebral geralmente resulta da rutura de pequenas artérias penetrantes.
A ruptura vascular geralmente ocorre na bifurcação das arteríolas afetadas ou próximo das mesmas e é atribuída a alterações vasculares degenerativas associadas a:
Causa um efeito de massa que leva a:
Os sinais e sintomas da HIC dependem da localização anatómica e do tamanho da hemorragia.
Os achados seguintes sugerem comprometimento neurológico rapidamente progressivo devido à elevação da PIC:
Deve-se suspeitar de hemorragia intracerebral em qualquer indivíduo que apresente sinais ou sintomas neurológicos sugestivos de AVC. O diagnóstico imediato é fundamental, pois a HIC está associada a morbilidade e mortalidade significativas.
TAC de crânio sem contraste:
Imagem de acompanhamento:
A eletroencefalografia é indicada para avaliar convulsões e encefalopatia inexplicada.
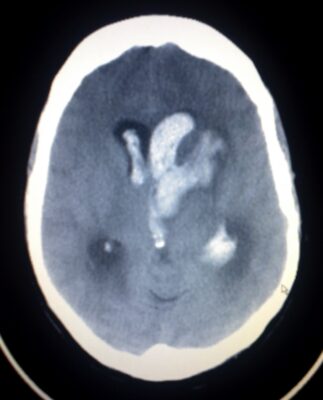
Uma TAC mostrando hemorragia intracerebral com extensão intraventricular
Imagem: “Intracerebral hemorrhage (CT scan). This image shows an intracerebral and intraventricular hemorrhage of a young woman. The woman was one week post partum, with no known trauma involved.” por Glitzy queen00. Licença: Public Domain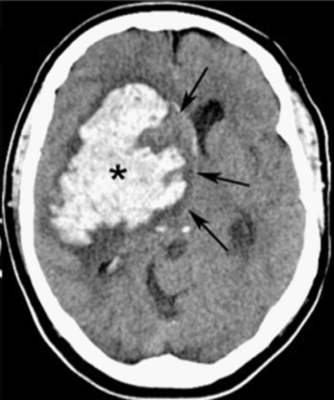
Uma TAC demonstrando hemorragia intracerebral nos gânglios da base com edema circundante e desvio da linha média
Imagem: “CT of basal ganglionic hemorrhage” por Shazia Mirza and Sankalp Gokhale. Licença: CC BY 4.0A HIC aguda é uma situação neurológica emergente que às vezes pode exigir intervenção cirúrgica. Os indivíduos afetados devem ser tratados numa UCI ou numa unidade de AVC. A falha no tratamento imediato pode resultar em expansão hemorrágica, lesão cerebral do parênquima, PIC elevada, herniação cerebral e, por fim, morte.