O glaucoma é uma neuropatia ótica caracterizada por defeitos típicos do campo visual e por atrofia do nervo ótico, vista como uma escavação do disco ótico no exame oftalmológico. O glaucoma agudo é uma emergência médica. O glaucoma é, frequentemente, mas nem sempre, causado pelo aumento da pressão intraocular (PIO). Frequentemente, há perda de visão periférica que, eventualmente, leva à perda da visão central. Os 2 principais tipos de glaucoma são o de ângulo aberto e o de ângulo fechado. O excesso de produção ou a diminuição da excreção do humor aquoso levam ao surgimento do glaucoma de ângulo aberto. Os sintomas surgem gradualmente. O glaucoma de ângulo fechado resulta do bloqueio do ângulo (da íris e da córnea), impedindo a drenagem do humor aquoso. O diagnóstico envolve a determinação da PIO (tonometria) e a visualização do ângulo com uma lâmpada de fenda (gonioscopia). O tratamento consiste em medicação tópica que reduz a PIO, e cirurgia ocular.
Última atualização: Jun 8, 2022
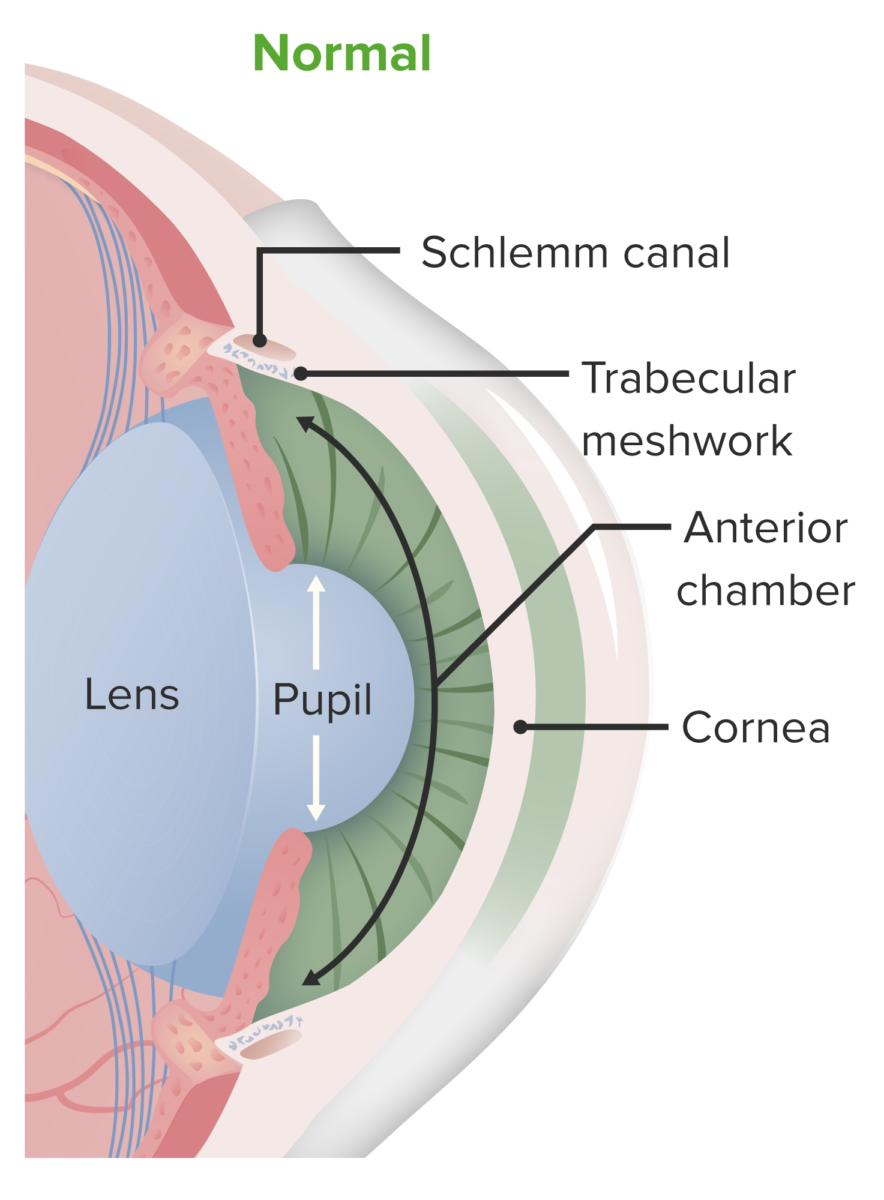
Anatomia da câmara anterior do olho. O humor aquoso é produzido na câmara posterior, mas desloca-se para a câmara anterior (passando pela pupila). É drenado da câmara anterior através da rede trabecular e do canal de Schlemm.
Imagem por Lecturio.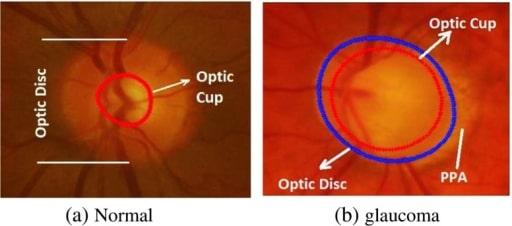
Esta imagem mostra as alterações na fundoscopia que ocorrem no glaucoma. Observe o exame fundoscópico normal à esquerda e os achados consistentes com glaucoma à direita, com uma grande área de escavação a ocupar a maior parte do disco ótico.
Imagem: “Comparison of the optic disc area of the a normal and b glaucomatous image” por Manchester Metropolitan University, School of Computing, Mathematics and Digital Technology, Manchester, M1 5GD, UK. Licença: Código Aberto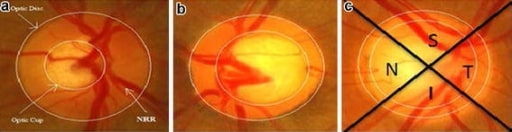
A progressão do glaucoma: (a) olho normal; (b) olho com glaucoma moderado; e (c) olho com glaucoma grave. Observe o aumento contínuo da relação entre a área de escavação e o disco óptico.
Imagem: “a Normal eye; b eye with moderate glaucoma; c eye with severe glaucoma” por US National Library of Medicine. Licença: CC BY 4.0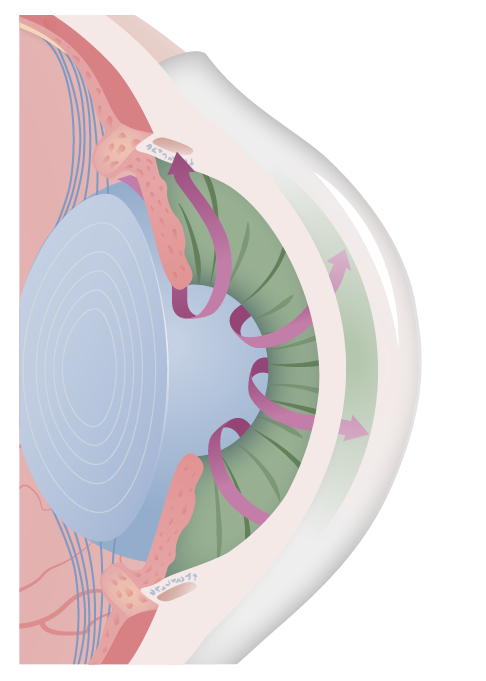
Ilustração do ângulo aberto e do fluxo livre do humor aquoso num glaucoma de ângulo aberto. A causa mais comum é idiopática e está relacionada ou com o aumento da produção, ou com a diminuição da drenagem.
Imagem por Lecturio.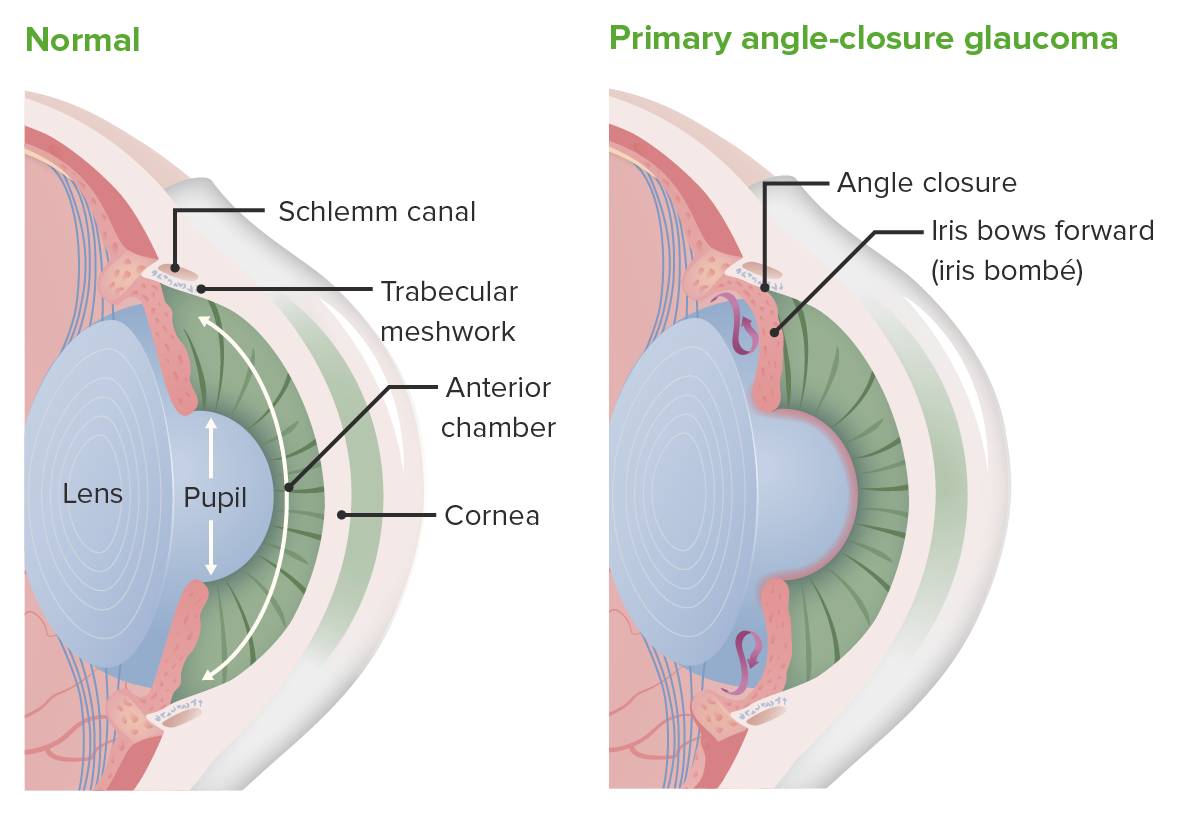
As alterações que ocorrem no glaucoma de ângulo fechado. No olho normal (imagem à esquerda), o humor aquoso sai da câmara posterior e entra na câmara anterior, onde pode ser drenado através da rede trabecular e do canal de Schlemm. Em pacientes com glaucoma de ângulo fechado (imagem da direita), há um bloqueio desse trajeto, resultando numa acumulação de humor aquoso, com consequente aumento da pressão intraocular.
Imagem por Lecturio.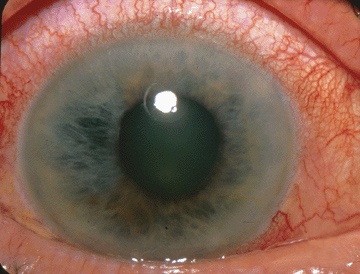
Fotografia a mostrar glaucoma agudo de ângulo fechado
Imagem: “The Eyes Have It” por Jonathan Trobe, M.D. License: CC BY 3.0Os diagnósticos diferenciais do glaucoma incluem as seguintes condições: