A fibrose pulmonar idiopática é uma doença pulmonar intersticial que pertence à categoria das principais pneumonias intersticiais idiopáticas. Como o próprio nome indica, as causas exatas não estão bem esclarecidas. Frequentemente os pacientes apresentam-se em estadio moderado a avançado com dispneia progressiva e tosse não produtiva. O diagnóstico é realizado através de achados imagiológicos característicos, testes de função pulmonar que indicam doença pulmonar restritiva e biópsia pulmonar (se necessária). Existem poucas opções terapêuticas com o objetivo de atrasar a progressão da doença. O transplante pulmonar é a única intervenção com intuito curativo se o paciente for candidato.
Última atualização: Aug 1, 2023
A fibrose pulmonar idiopática (FPI) é o tipo mais comum de doença pulmonar intersticial (DPI) e é caracterizada por fibrose crónica, progressiva e irreversível do parênquima pulmonar.
A FPI tem sido uma doença difícil de estudar pela sua raridade e evolução na prática diagnóstica.
A causa da FPI mantém-se pouco clara. No entanto, na hipótese atual sobre a patogénese da FPI, as seguintes exposições podem levar à lesão epitelial alveolar inicial:
O mecanismo subjacente é pouco compreendido.
Pacientes com FPI podem ter apresentações variáveis e, no início do seu curso clínico, a FPI pode ser assintomática.
Achados gerais:
Os pacientes podem apresentar hipertensão pulmonar (HP) e cor pulmonale:
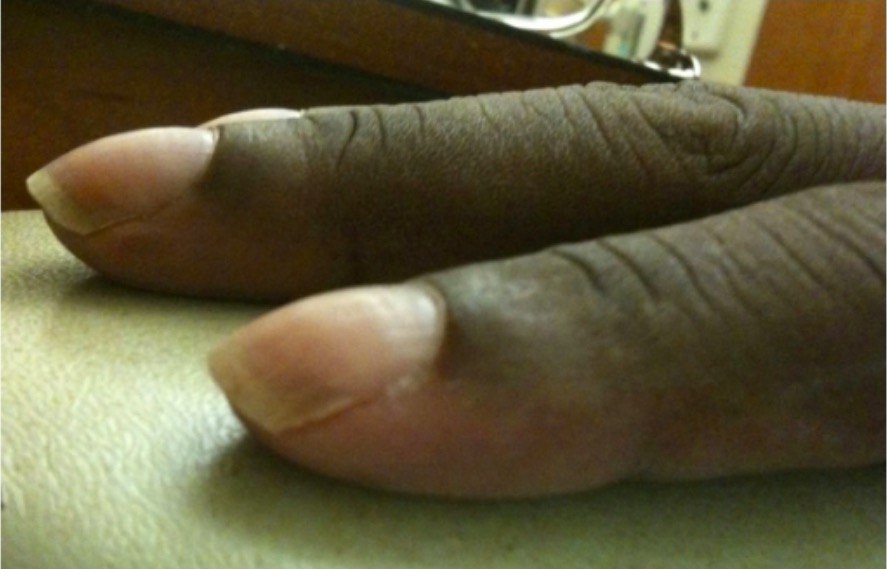
Baqueteamento digital:
Corresponde à alteração do leito ungueal, que adquire uma forma arredondada, muitas vezes observada em condições que causam hipoxemia crónica, como a fibrose quística ou doença pulmonar intersticial.
O diagnóstico de fibrose pulmonar idiopática é realizado através de uma combinação de achados radiológicos, patológicos e clínicos.
É fundamental obter uma história clínica completa para garantir a exclusão de outras causas de DPI:
Achados típicos:
Parâmetros:
Radiografia de tórax:
Tomografia computorizada de alta resolução (TCAR):
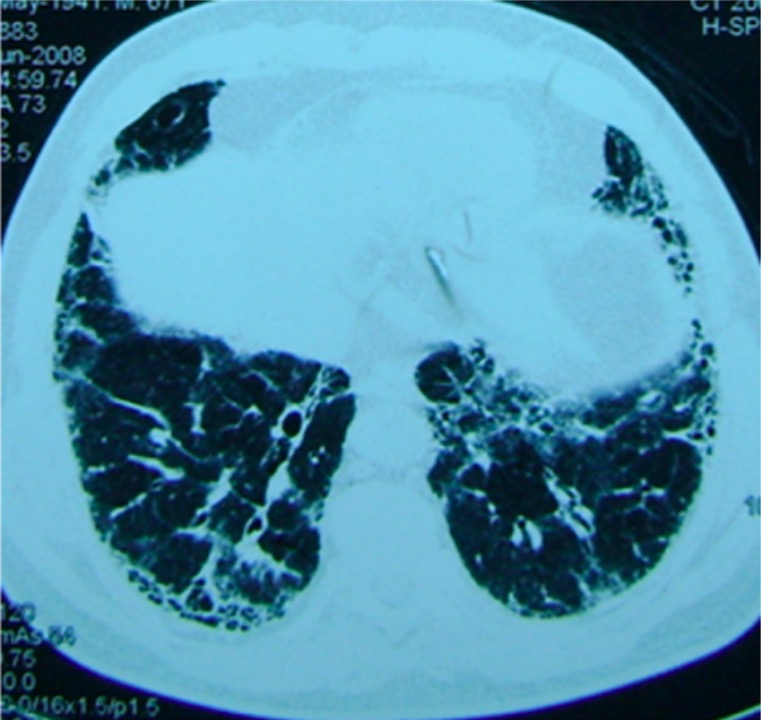
Imagem de TC de um paciente com fibrose pulmonar:
Observa-se um padrão reticular basal.
As amostras cirúrgicas podem ser obtidas através de cirurgia toracoscópica videoassistida (CTVA). Os pacientes com FPI podem apresentar um padrão de pneumonia intersticial usual:
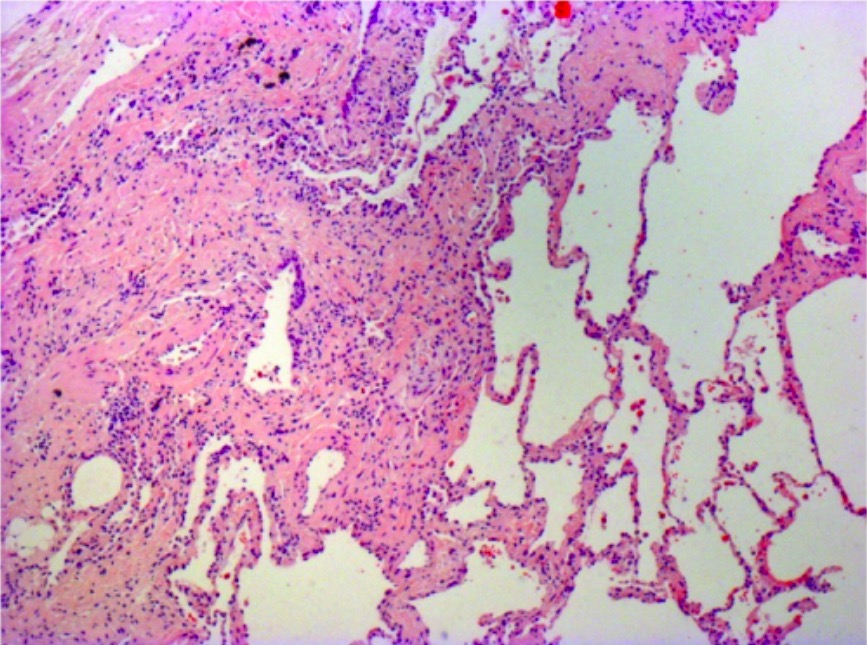
Microfotografia de biópsia de um paciente com fibrose pulmonar idiopática:
São observadas as características histopatológicas típicas da pneumonia intersticial usual, caracterizadas por heterogeneidade espacial com áreas de fibrose subpleural e parasseptal e alterações em favo de mel (espaços aéreos quísticos revestidos por epitélio bronquiolar) alternadas com áreas de parênquima pulmonar relativamente poupado, heterogeneidade temporal com áreas mistas de fibrose ativa com focos de fibroblastos, deposição de matriz extracelular (principalmente colegénio) e ausência ou ligeiro infiltrado de células inflamatórias adjacente a regiões de tecido pulmonar histologicamente normal.
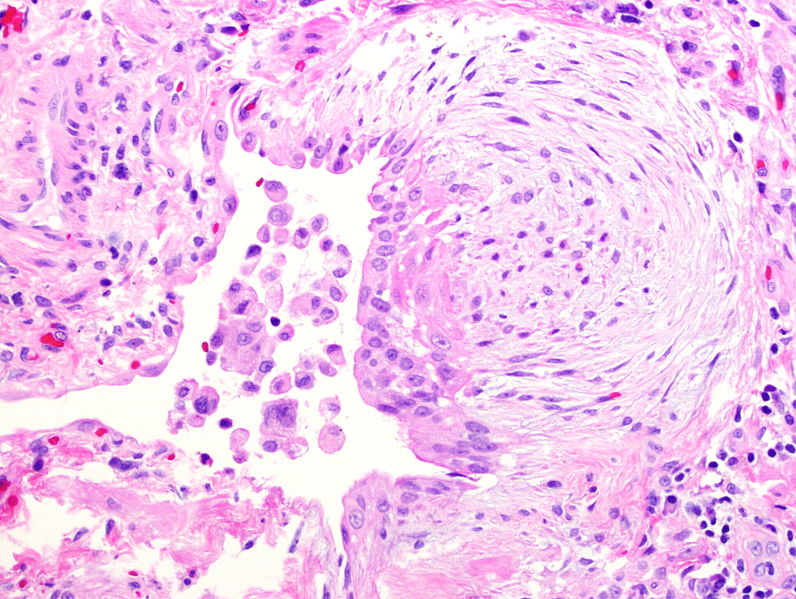
Foco de fibroblastos observado na fibrose pulmonar idiopática devido à migração e proliferação de fibroblastos e miofibroblastos
Imagem: “Fibroblast focus” por Mutleysmith. Licença: Public DomainAs seguintes análises podem ser realizadas para excluir outras causas de DPI e serão orientadas pela suspeita clínica:
As opções de tratamento farmacológico da FPI são limitadas e nenhuma fornece a cura.
Agentes antifibróticos:
Gestão da HP:
Gestão da DRGE:
A progressão da FPI está associada a um tempo médio de sobrevida estimado de até 5 anos após o diagnóstico.