Os fármacos antiadrenérgicos bloqueiam a atividade das catecolaminas, principalmente da noradrenalina (NA). Os 2 principais tipos de recetores adrenérgicos são os recetores alfa e beta e existem vários subtipos de cada um. Os fármacos antiadrenérgicos podem ser classificados de acordo com a sua especificidade para os diferentes recetores, sendo as principais classes os bloqueadores seletivos dos recetores beta-1, os betabloqueadores não seletivos, os bloqueadores mistos alfa e beta, os bloqueadores seletivos dos recetores alfa-1 e os bloqueadores alfa não seletivos. Existem muitos recetores beta no coração, por isso, estes fármacos são usados sobretudo para indicações cardíacas, como o enfarte agudo do miocárdio, a angina, a insuficiência cardíaca ( IC IC Inhaled Anesthetics) (estável) e a hipertensão (como alternativa). Os recetores alfa predominam no músculo liso, especialmente na vasculatura. Assim, os bloqueadores alfa causam uma vasodilatação significativa, estando indicados na hipertensão e na hiperplasia benigna da próstata (HPB). Existe a possibilidade de ocorrência de efeitos adversos significativos.
Last updated: Dec 15, 2025
O SNA é subdividido nas vias simpática e parassimpática. Ambas contêm 2 neurónios eferentes em série conhecidos como os neurónios pré e pós-ganglionares.
Neurónio pré-ganglionar:
Neurónio pós-ganglionar:
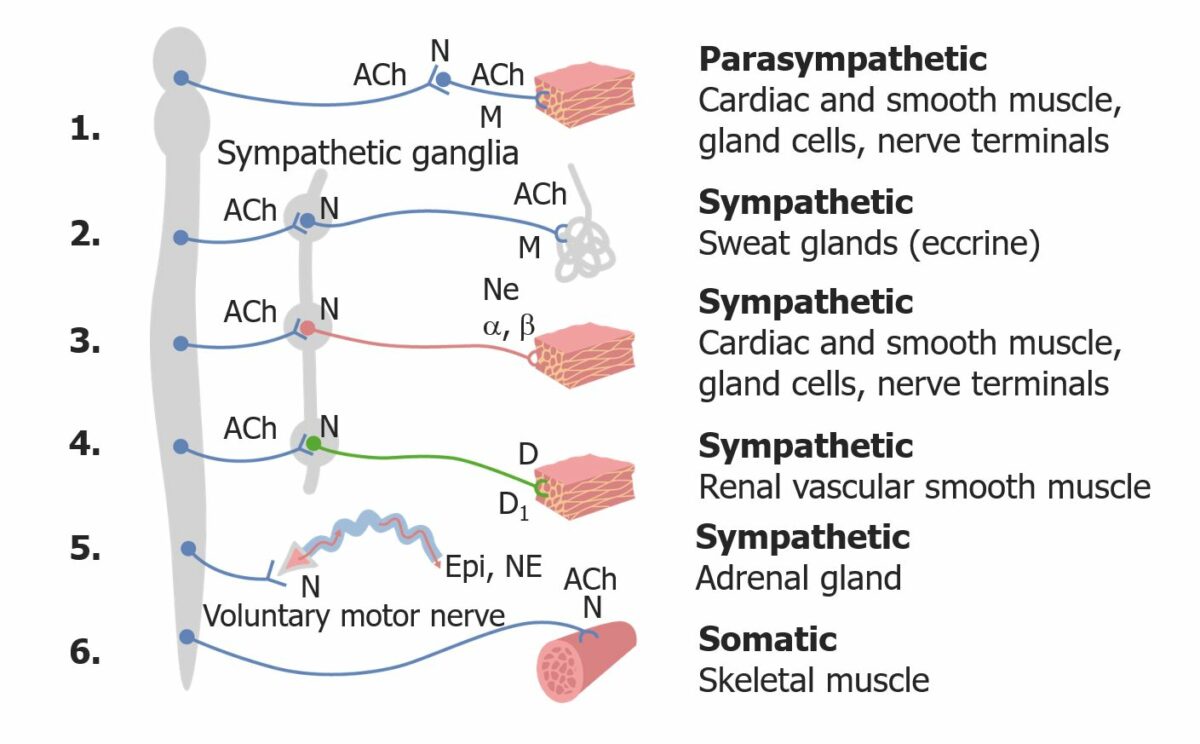
Visão geral do SNA
ACh: acetilcolina
N: recetor nicotínico
M: recetor muscarínico
α e β: recetores α e β adrenérgicos
NE: norepinefrina (noradrenalina)
D: dopamina
D1 : recetor de dopamina
Epi: epinefrina (adrenalina)
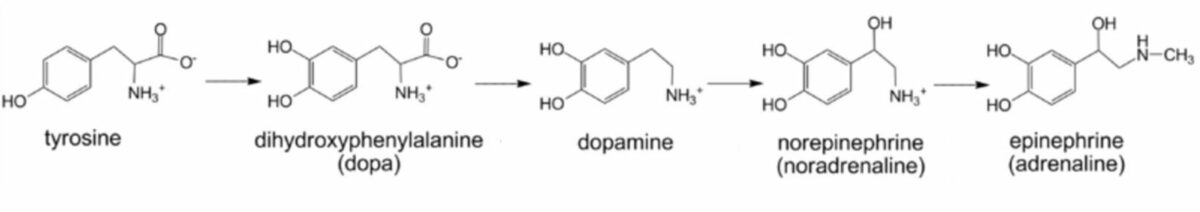
Estrutura química das catecolaminas
Imagem: “Catecholamine biosynthesis” de Michael Skovbo Windahl. Licença: CC0 1.0, cortada por Lecturio.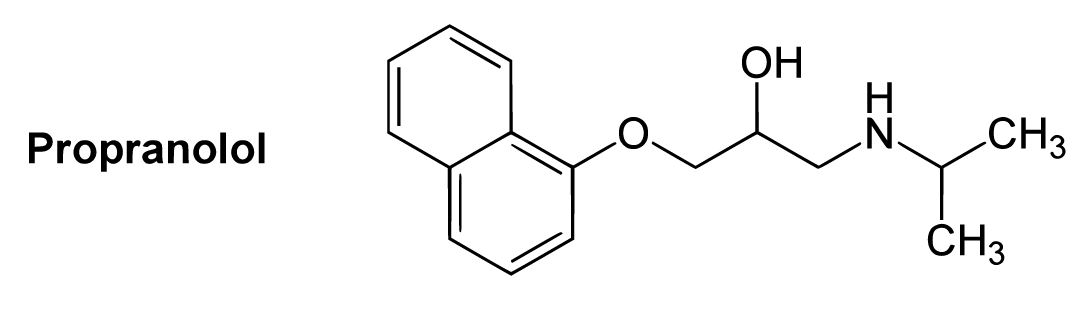
Estrutura química do propranolol
Imagem: “B1-selective beta blockers” de Yikrazuul. Licença: Domínio Público, cortada por Lecturio.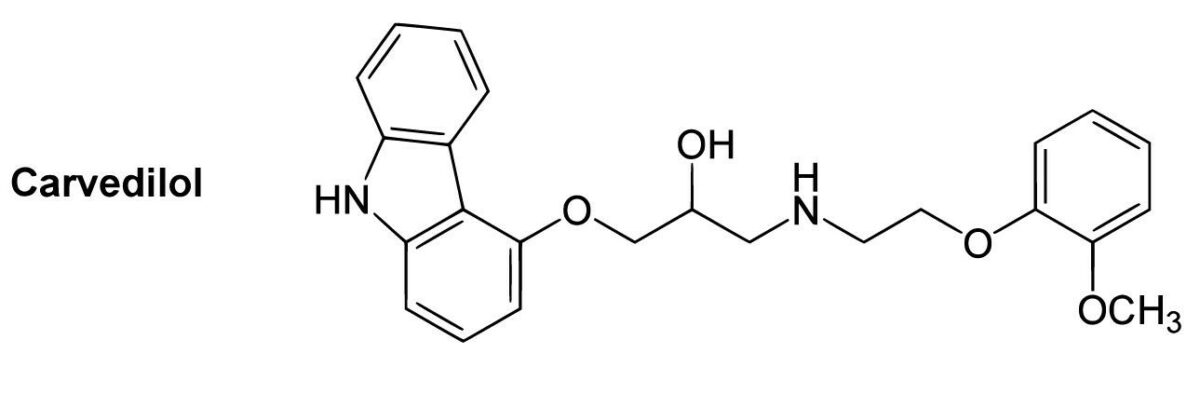
Estrutura química do carvedilol
Imagem: “B1-selective beta blockers” de Yikrazuul. Licença: Domínio Público, cortada por Lecturio.
Estrutura química do metoprolol
Imagem: “B1-selective beta blockers” de Yikrazuul. Licença: Domínio Público, cortada por Lecturio.
Estrutura química da prazosina
Imagem: “Prazosin” de Fvasconcellos. Licença: Domínio PúblicoOs fármacos antiadrenérgicos atuam através da inibição dos recetores adrenérgicos pós-ganglionares, que estão acoplados à proteína G.
Recetores alfa:
Recetores beta: beta-1, beta-2 e beta-3
Os recetores adrenérgicos estão localizados por todo o corpo e desencadeiam uma ampla variedade de efeitos. Os efeitos fisiológicos dos agentes antiadrenérgicos consistem no bloqueio de qualquer resposta típica desse recetor em particular.
| Sistema | Órgão | Recetores | Efeitos fisiológicas da estimulação do recetor (agonismo) | Efeitos fisiológicos do bloqueio do recetor (antagonismo) |
|---|---|---|---|---|
| Olho | Músculo radial da íris | α1 | Contração → midríase | Relaxamento → miose |
| Músculo ciliar | β | Relaxa → achata o cristalino → melhor para focar à distância | ↓ Relaxamento → cristalino mais MAIS Androgen Insensitivity Syndrome redondo → foco a curto alcance | |
| Epitélio ciliar | β | ↑ Produção de humor Humor Defense Mechanisms aquoso | ↓ Secreção de humor Humor Defense Mechanisms aquoso → ↓ PIO | |
| Sistema Cardiovascular | SA | β1, β2 | Aceleração (↑ FC Fc Crystallizable fragments composed of the carboxy-terminal halves of both immunoglobulin heavy chains linked to each other by disulfide bonds. Fc fragments contain the carboxy-terminal parts of the heavy chain constant regions that are responsible for the effector functions of an immunoglobulin (complement fixation, binding to the cell membrane via fc receptors, and placental transport). This fragment can be obtained by digestion of immunoglobulins with the proteolytic enzyme papain. Immunoglobulins: Types and Functions) | ↓ FC Fc Crystallizable fragments composed of the carboxy-terminal halves of both immunoglobulin heavy chains linked to each other by disulfide bonds. Fc fragments contain the carboxy-terminal parts of the heavy chain constant regions that are responsible for the effector functions of an immunoglobulin (complement fixation, binding to the cell membrane via fc receptors, and placental transport). This fragment can be obtained by digestion of immunoglobulins with the proteolytic enzyme papain. Immunoglobulins: Types and Functions |
| Pacemakers ectópicos | β1, β2 | Aceleração (↑ FC Fc Crystallizable fragments composed of the carboxy-terminal halves of both immunoglobulin heavy chains linked to each other by disulfide bonds. Fc fragments contain the carboxy-terminal parts of the heavy chain constant regions that are responsible for the effector functions of an immunoglobulin (complement fixation, binding to the cell membrane via fc receptors, and placental transport). This fragment can be obtained by digestion of immunoglobulins with the proteolytic enzyme papain. Immunoglobulins: Types and Functions) | ↓ FC Fc Crystallizable fragments composed of the carboxy-terminal halves of both immunoglobulin heavy chains linked to each other by disulfide bonds. Fc fragments contain the carboxy-terminal parts of the heavy chain constant regions that are responsible for the effector functions of an immunoglobulin (complement fixation, binding to the cell membrane via fc receptors, and placental transport). This fragment can be obtained by digestion of immunoglobulins with the proteolytic enzyme papain. Immunoglobulins: Types and Functions | |
| Contratilidade auricular e ventricular | β1, β2 | ↑ Contratilidade | ↓ Contratilidade | |
| Músculo liso da parede vascular | α1 | Vasoconstrição | Vasodilatação → pode causar hipotensão ortostática e taquicardia reflexa | |
| β2 | Vasodilatação | Vasoconstrição → ↑ resistência periférica | ||
| Músculo liso pulmonar | Músculo liso bronquiolar | β2 | Broncodilatação | Broncoconstrição (especialmente se asma ASMA Autoimmune Hepatitis) |
| Músculo liso do trato GI | Parede intestinal | α2, β2 | Relaxamento (↓ motilidade) | ↑ Motilidade → pode causar diarreia |
| Músculos do esfíncter | α1 | Contração (impede a passagem do quimo) | Relaxamento esfincteriano → ↑ risco de azia | |
| Músculo liso genitourinário | Parede vesical | β2, β3 | Relaxa | ↓ Resistência ao fluxo urinário |
| Esfíncteres uretrais | α1 | Contração | ↓ Resistência ao fluxo urinário → ↑ risco de incontinência | |
| Útero gravídico | α | Contração uterina | Relaxamento uterino | |
| β2 | Relaxamento uterino | Contrações uterinas → trabalho de parto/parto pré-termo | ||
| Pénis e vesículas seminais | α | Ejaculação | Dificuldade na ejaculação | |
| Funções metabólicas | Fígado | α, β2 | Gluconeogénese, glicogenólise | ↓ Glicogenólise → pode prejudicar a recuperação de uma hipoglicemia |
| Tecido adiposo | β3 | Lipólise | Inibição da lipólise | |
| Rim | β1 | Libertação de renina | Supressão da libertação de renina |
Estes fármacos têm efeitos inibitórios nos recetores beta e alfa-1
As diferenças na farmacocinética podem ajudar a determinar qual o fármaco ideal dentro de uma classe para um determinado cenário clínico.
| Fármaco | Absorção | Distribuição | Metabolismo | Excreção |
|---|---|---|---|---|
| Prazosina (bloqueador α1 seletivo) | Início: 2‒4 horas |
|
Hepático extenso via desmetilação e conjugação |
|
| Fentolamina (α-bloqueador não seletivo |
|
Amplamente distribuído | Hepático |
|
| Propranolol Propranolol A widely used non-cardioselective beta-adrenergic antagonist. Propranolol has been used for myocardial infarction; arrhythmia; angina pectoris; hypertension; hyperthyroidism; migraine; pheochromocytoma; and anxiety but adverse effects instigate replacement by newer drugs. Antiadrenergic Drugs (β-bloqueador não seletivo) |
|
|
Extenso metabolismo hepático de 1ª passagem |
|
| Atenolol Atenolol A cardioselective beta-1 adrenergic blocker possessing properties and potency similar to propranolol, but without a negative inotropic effect. Class 2 Antiarrhythmic Drugs (Beta Blockers) (betabloqueador seletivo β1) |
|
|
Metabolismo hepático mínimo |
|
| Metoprolol Metoprolol A selective adrenergic beta-1 blocking agent that is commonly used to treat angina pectoris; hypertension; and cardiac arrhythmias. Antiadrenergic Drugs (betabloqueador seletivo β1) |
|
|
Extenso metabolismo hepático de 1ª passagem |
|
| Carvedilol Carvedilol A carbazole and propanol derivative that acts as a non-cardioselective beta blocker and vasodilator. It has blocking activity for alpha 1 adrenergic receptors and, at higher doses, may function as a blocker of calcium channels; it also has antioxidant properties. Carvedilol is used in the treatment of hypertension; angina pectoris; and heart failure. It can also reduce the risk of death following myocardial infarction. Class 2 Antiarrhythmic Drugs (Beta Blockers) (bloqueio misto α e β) |
|
|
Extenso metabolismo hepático de 1ª passagem |
|
As interações medicamentosas também são importantes em vários fármacos desta classe.
Ao contrário dos antagonistas alfa-2, que têm poucas indicações clínicas, os antagonistas alfa-1 e alfa não seletivos são mais MAIS Androgen Insensitivity Syndrome utilizados devido à sua capacidade de causar vasodilatação e relaxamento do músculo liso. São frequentemente utilizados no tratamento de:
Os betabloqueadores têm uma variedade de indicações. São frequentemente utilizados devido aos seus efeitos cardíacos inotrópicos e cronotrópicos negativos.
Os fármacos antiadrenérgicos devem ser usados com cautela e titulados lentamente para evitar os efeitos colaterais.
| Fármaco | Efeitos adversos | Contraindicações |
|---|---|---|
| Betabloqueadores |
|
|
| Bloqueadores alfa-1 (prazosina) |
|
Hipersensibilidade conhecida ao fármaco |
| Antagonistas alfa não seletivos (fenoxibenzamina, fentolamina) |
|
|
Embora os betabloqueadores sejam geralmente seguros, a sobredosagem pode causar sintomas de toxicidade, geralmente em 2 horas (quase sempre em 6). Os sintomas incluem:
| Fármaco | Mecanismo | Efeitos fisiológicos | Indicação |
|---|---|---|---|
| Metoprolol Metoprolol A selective adrenergic beta-1 blocking agent that is commonly used to treat angina pectoris; hypertension; and cardiac arrhythmias. Antiadrenergic Drugs | Bloqueador β1 seletivo |
|
|
| Propranolol Propranolol A widely used non-cardioselective beta-adrenergic antagonist. Propranolol has been used for myocardial infarction; arrhythmia; angina pectoris; hypertension; hyperthyroidism; migraine; pheochromocytoma; and anxiety but adverse effects instigate replacement by newer drugs. Antiadrenergic Drugs | β-bloqueador não seletivo |
|
|
| Carvedilol Carvedilol A carbazole and propanol derivative that acts as a non-cardioselective beta blocker and vasodilator. It has blocking activity for alpha 1 adrenergic receptors and, at higher doses, may function as a blocker of calcium channels; it also has antioxidant properties. Carvedilol is used in the treatment of hypertension; angina pectoris; and heart failure. It can also reduce the risk of death following myocardial infarction. Class 2 Antiarrhythmic Drugs (Beta Blockers) | Bloqueador α e β não seletivo |
|
|
| Prazosina | Bloqueador α1 seletivo |
|
|
| Fentolamina | Antagonista α-adrenérgico não seletivo |
|
|