A estenose espinhal é o estreitamento progressivo do canal espinhal central, forame intervertebral e recesso lateral, levando à compressão da raiz nervosa. A estenose espinhal pode ocorrer na coluna cervical, torácica e lombar e é comummente causada pela doença óssea degenerativa (afetando principalmente os idosos). Os pacientes apresentam dor, fraqueza, dormência e formigamento no pescoço ou na parte inferior das costas, que podem irradiar para as pernas e nádegas. O exame clínico mostra melhora dos sintomas com a flexão da coluna e piora dos sintomas com a extensão da coluna. O diagnóstico é confirmado com ressonância magnética. O tratamento conservador inclui medicamentos analgésicos/anti-inflamatórios e fisioterapia. A cirurgia de descompressão (laminectomia) é considerada em casos avançados ou se o tratamento conservador falhar.
Última atualização: May 21, 2025
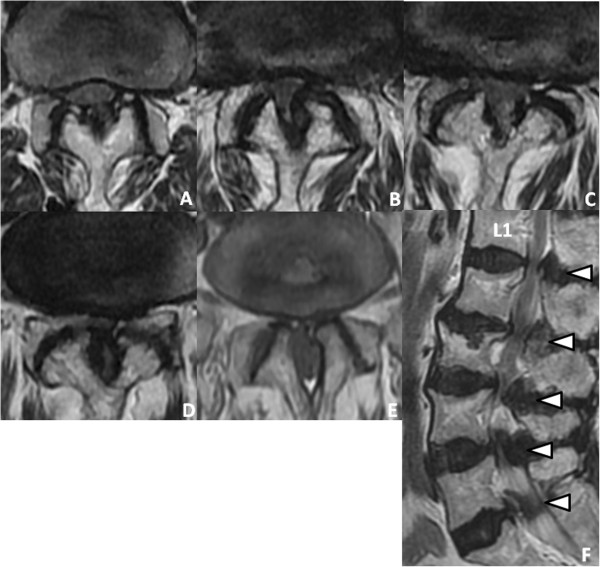
Ressonância magnética (RMN) a demonstrar estenose espinhal extensa:
(A): L1–L2
(B): L2–L3
(C): L3-L4
(D): L4-L5
(E): L5–S1
(F): Imagem sagital ponderada em T2 revela estenose de L1–L2 a L5–S1 (pontas de seta).
O objetivo do tratamento da estenose espinhal é reduzir os sintomas e aumentar o estado funcional do indivíduo.
Tratamento conservador:
Cirurgia: