A epilepsia é um distúrbio cerebral crónico caracterizado por crises recorrentes e não provocadas. Essas crises podem ser classificadas como focais ou generalizadas e idiopáticas ou secundárias a outra condição. A apresentação clínica correlaciona-se com a classificação do distúrbio epilético. O diagnóstico é confirmado com EEG. Embora alguns distúrbios epiléticos se resolvam com o tempo, muitos requerem para o seu tratamento medicação antiepiléptica vitalícia ou, em alguns casos refratários, procedimentos cirúrgicos.
Última atualização: Jun 23, 2022
A epilepsia é um distúrbio cerebral crónico caracterizado por crises recorrentes e não provocadas.
Várias características podem ser utilizadas para classificar a epilepsia, o que é útil ao considerar as opções de tratamento.
As síndromes de epilepsia estão relacionadas com os tipos de crises e são classificadas principalmente com base na história clínica; a classificação requer um membro da família ou testemunha da convulsão, além da história do indivíduo afetado.
O diagnóstico é baseado na história, resultados laboratoriais e achados no EEG.
O EEG é um exame para monitorizar a sensibilidade elétrica do cérebro.
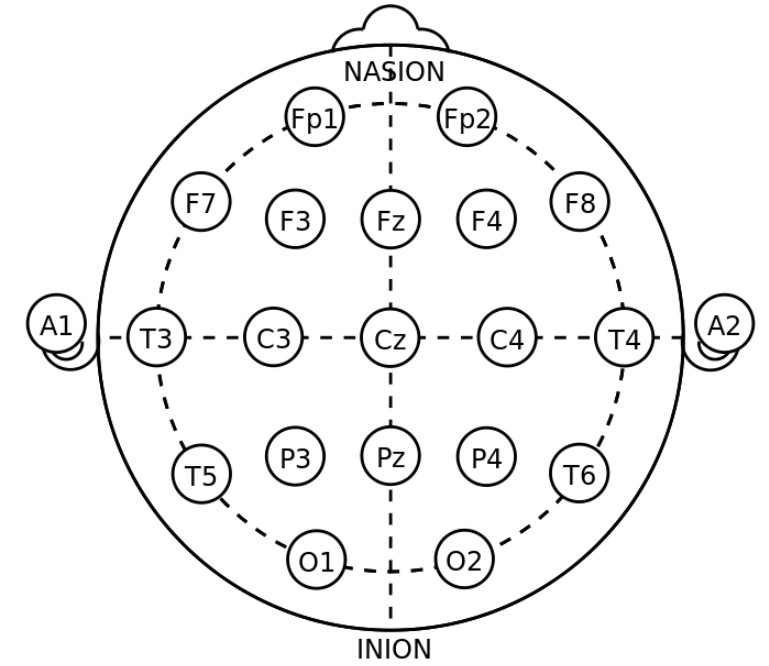
Colocações dos elétrodos para um EEG padrão
Imagem : “21 eletrodos do sistema International 10-20 para EEG” por ト マ ト ン 124. Licença: Domínio PúblicoA escolha dos fármacos anticonvulsivantes é baseada no tipo de síndrome epilética. O início do tratamento após uma única crise não provocada permanece controverso.
| Nome | Mecanismo de ação | Indicação | Efeitos laterais |
|---|---|---|---|
| Fenobarbital | Aumenta a inibição da transmissão sináptica mediada por GABA | Todos os tipos de epilepsia, exceto de ausência |
|
| Fenitoína | Inibe a ativação do canal de Na para inibir a neurotransmissão | Convulsões focais e convulsões tónico-clónicas generalizadas |
|
| Fosfenitoína | Igual à fenitoína | Igual à fenitoína | Menor risco de hipotensão e disfunção cardíaca do que com a fenitoína |
| Carbamazepina | Funciona em canais de Na dependentes de voltagem para inibir a transmissão sinática | Crises focais e generalizadas secundárias |
|
| Lamotrigina | Bloqueia os canais de Na excitatórios | Epilepsia focal e generalizada; fármaco antiepilético mais seguro durante a gravidez |
|
| Etossuximida | Funciona no canal de Ca do tipo T para diminuir o disparo dos neurónios tálamo-corticais | Crises de ausência |
|
| Gabapentina | Atua em canais de Ca dependentes de voltagem, que aumentam o tom inibitório | Ataques focais |
|
| Levetiracetam | Modifica a proteína sináptica SV2A | Epilepsia focal e generalizada; frequentemente usado como terapêutica de 1ª linha; bem tolerado |
|
| Topiramato | Bloqueia canais de Na dependentes de voltagem; também inibe a anidrase carbónica, levando a acidose no cérebro → proteção parcial contra convulsões | Crises tónico-clónicas de início generalizado primário |
|
| Ácido valpróico | Múltiplo | Convulsões focais com comprometimento da consciência, convulsões generalizadas e de ausência |
|