A endocardite é uma doença inflamatória que envolve a camada interna (endocárdio) do coração e que afeta mais frequentemente as válvulas cardíacas. Tanto as etiologias infecciosas como as não infecciosas levam à formação de vegetações nos folhetos valvulares. Os pacientes podem apresentar sintomas inespecíficos, como febre e fadiga. Os achados clínicos mais importantes incluem um sopro cardíaco de novo ou modificado e sinais extracardíacos comuns, tais como nódulos de Osler, lesões de Janeway, hemorragias filiformes e manchas de Roth. O diagnóstico é baseado em achados clínicos, hemoculturas e ecocardiograma a detetar as vegetações valvulares. O tratamento inclui antibioterapia intravenosa para os casos infecciosos, tratamento da causa subjacente para os casos não infecciosos e cirurgia quando necessário.
Última atualização: May 24, 2022
Endocardite infecciosa:
Endocardite não-infecciosa:
A endocardite infeciosa pode ser causada por inúmeros microrganismos; a lista enunciada abaixo não é exaustiva.
Os fatores de risco da EI são os seguintes:
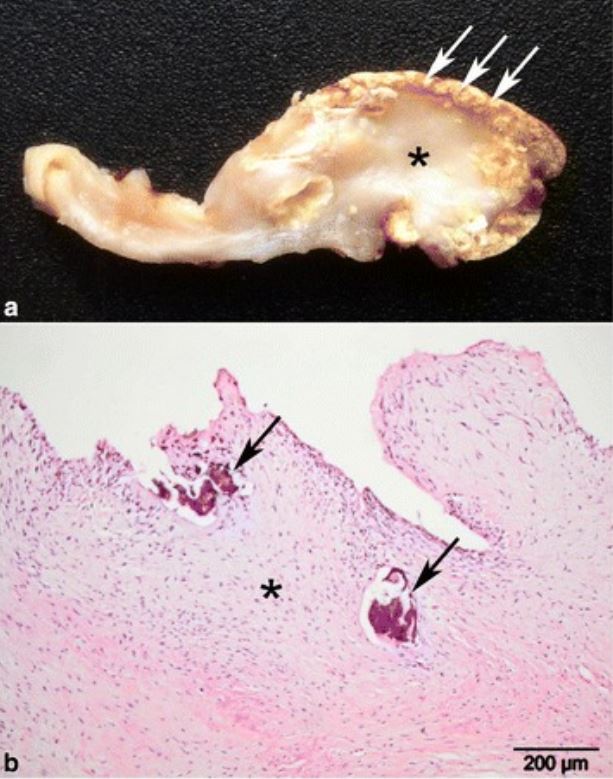
Amostras patológicas de um paciente com endocardite fibrosa bovina crónica calcificada:
a: peça patológica a mostrar fibrose extensa e espessamento do estroma (*) e calcificação superficial disseminada (setas)
b: histopatologia da lesão, a mostrar fibrose extensa (*) e áreas de calcificação (setas)
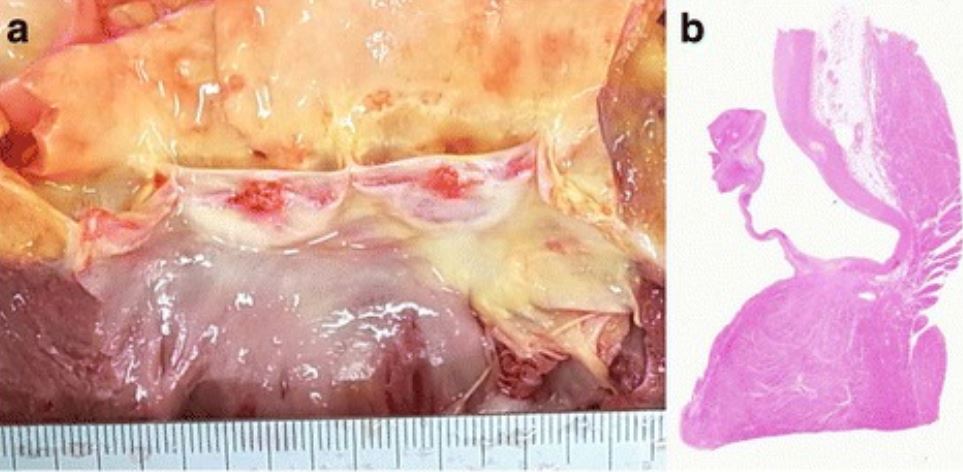
Vegetações da válvula aórtica na autópsia:
a: A imagem macroscópica da válvula aórtica demonstra 2 vegetações de 4 mm e 5 mm de diâmetro.
b: A avaliação histológica mostra que as vegetações revelam fibrina sem colónias bacterianas, consistente com endocardite não-infeciosa.
Vegetações verrucosas observadas na endocardite de Libman-Sacks da válvula mitral:
As vegetações estéreis apresentam caracteristicamente uma morfologia verrucosa. As vegetações podem ser encontradas adjacentes às extremidades dos folhetos, tanto do lado auricular como ventricular, assim como nas cordas tendinosas e no endocárdio. Neste caso, estão presentes vários microtrombos na borda livre do folheto e nas cordas.
A endocardite infecciosa pode ainda ser classificada com base na instalação temporal, tipo de válvula e localização.
Endocardite infeciosa aguda:
Endocardite infeciosa subaguda (endocardite lenta):
Endocardite das válvulas nativas:
Endocardite das válvulas protésicas:
Endocardite do lado esquerdo do coração:
Endocardite do lado direito do coração (mais comum em utilizadores de drogas intravenosas):
A apresentação e a evolução dependem da etiologia, localização das vegetações e da gravidade da endocardite.
São mais frequentemente observados na EI do que no ENI os seguintes:
São potenciais achados na EI os seguintes:
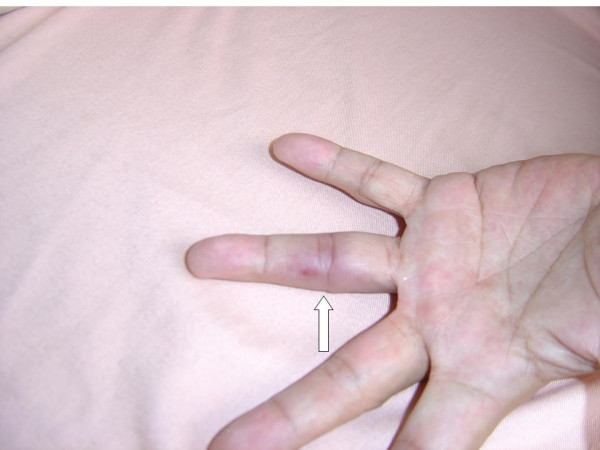
Nódulo de Osler no 4º dedo da mão esquerda
Imagem: “Osler’s node on the fourth digit of the left hand” by Yang ML, Chen YH, Chen TC, Lin WR, Lin CY, Lu PL. Licença: CC BY 2.0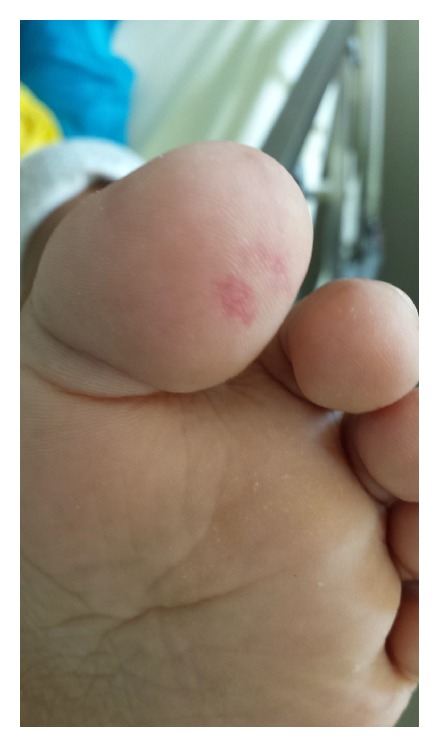
Lesão de Janeway no dedo do pé num paciente com endocardite infecciosa
Imagem: “Janeway lesion on patient’s left toe” by Case Reports in Infectious Diseases. Licença: CC BY 4.0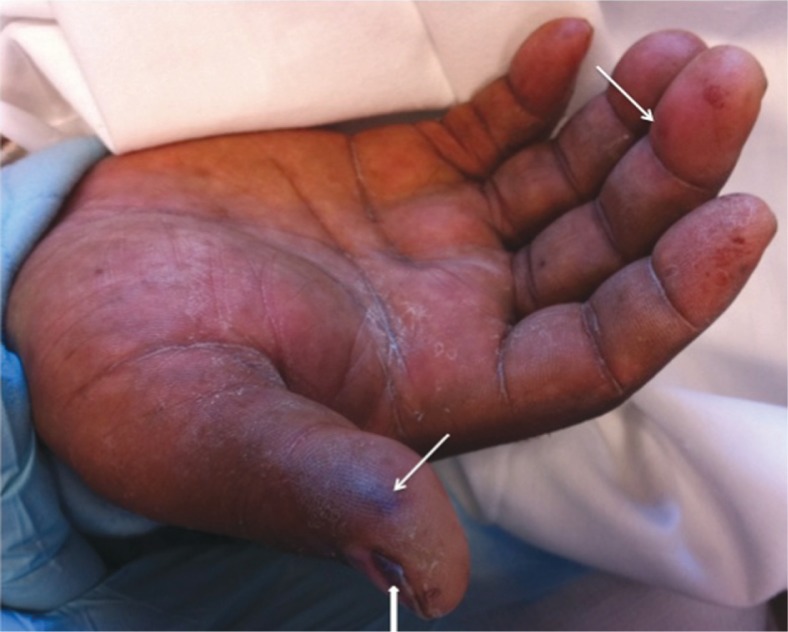
Lesão de Janeway descrita como indolor, macular, hemorrágica e com forma irregular na face palmar da mão do paciente:
Observação de duas lesões no polegar e no dedo médio. Hemorragias subungueais (ponta da seta) podem ser observadas no leito ungueal do dedo polegar.
Os sinais da EI podem ser memorizados através da mnemónica “FROM JANE”:
A embolização sistémica pode ocorrer tanto na EI como na ENI. Um evento tromboembólico é, muitas vezes, a única manifestação que pode estar presente na ENI.
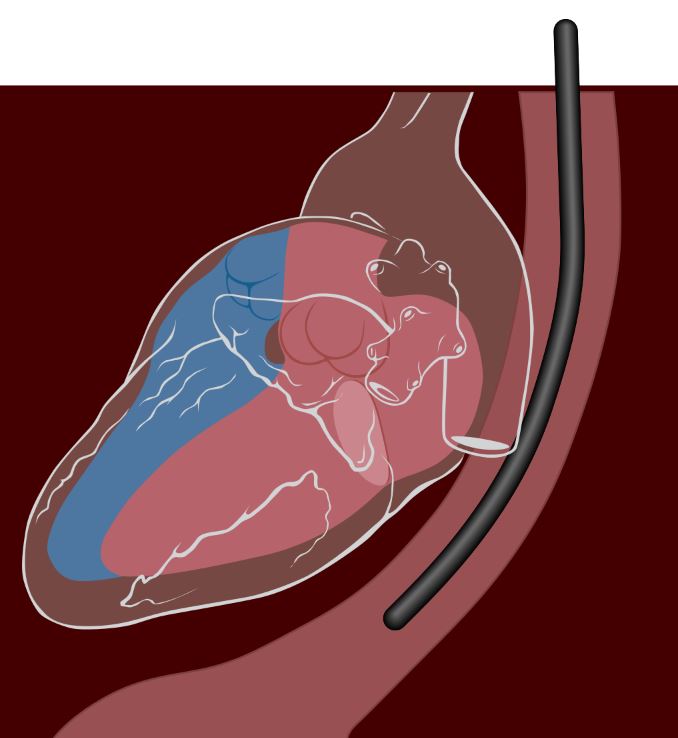
Figura de um ecocardiograma transesofágico:
Este procedimento é mais frequentemente realizado sob sedação. O transdutor do ecógrafo é introduzido através da boca até ao esófago, posicionando-se imediatamente do lado esquerdo do coração.
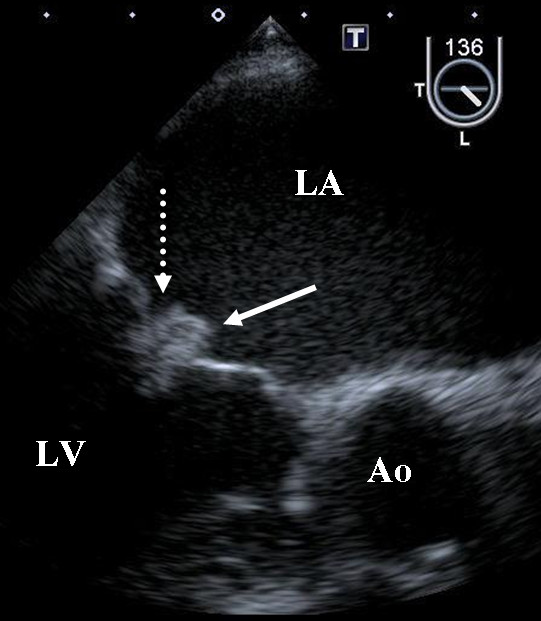
Imagem de um ecocardiograma transesofágico em que se visualizam vegetações na válvula mitral, num paciente com endocardite não infeciosa por neoplasia.
A seta uniforme aponta para uma vegetação no folheto anterior, e a seta pontilhada aponta para uma vegetação no folheto posterior.
Ao: aorta; AE: aurícula esquerda; VE: ventrículo esquerdo
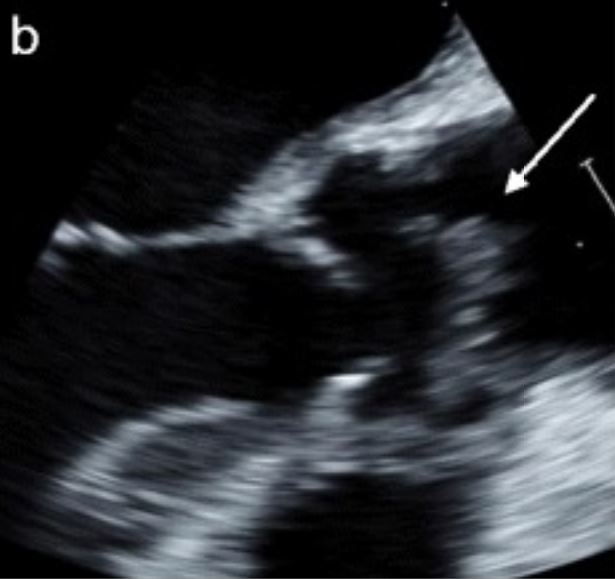
Imagem de um ecocardiograma transesofágico em que se visualiza uma vegetação pedunculada de grandes dimensões no interior da aorta ascendente, que surge a partir da comissura do folheto não coronário direito da válvula aórtica com base calcificada, consistente com endocardite.
Imagem: “Lomentospora prolificans endocarditis–case report and literature review” by Kelly M, Stevens R, Konecny P. License: CC BY 4.0, cropped by Lecturio.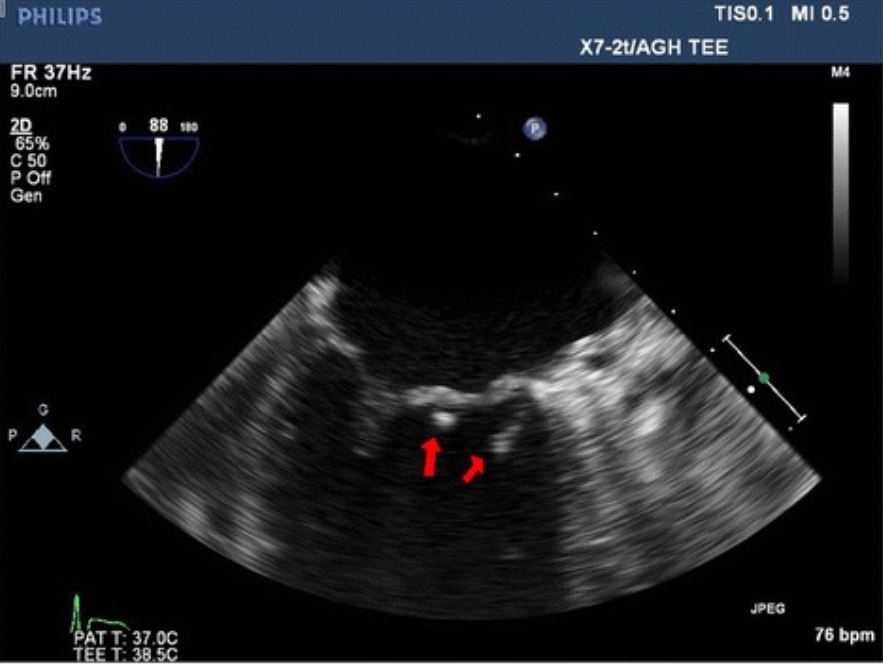
Imagem de um ecocardiograma transesofágico em que se visualizam 2 vegetações (setas vermelhas) na válvula mitral, num paciente com endocardite.
Imagem: Pseudomonas mendocina native valve infective endocarditis: a case report” by Journal of Medical Case Reports. Licença: CC BY 4.0Achados laboratoriais:
Imagiologia:
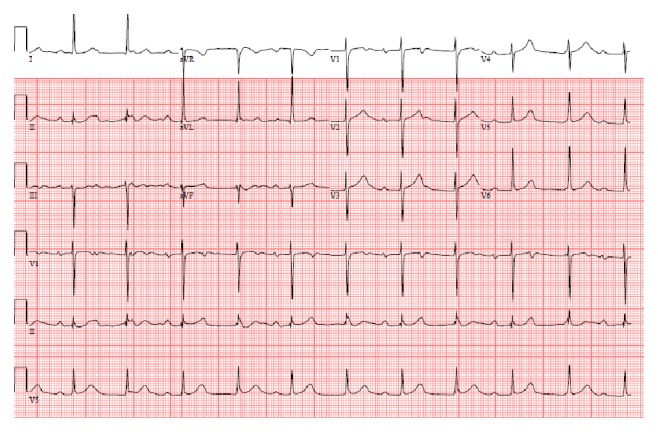
ECG que identifica uma dissociação auriculoventricular num paciente com endocardite por S. viridans
Imagem: “Timing for pacing after acquired conduction disease in the setting of endocarditis” por Brancheau D, Degheim G, Machado C. Licença: CC BY 3.0Os critérios de diagnóstico de Duke correspondem a um conjunto de critérios clínicos que ajudam a sustentar o diagnóstico de EI.
O início imediato de antibioterapia intravenosa é necessário nos casos em que o paciente estiver em estado muito grave.
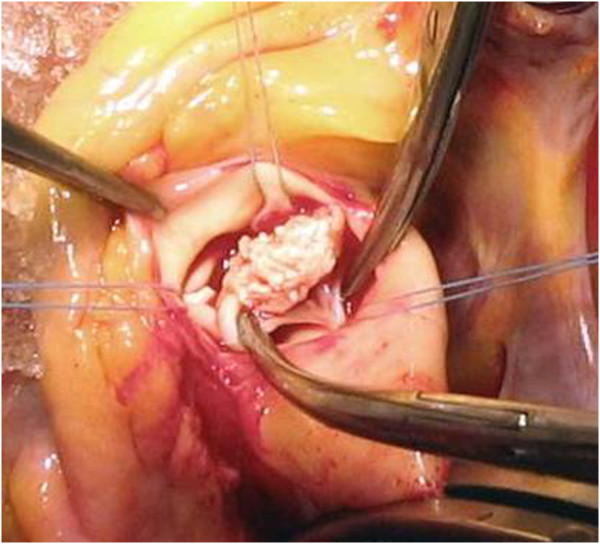
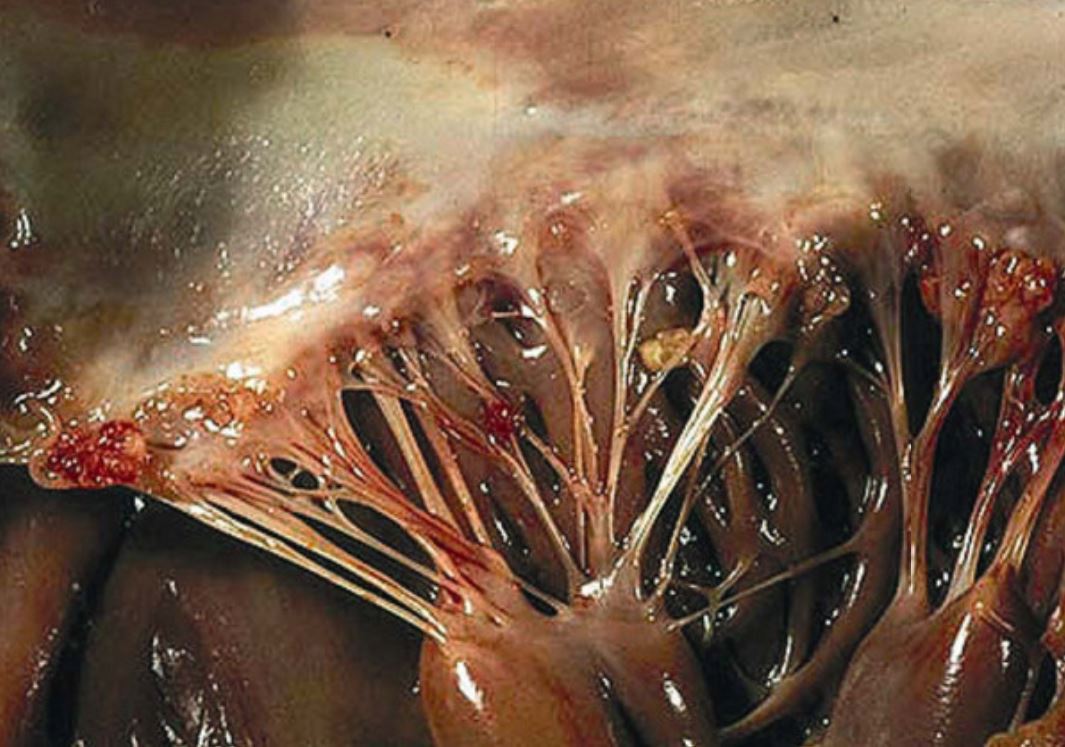
Vegetação intra-operatória na válvula aórtica num paciente com endocardite
Imagem: “A rare case of Candida parapsilosis endocarditis in a young healthy woman” por Pelemiš, M., et al. Licença: CC BY 2.0