A displasia fibromuscular (DFM) é uma angiopatia não aterosclerótica, não inflamatória, de vasos de tamanho médio, devido à fibroplasia Fibroplasia Fibromuscular Dysplasia da parede do vaso. Esta condição pode ter complicações como a estenose arterial, aneurisma ou disseção. A apresentação clínica pode diferir consoante as artérias afetadas, podendo incluir hipertensão secundária por estenose da artéria renal (EAR), défices neurológicos por envolvimento cerebrovascular, claudicação devido ao envolvimento dos membros e angina intestinal por doença da artéria mesentérica. O diagnóstico é confirmado com exames de imagem, como a tomografia computadorizada com angiografia. O tratamento inclui modificações do estilo de vida, terapêutica anti-hipertensora para os doentes com EAR e eventual revascularização.
Last updated: Dec 15, 2025
A displasia fibromuscular (DFM) é uma angiopatia não inflamatória, não aterosclerótica, caracterizada por estenose, aneurisma, disseção e tortuosidade das artérias de médio calibre.
A displasia fibromuscular afeta principalmente as artérias renais ( mais MAIS Androgen Insensitivity Syndrome comuns), carótidas, viscerais, ilíacas externas e vertebrais.
A etiologia desta doença é desconhecida.

Diagrama que mostra a fibrose da túnica média, que pode resultar na estenose do lúmen arterial: também se podem formar aneurismas, com diminuição da espessura da parede do vaso.
Imagem de Lecturio.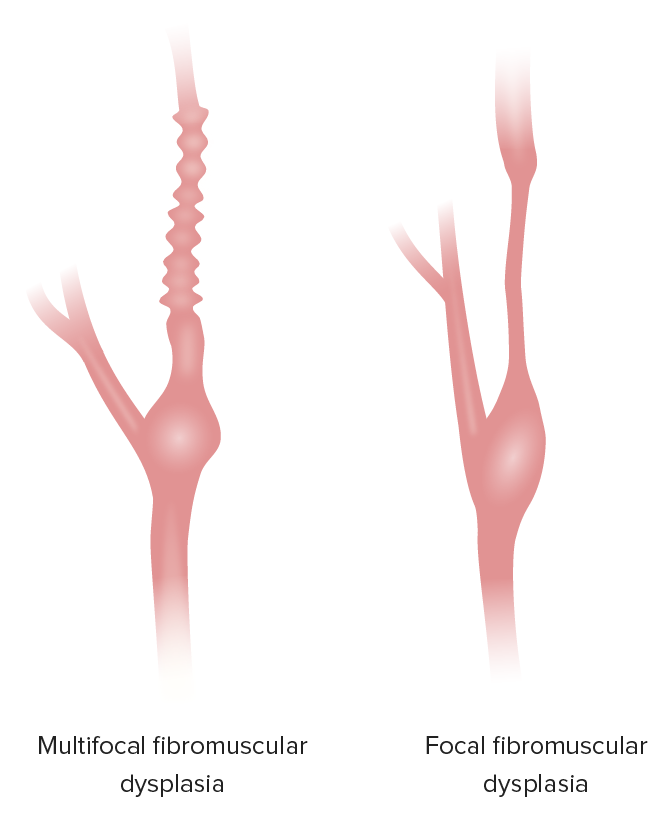
Representações de displasia fibromuscular multifocal e focal
Imagem de Lecturio.A apresentação clínica depende dos vasos afetados e do grau de interrupção do fluxo sanguíneo. A maioria dos doentes é assintomática.
A imagiologia é utilizada para confirmar o diagnóstico.
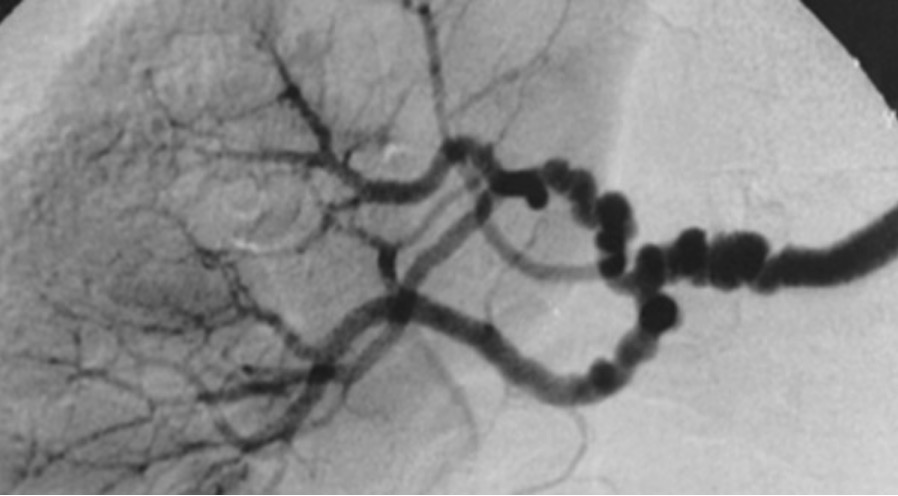
Imagem de angiografia que mostra a aparência em “colar de contas” dos ramos da artéria renal num doente com displasia fibromuscular multifocal
Imagem: “String-of-beads” do Hôpital Européen Georges Pompidou, AP-HP, Université Paris Descartes, Faculté de Médecine, INSERM Unit 772, Collège de France, Paris, France. Licença: CC BY 2.0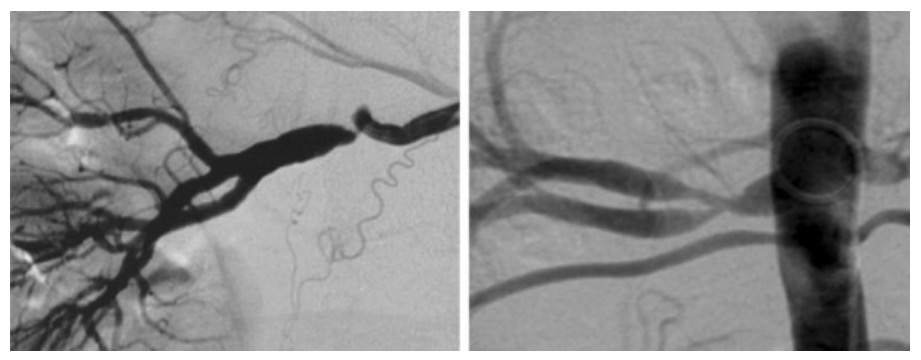
Estenose circunferencial (esquerda) e tubular (direita) observada na displasia fibromuscular focal na angiografia
Imagem: “Unifocal (left) and tubular (right) stenoses” by Plouin et al; licensee BioMed Central Ltd. Licença: CC BY 2.0