O trabalho de parto é definido pela presença de contrações uterinas regulares e eficazes, e consequentes alterações cervicais, que culminam na expulsão do feto e dos produtos da conceção. Durante o parto, podem surgir complicações que necessitam de reconhecimento e tratamento imediatos, pela equipa presente no parto. Quatro complicações/tópicos importantes, relacionados com o momento do parto são, a episiotomia e lacerações, os partos vaginais instrumentados (fórceps e ventosa), distócia de ombros e embolia de líquido amniótico.
Última atualização: May 25, 2022
O períneo é o espaço entre o orifício vaginal e anal.
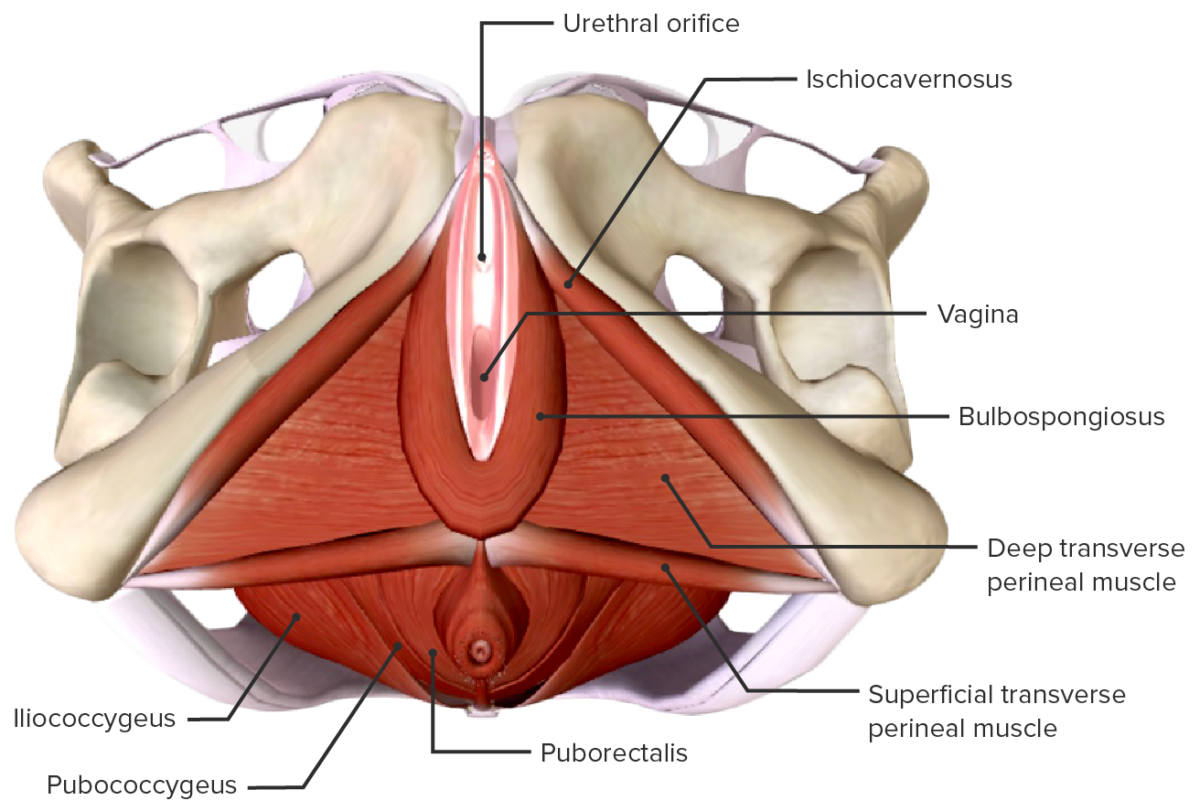
Visão externa da anatomia da musculatura do períneo e pavimento pélvico
Imagem de BioDigital, editada por Lecturio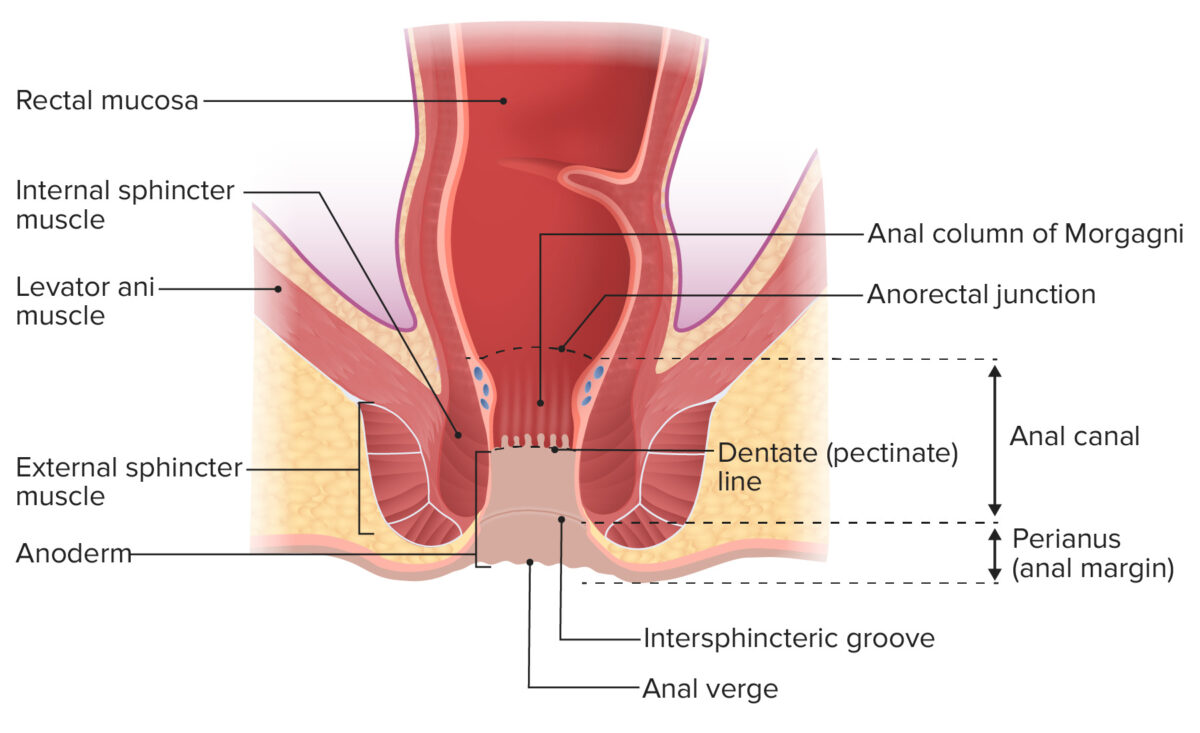
Anatomia anorretal
Imagem por Lecturio.As lacerações são lesões que ocorrem espontaneamente durante o parto, devido ao traumatismo causado pela passagem do feto no canal vaginal.
A episiotomia é uma incisão intencional, com 3–5 cm, feita pelo obstetra, no momento do parto, para alargar a abertura vaginal.
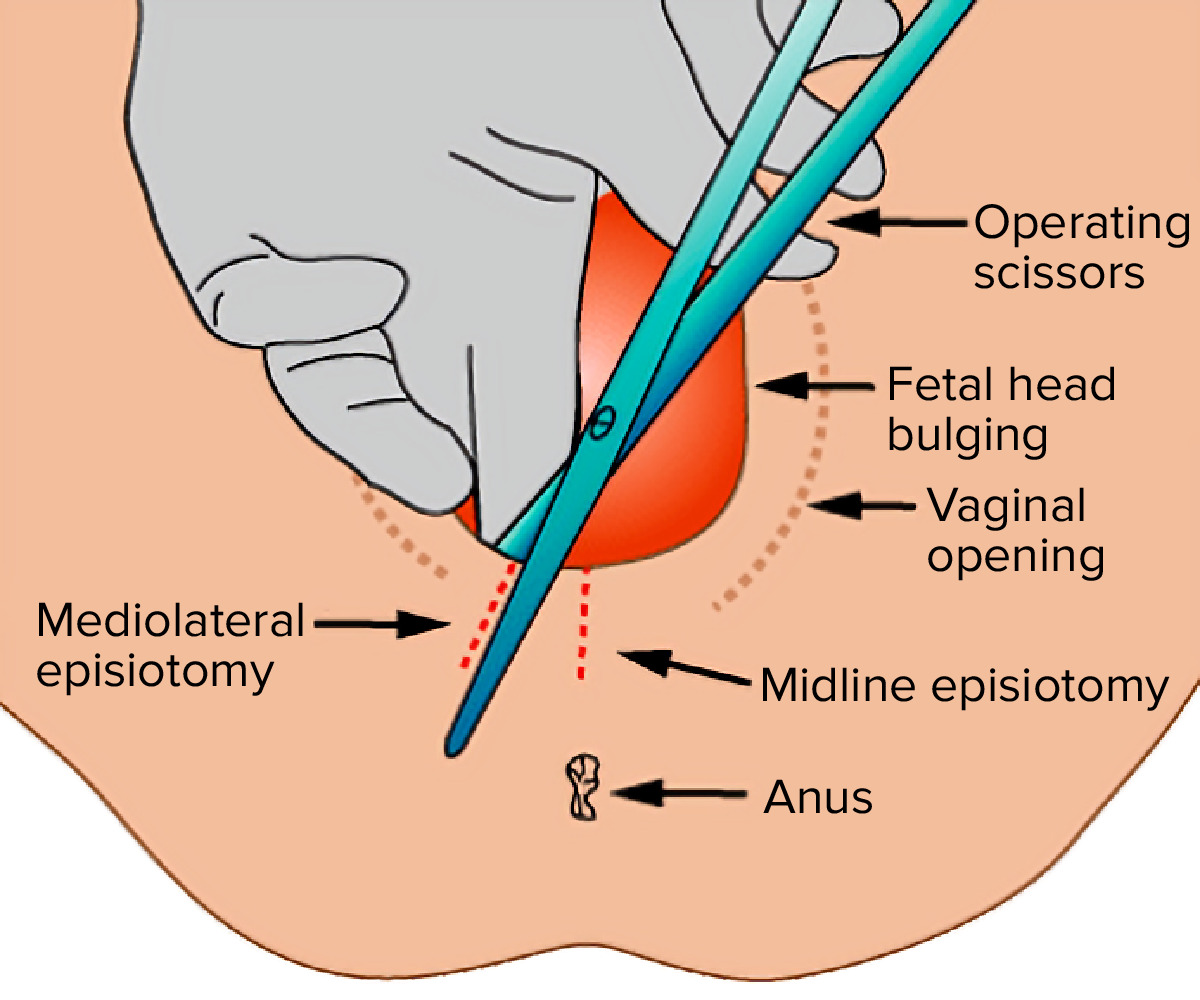
Episiotomia mediana versus episiotomia médio-lateral
Imagem: “Medio-lateral-episiotomy” de Jeremykemp. Licença: Public Domain, editado por Lecturio.O parto vaginal instrumentado consiste no uso do fórceps obstétrico ou ventosa para auxiliar o parto fetal.
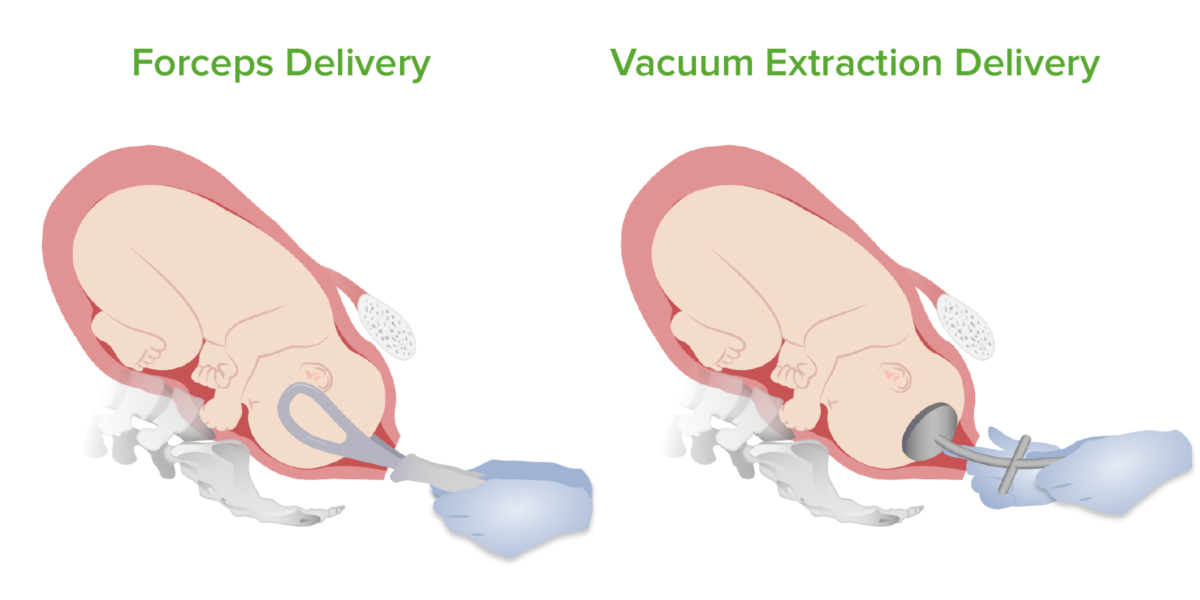
Partos com fórceps e ventosa
Imagem por Lecturio.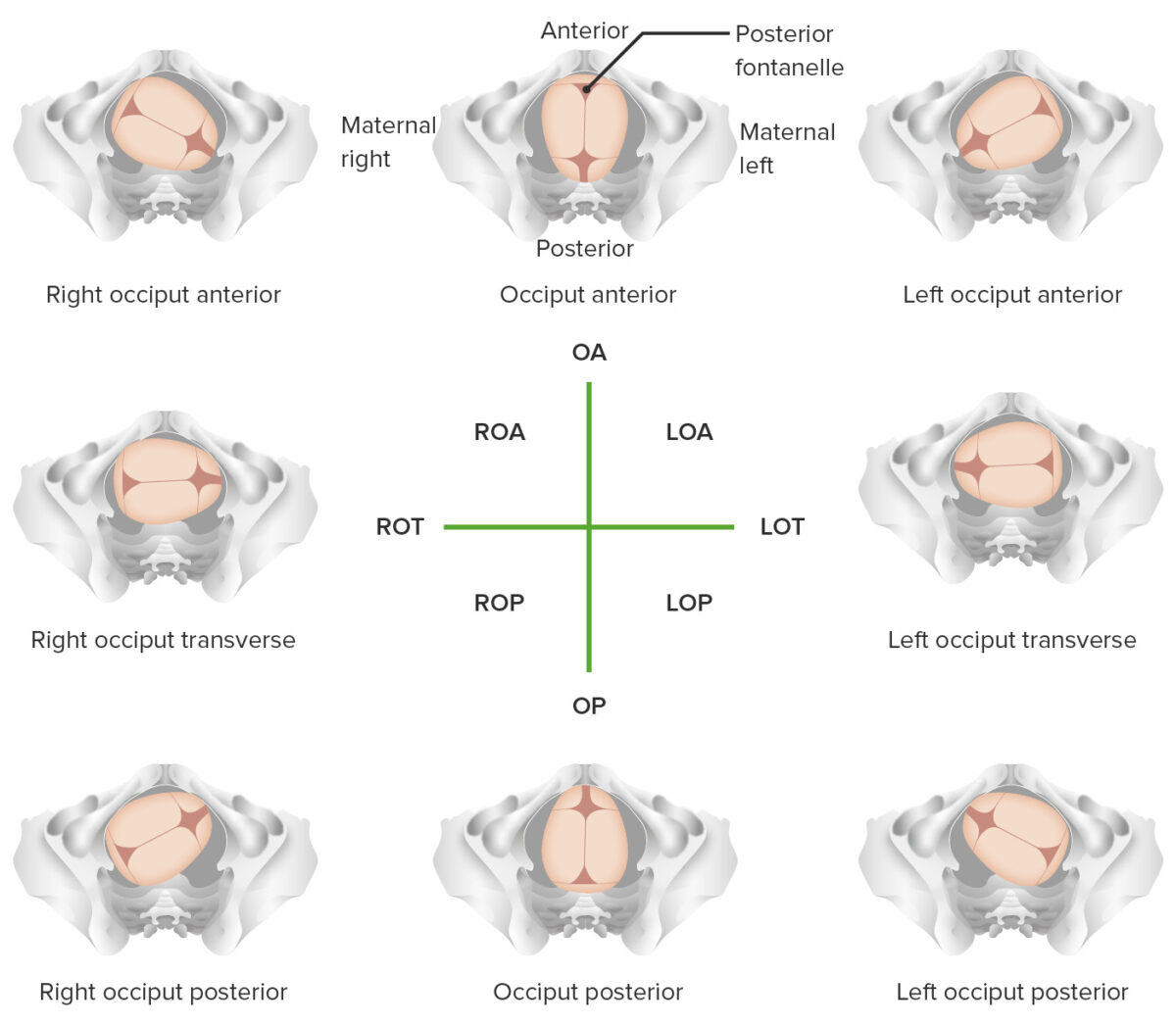
Posição da cabeça fetal:
A posição é determinada pela localização do occiput fetal (região posterior da cabeça localizada atrás da fontanela menor, com forma triangular) em relação à pelve materna (anterior/posterior e direita/esquerda). Por exemplo, ROA (pela sigla em inglês) corresponde a occiput anterior direito e significa que o occipital fetal está contra a região anterior direita da pelve materna.
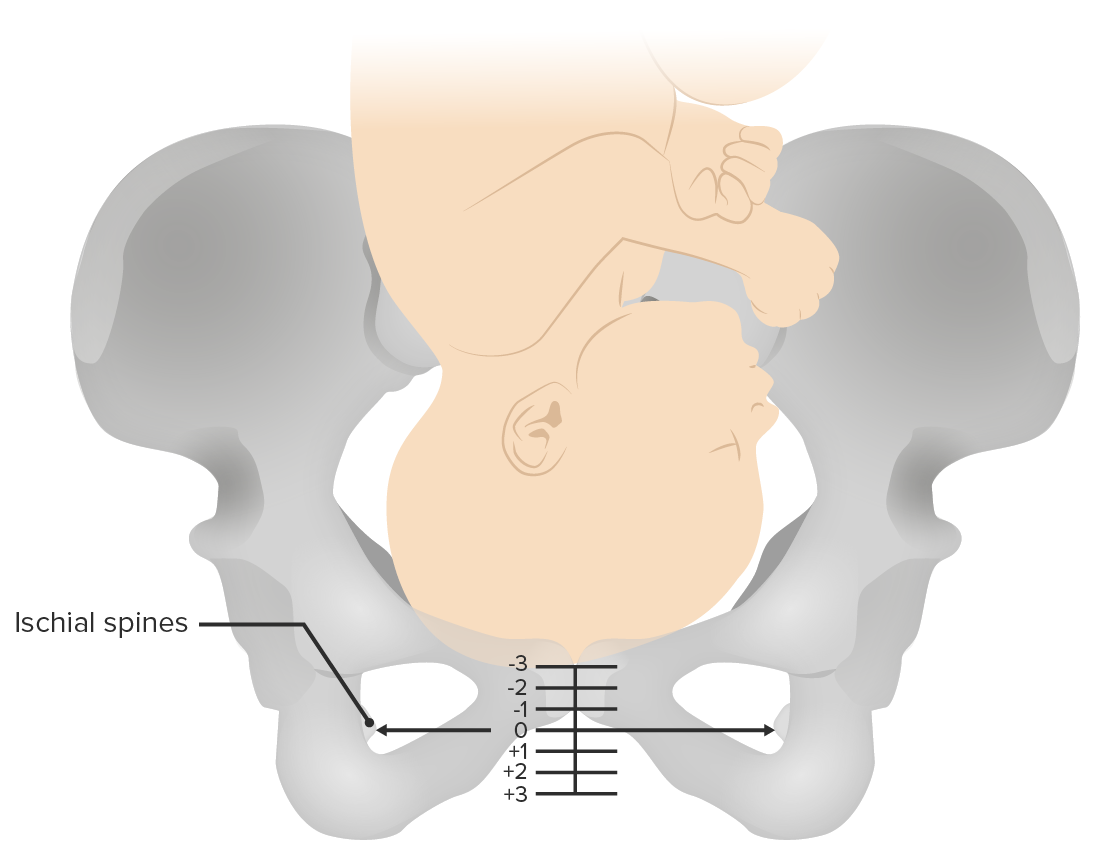
Plano da apresentação fetal:
A apresentação fetal é medida, em centímetros, a partir das espinhas isquiáticas. Os números negativos correspondem a planos superiores da apresentação fetal, enquanto os números positivos dizem respeito a um plano da apresentação fetal inferior, à medida que o feto desce no canal de parto.
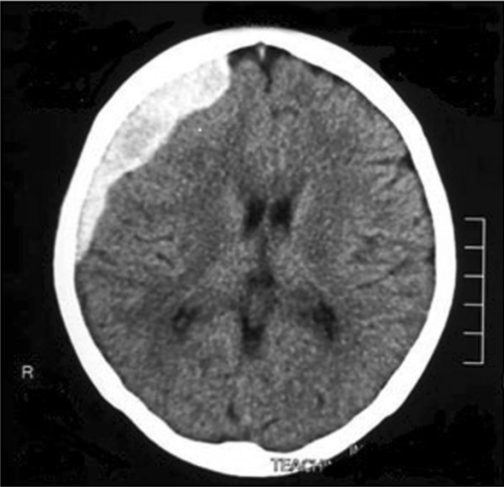
Tomografia computorizada de cabeça fetal, onde é possível visualizar uma hemorragia intracraniana:
Esta é uma potencial complicação dos partos vaginais instrumentados.
A distócia de ombros acontece quando o ombro anterior do feto fica bloqueado atrás da sínfise púbica materna, impedindo a expulsão fetal. A distócia de ombros é uma verdadeira emergência obstétrica.
A distócia de ombros é uma emergência obstétrica.
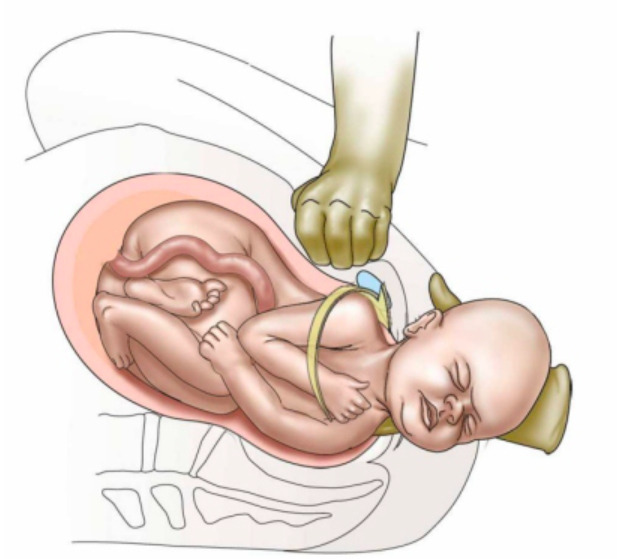
Pressão suprapúbica realizada para desbloquear e rodar internamente o ombro bloqueado na distócia de ombros
Imagem: “Suprapubic-pressureforSD” de Henry Lerner. Licença: CC BY 4.0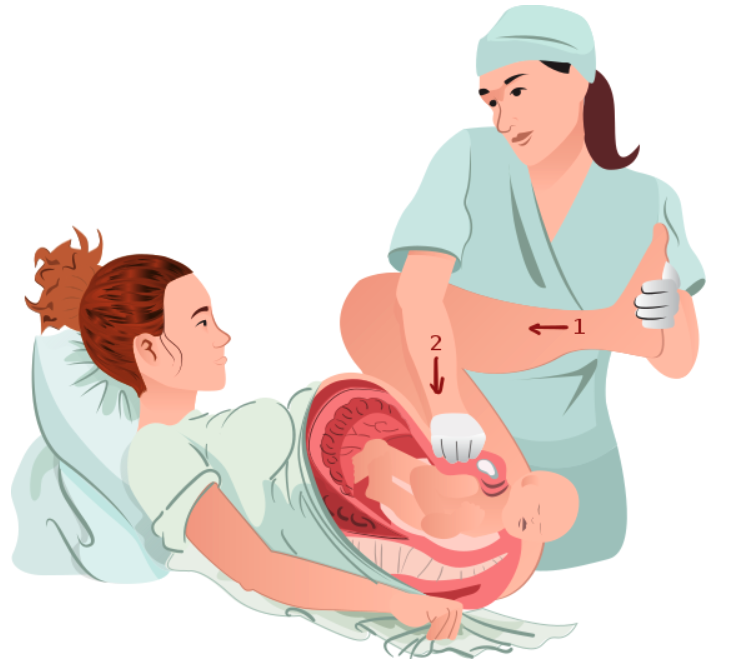
Posição de McRoberts com pressão suprapúbica
Imagem: “McRoberts maneuver” de geraldbaeck. Licença: CC0 1.0Caso a distócia de ombros persista, devem ser tentadas as seguintes manobras adicionais:
Memorize a mnemónica HELPERR para recordar o tratamento da distócia de ombros:
A embolia de líquido amniótico (ELA) é uma complicação do trabalho de parto, que afeta a mãe no período pós-parto imediato.
A embolia de líquido amniótico apresenta-se, dramaticamente, com o início súbito, durante o trabalho de parto ou 30 minutos após o parto, de paragem cardiorrespiratória.
A embolia de líquido amniótico é um diagnóstico clínico, baseado na apresentação.
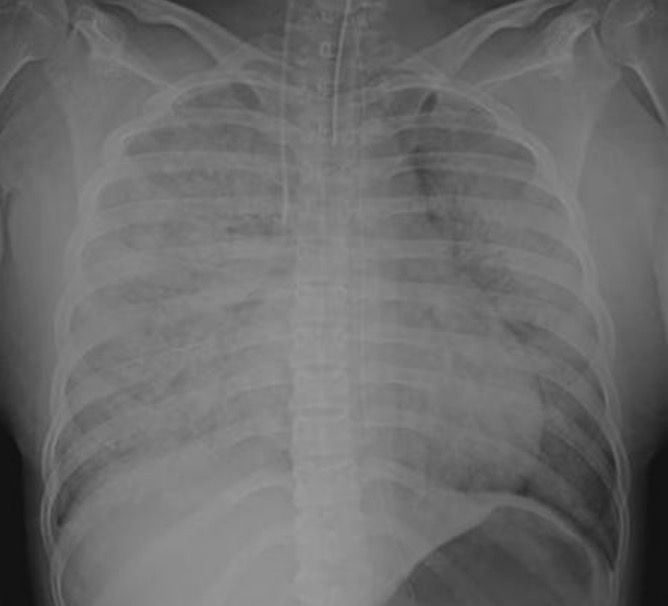
Radiografia do tórax de uma mulher com embolia de líquido amniótico:
É evidente a infiltração difusa pelos campos pulmonares.
A sobrevivência depende do diagnóstico atempado e da eficácia da ressuscitação.