A colite pseudomembranosa é uma inflamação do cólon causada pelo crescimento excessivo da bactéria Clostridioides difficile. A doença está associada ao uso de antibióticos e à consequente perturbação da microbiota cólica normal. É uma das infeções, associadas aos cuidados de saúde, mais MAIS Androgen Insensitivity Syndrome comuns e é também uma causa significativa de morbilidade e mortalidade, especialmente em adultos mais MAIS Androgen Insensitivity Syndrome velhos hospitalizados. As manifestações clínicas da infeção por C. difficile (CDI, pela sigla em inglês) incluem a colonização assintomática, a diarreia e a colite fulminante com sépsis sistémica em casos graves. O diagnóstico é estabelecido com base em análises de fezes. A maioria dos doentes pode ser tratada com antibióticos. O transplante fecal é considerado em alguns casos, enquanto que a intervenção cirúrgica pode ser necessária em casos graves.
Last updated: Dec 15, 2025
A colite pseudomembranosa é uma inflamação do cólon causada pelo crescimento excessivo da bactéria Clostridioides difficile.
| Características | Colite leve a moderada | colite grave | Colite fulminante |
|---|---|---|---|
| Número de fezes amolecidas/dia | < 6 | ≥ 6 | ≥ 6 |
| Febre | – | +/– | +/– |
| Contagem leucocitária | < 15.000/µL | > 15.000/µL | > 15.000/µL |
| Dor abdominal intensa | – | + | + |
| Aumento dos níveis de creatinina | – | +/– | +/– |
| Disfunção de múltiplos órgãos | – | – | + |
| Íleus completo ou megacólon tóxico | – | – | + |
| Sinais radiológicos de colite, íleus ou megacólon tóxico | – | +/– | + |
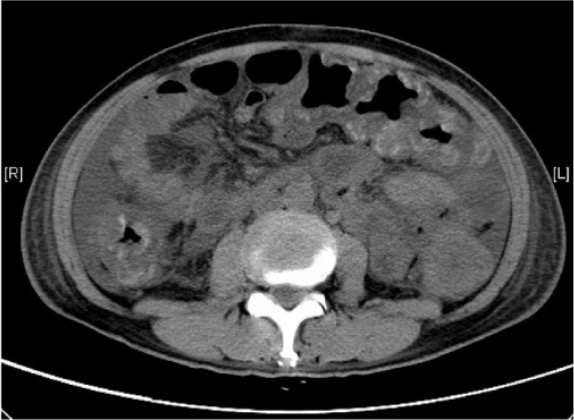
Tomografia computadorizada de colite pseudomembranosa grave: espessamento difuso da parede cólica, com áreas sugestivas de hemorragia da mucosa
Imagem: “Abdominal computer tomography” por Division of Gastroenterology and Hepatology, Department of Medicine and Geriatrics, Tuen Mun Hospital, Tsing Chung Koon Road, Tuen Mun, New Territories, Hong Kong. Licença: CC BY 4.0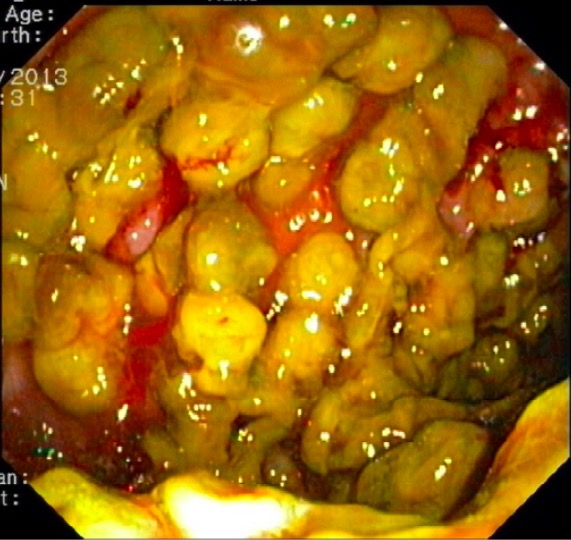
Visão endoscópica da colite pseudomembranosa fulminante: múltiplas lesões polipoides cobertas por pseudomembranas amarelas
Imagem: “Endoscopic view of the sigmoid colon” por Division of Gastroenterology and Hepatology, Department of Medicine and Geriatrics, Tuen Mun Hospital, Tsing Chung Koon Road, Tuen Mun, New Territories, Hong Kong. Licença: CC BY 4.0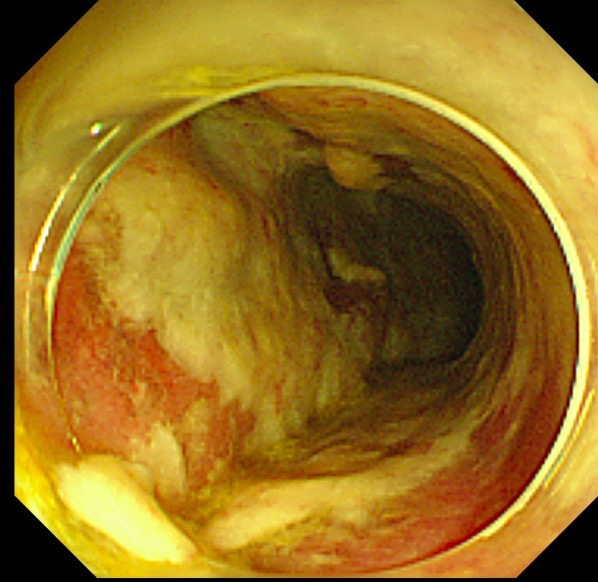
Endoscopia a mostrar pseudomembranas espessas típicas da colite pseudomembranosa
Imagem: “Colonoscopy on the 5th postoperative day” por Abe et al. Licença: CC BY 2.0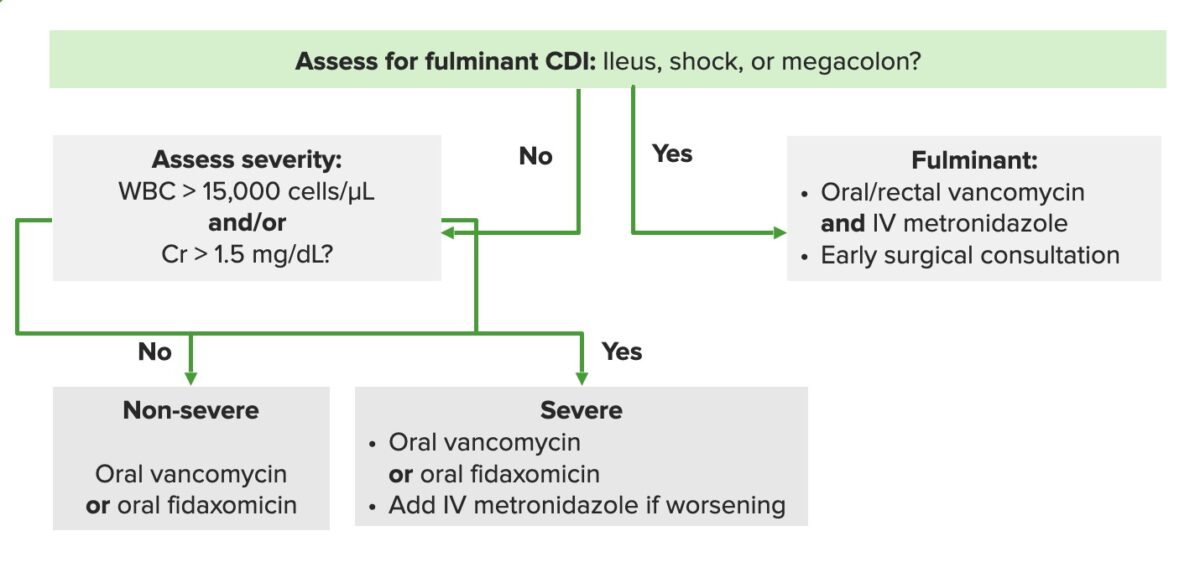
Algoritmo de abordagem ao tratamento de infeções por Clostridium difficile (CDIs). Cr: creatinina, IV: intravenosa
Imagem por Lecturio.Possíveis indicações :
Intervenções cirúrgicas: